抗苗勒氏激素、年齡、竇卵泡、雌二醇和促卵泡刺激素預測卵巢反應及IVF結局的臨床研究
楊旭輝,莫國柱,梁嘉穎,黃志承,楊少芬,吳遠菲
(廣東省婦幼保健院 生殖健康與不孕癥科,廣東 廣州 510080)
?
抗苗勒氏激素、年齡、竇卵泡、雌二醇和促卵泡刺激素預測卵巢反應及IVF結局的臨床研究
楊旭輝,莫國柱,梁嘉穎,黃志承,楊少芬,吳遠菲
(廣東省婦幼保健院 生殖健康與不孕癥科,廣東 廣州 510080)
目的 探討抗苗勒氏激素(AMH)、年齡、竇卵泡(AFC)、雌二醇(E2)和促卵泡刺激素(FSH)對體外受精-胚胎移植(IVF-ET)患者卵巢反應性的預測價值,尋找靈敏的預測指標指導IVF-ET的促排方案。方法 隨機選擇接受IVF-ET治療的179例不孕患者,于超促排卵前月經第3天抽取空腹血測定基礎性激素及AMH水平;陰道B超下計數直徑1~5 mmAFC數;記錄年齡、體重指數、促性腺激素(Gn)總量、獲卵數、正常受精率、卵裂率和優質胚胎率。采用促性腺激素釋放激素激動劑(GnRH-a)/基因重組促卵泡激素(r-FSH)/人絨毛膜促性腺激素(hCG)長方案促排卵,觀察IVF-ET過程中卵巢的反應性。根據獲卵數將患者分為3組:低反應組(獲卵數≤5)、正常反應組(5<獲卵數≤15)和高反應組(獲卵數>15)。用非參數M-W檢驗不同反應組AMH、AFC、E2、FSH和年齡等5項指標的差異性,分析其與獲卵數的相關性;應用受試者工作特征曲線(ROC),分析5項指標單獨或聯合對卵巢反應性的預測價值;應用logistic回歸分析5項指標對胚胎發育及妊娠結局的預測價值。結果 卵巢高、正常與低反應組間比較,AMH、年齡和AFC差異均有統計學意義(P<0.01),高反應組的基礎FSH(bFSH)與其他組相比差異有統計學意義(P<0.05),低反應組FSH/LH與其他各組比較差異均有統計學意義(P<0.05),基礎E2(bE2)各組差異均無統計學意義(P>0.05)。AMH、AFC數和Gn總量與獲卵數呈正相關,年齡、FSH、FSH/LH與獲卵數呈負相關,基礎E2與獲卵數無相關性(P>0.05)。ROC曲線顯示:年齡和FSH預測卵巢低反應(分組為卵巢低反應和非低反應組)優于其他指標,曲線下面積AUC分別是:0.747,0.660,AMH預測價值不高,AUC是0.107;但AMH聯合年齡預測卵巢低反應優于單獨,AUC是0.876。AMH和AFC預測高反應優于其他指標,AUC分別是0.822和0.764;AMH和AFC聯合預測高反應AUC是0.826,與AMH或AFC單獨預測相比無優勢,但優于其他指標。經相關分析發現分析發現正常受精率與AMH呈負相關(P<0.01),受精率與AMH呈負相關(P<0.05),正常受精率與AFC呈負相關(P<0.05),其余均無相關性。結論 AMH、AFC、FSH和年齡均能較好地預測卵巢反應性,年齡和FSH預測卵巢低反應優于其他指標,AMH和年齡聯合預測低反應優于單獨預測;AMH和AFC預測高反應優于其他指標,AMH和AFC聯合預測高反應優于其他指標;E2不是良好的預測反應性的指標。5個指標均不能預測胚胎發育潛能及妊娠結局。
體外受精-胚胎移植; 卵巢儲備; 抗苗勒氏激素; 竇卵泡; 雌二醇; 促卵泡刺激素; 年齡
近年來,不孕癥的發病率約為8~10%,并呈逐年上升的趨勢。輔助生殖技術(ART)已成為解決不孕癥的主要手段,其中IVF-ET是輔助生殖技術的核心,如何獲得足夠數量的優質卵子是決定IVF-ET成功率的關鍵,而超促排卵是獲得優質足量卵子的前提,因此,評估卵巢儲備及反應性成為熱點。而臨床工作中,只要患者卵巢有竇卵泡,都可以進行控制性超排卵,卵泡對促排藥的反應性才起決定作用。因此,準確預測卵巢反應性非常關鍵。
卵巢反應性是控制性超促排卵(COH)過程中,卵巢對于外源性促性腺激素的反應能力,可分為卵巢低反應(poor ovarian response,POR)、正常反應及高反應。目前沒有特異性方法預測卵巢反應性,通常認為卵巢反應性的好壞主要取決于卵巢儲備情況,因此常應用卵巢儲備的評估指標預測反應性[1]。使用較多的是患者年齡、基礎促卵泡刺激素(FSH)水平及基礎竇卵泡(AFC)。經陰道超聲行AFC計數簡便易行、重復性好、無創、經濟,故廣泛用于評估卵巢儲備及預測其反應性,AFC雖直觀,但無法評估卵巢反應性[2]。年齡可大致預測卵巢反應性,但卵巢年齡不一定與實際年齡一致,故不是最佳預測指標[3]。FSH隨月經周期波動較大,且在卵巢儲備開始降低時其濃度變化不明顯,不是理想預測指標[4]。最新研究表明[5]:抗苗勒氏激素(AMH)對卵巢反應性的預測價值優于年齡、基礎FSH(bFSH))、抑制素B、基礎雌二醇(bE2)水平及AFC。AMH敏感性高,重復性和穩定性好,整個月經周期保持恒定,且客觀。但哪個指標最能對卵巢反應性起預測作用,聯合多項指標是否能提高預測卵巢反應性的價值目前仍沒有定論。且其在IVF治療周期中對患者卵子、胚胎質量,妊娠結局的預測價值仍存在爭議。
本文收集廣東省婦幼保健院生殖中心共179例IVF-ET周期病人資料,回顧性分析不同反應組患者年齡、AMH、AFC、FSH、基礎E2與獲卵數的關系,探討單一或聯合多項指標對卵巢反應性、胚胎質量及IVF妊娠結局的預測價值,在患者進行IVF-ET這一有創、昂貴的治療前,準確預測卵巢反應性,為患者制定合理的個體化治療方案,準確預測患者的胚胎質量,為能否進行IVF-ET的治療提供依據。
1 資料與方法
1.1 對象
回顧性分析2014年2月—2014年10月在廣東省婦幼保健院生殖中心行體外受精(IVF)/卵胞漿內單精子注射(ICSI)的不孕婦女共179個取卵周期。納入標準:雙側卵巢、無多囊卵巢及盆腔手術史。排除標準:合并生殖系統腫瘤、甲狀腺功能異常、高泌乳素血癥等內分泌疾病的患者。不孕病因包括女方因素(盆腔輸卵管因素、子宮內膜異位癥、排卵障礙、卵巢儲備功能減退)、男方因素(少弱畸精子癥、梗阻性無精子癥、隱匿性精子癥)、雙方因素、免疫性不孕及不明原因不孕。患者均采取GnRH-a長方案降調進行控制性超排卵,夫妻雙方按本中心完善各項檢查后,包括血尿常規、肝腎功能、基礎性激素及心電圖等檢查,結果未見明顯異常后納入IVF/ICSI治療;患者平均年齡是(31.71±4.27) a,平均體重指數(BMI)為21.42±2.82,平均不孕年限(4.21±2.13) a。
1.2 方法
1.2.1 GnRH-a長方案 在黃體中期,皮下注射促性腺激素釋放激素激動劑醋酸曲普瑞林(達菲林)1.25 mg行垂體降調節,約14 d左右達到降調標準后(內膜厚度<5 mm、E2<50 pg/mL,FSH和LH均<5 mU/L),根據患者的年齡、AFC、bFSH和黃體生成素(LH)值決定肌注果納芬/麗申寶/HMG的起始劑量,促排卵期間每兩天超聲監測卵泡,抽血查E2+孕酮+LH水平,及時調整促性腺激素(Gn)用量(mg)。當陰道超聲檢查顯示卵泡直徑≥18 mm時,當晚肌注人絨毛膜促性腺激素HCG 4 000~10 000 U,34~36 h后陰道B超引導下行取卵術。取卵后4~6 h將處理后的精子和卵子共孵育16~18 h后,觀察受精情況(2PN是正常受精,0PN是不受精,其余PN數為異常受精)。正常受精率=正常受精卵子數/體外受精的總卵子數,受精率=總受精卵子數/體外受精的總卵子數。ICSI為取卵后4~6 h去除卵子顆粒細胞,對MII卵子行胞漿內單精子注射后,置于培養皿內培養,16~18 h后觀察受精情況。觀察完受精后換液,再次培養48 h后,觀察胚胎細胞數及碎片比例并評估胚胎質量,選取優質胚胎在B超引導下進行移植。優質胚胎率=優質胚胎個數/正常受精卵源的胚胎總數,可用胚胎率=大于4細胞胚胎個數/正常受精卵源的胚胎總數。
1.2.2 標本采集 入選患者在檢查前3個月內未接受激素治療,在月經周期第2~4天抽取空腹外周靜脈血3~4 mL,一部分電化學發光法測定FSH、LH和E2。另一部分分離血清,用ELISA檢測AMH濃度。
1.2.3 AFC測量 在上述時間點采用陰道超聲顯像儀對患者行子宮及雙附件檢查,記錄雙側卵巢直徑為1~5 mm的AFC數(重復測量2~3次)。
1.3 卵巢反應性判斷標準
5≤獲卵數<15個為卵巢反應正常,獲卵數<5個或因無反應而放棄治療則為卵巢低反應,獲卵數>15個為卵巢高反應。
1.4 統計學方法
采用SPSS16.0統計軟件處理。各組資料先行正態分布檢驗,兩組間計量資料比較采用非參數Mann-Whitney檢驗(非正態),獨立樣本t檢驗(正態);相關性分析采用Pearson(正態)、Spearman(非正態)分析;利用ROC曲線及二分類logistic回歸分析評價各指標單獨或聯合預測卵巢反應性(分為高反應和低反應組,當統計高反應組時將高反應以外的組別歸為非高反應組,以此類推低反應組)、胚胎發育和妊娠結局的價值。
2 結果
2.1 卵巢高、低和正常反應組相關參數的正態分布檢驗
用SPSS16.0軟件對各組E2、FSH、LH、AMH、AFC做正態分布檢驗,顯示均為非正態分布,見圖1。
2.2 卵巢低反應、高反應和正常反應組卵巢儲備及其他各參數比較
基礎AMH、FSH/LH、AFC、AMH和年齡在卵巢低和正常反應間差異有統計學意義(P<0.05,P<0.01)、Gn用量及受精率差異有統計學意義(P<0.05),HCG日E2差異有統計學意義(P<0.01);基礎AMH、FSH/LH、AFC、年齡、Gn總量、HCG日E2、受精率在卵巢低和高反應間差異有統計學意義(P<0.01);基礎AMH、AFC、年齡、Gn總量、HCG日E2、受精率和卵裂率在卵巢正常和高反應間差異有統計學意義(P<0.01),FSH差異有統計學意義(P<0.05).BMI、E2、LH、T和PRL在各反應組差異均無統計學意義(P>0.05)。見表1~表2。
2.3 獲卵數與AMH、年齡、AFC、E2、FSH、FSH/LH相關性
獲卵數與AMH和AFC正相關(r=0.508,P<0.01;r=0.537,P<0.01),與年齡和FSH負相關(r=-0.205,P=0.019;r=-0.300,P=0.001),與E2無相關性(r=-0.129,P=0.166)。


圖1 卵巢低(上)、正常(中)和高反應(下)組AMH,age,AFC,E2,FSH數據分布Figure 1 Distribution of AMH,age,AFC,E2 and FSH data in the high,normal and low ovarian response groups
Mann-Whitney檢驗,與低反應組比較:*P<0.05,**P<0.01; 與正常反應組比較:#P<0.05,##P<0.01。

表2 Gn總量、HCG日E2及胚胎發育潛能指標在卵巢高、低和正常反應組比較Table 2 Levels of the total Gn amount,E2 level in HCG day and other embryonic developmental potential indexes in three groups
Mann-Whitney檢驗,Mann-Whitney檢驗,與低反應組比較:*P<0.05,**P<0.01; 與正常反應組比較:#P<0.05,##P<0.01。
2.4 年齡、AFC、AMH、E2與bFSH預測卵巢低反應的ROC曲線分析
ROC曲線圖表中左下至右上的對角線稱為機會參考線。AMH、年齡、AFC、E2與bFSH預測卵巢低反應的ROC曲線下面積AUCl、AUC2、AUC3、AUC4、AUC5分別為0.107、0.747、0.231,0.501、0.660。其中年齡和bFSH大于機會參考線下面積(P<0.05)。根據約登指數找到患者年齡、基礎FSH水平對于卵巢低反應的最佳診斷界值點:年齡為33.5 a,預測敏感度為0.750,特異度為0.725;血清FSH水平為>8.24 U/L,預測敏感度為0.562,特異度為0.857,見圖2A。
2.5 年齡、AFC、AMH、E2與bFSH預測卵巢高反應的ROC曲線分析
5項指標預測卵巢高反應的ROC曲線下面積AUCl、AUC2、AUC3、AUC4、AUC5分別為0.822、0.318、0.764,0.372、0.348。AMH和AFC大于機會參考線下面積(P<0.05),根據約登指數計算得出:AFC對卵巢高反應預測的最佳診斷界值點為13.5,敏感度為0.758,特異度為0.649;血清AMH為>4.08 U/L,敏感度為0.697,特異度為0.824,見圖2B。
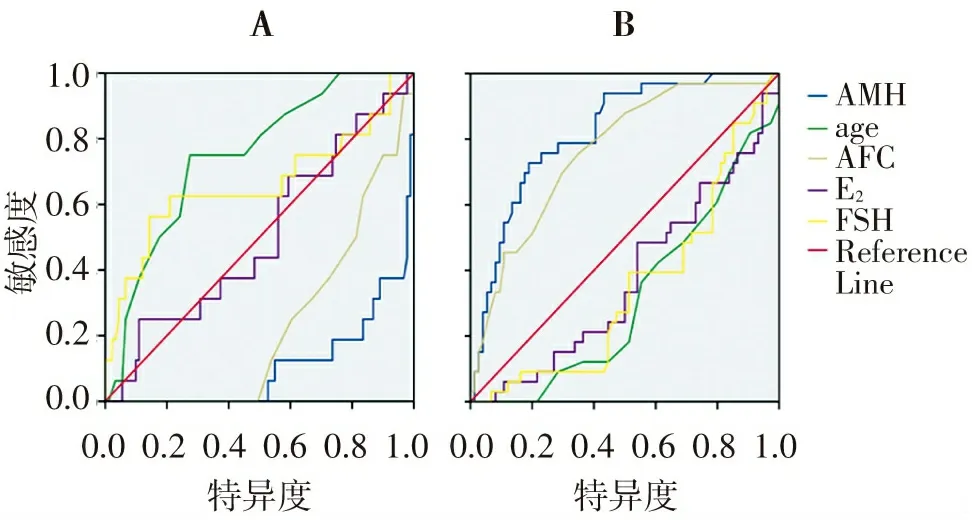
圖2 AMH、年齡、AFC、E2與bFSH預測卵巢低反應(A)及高反應(B)的ROC曲線
Figure 2 ROC curves of AMH,age,AFC,E2and bFSH in predicting low ovarian response(A) and high response(B)
2.6 AMH聯合年齡預測卵巢低反應率的ROC曲線分析
將樣本分為低反應組和非低反應組(包括正常反應和高反應組),經二分類logistic回歸分析,AMH和年齡2個聯合指標進入回歸曲線,并求得log(p)值,log(p)= -4.495+0.153*age-1.065*AMH。根據log(p)值做ROC曲線,表明AMH聯合年齡預測卵巢低反應的AUC值為0.876,遠大于機會參考線下面積(P<0.05)。根據約登指數找到Log(p)對卵巢低反應的最佳診斷界值點,并據此計算相應的AMH和age診斷界值。結果顯示: AMH和年齡聯合的最佳診斷界值點為AMH1.95 U/L,年齡38 a,敏感度為0.944,特異度為0.811,明顯大于單個指標預測,見圖3A。
2.7 AMH聯合AFC預測卵巢高反應的ROC曲線分析
將樣本分為高反應組和非高反應組(包括正常反應和低反應組),經二分類logistic回歸分析,AMH和AFC2個聯合指標進入回歸曲線,并求得log(p)值,log(p)= -3.745+0.389*AMH+0.103*AFC.根據log(p)值做ROC曲線,結果表明AMH聯合AFC預測卵巢低反應的AUC值為0.826,遠大于機會參考線下面積(P<0.05)。根據約登指數找到Log(p)對卵巢低反應的最佳診斷界值點,并據此計算相應的AMH和AFC診斷界值。結果顯示: AMH和AFC聯合的最佳診斷界值點為AMH5.64 U/L,AFC 15個,敏感度為0.784,特異度為0.850,明顯大于單個指標預測,見圖3B。
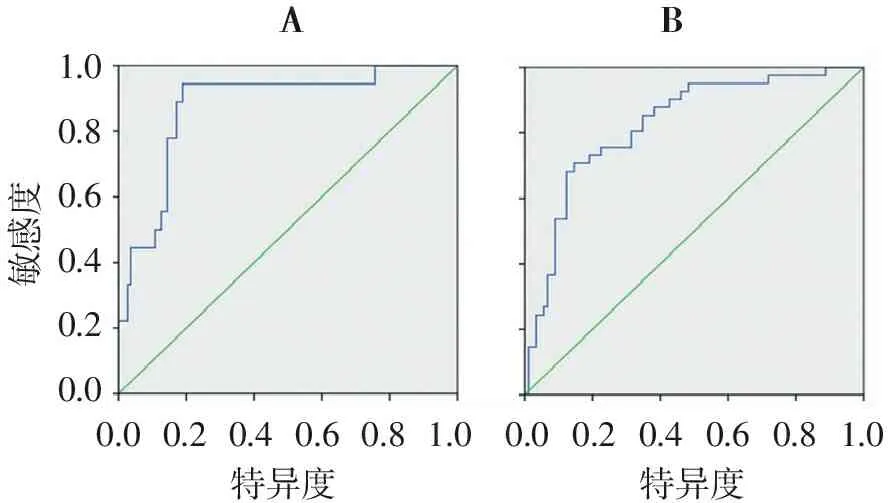
1.00.80.60.40.20.0敏感度0.00.20.40.60.81.00.00.20.40.60.81.0特異度特異度AB
圖3 AMH聯合年齡預測低反應(A)及AMH聯合AFC預測高反應(B)的ROC曲線
Figure 3 ROC curves of AMH combined with age prediction of low response (A) and AMH combined with AFC in predicting high response (B)
2.8 受精率、正常受精率、卵裂率、優質胚胎率及臨床妊娠率與AMH、年齡、AFC、E2、FSH、FSH/LH間的相關性
經非參數相關分析發現,正常受精率與AMH呈負相關(r=-0.239,P=0.006),受精率與AMH呈負相關(r=-0.201,P=0.022),正常受精率與AFC呈負相關(r=-0.222,P=0.015),其余均未見相關性。
3 討論
伴隨輔助生殖技術的發展,卵巢儲備和反應性已成為研究熱門。正常情況下青春期的雌性個體在月經周期的早期,FSH水平升高,對FSH敏感的小卵泡開始募集[6]并最終形成優勢卵泡,而那些成熟的控制點與FSH高峰不能同步的卵泡,無法按期成熟,最終閉鎖。優勢卵泡又反過來抑制其他卵泡發育。在COH過程中,大劑量外源性FSH增加了同一周期卵泡募集量,使大量卵泡的成熟控制點與FSH高峰同步進而發育成優勢卵泡,從而獲得大量成熟卵子用于體外受精胚胎移植,增加了懷孕的概率。這一切都建立在卵巢有一定數量發育良好及對外源性FSH有良好反應的卵子基礎上,卵巢擁有可募集的卵泡數量和質量正是其儲備功能的體現,對外源性FSH的反應是卵巢反應性的體現。其中卵巢對藥物的反應性尤其重要,依據卵巢對促排卵藥物的敏感性和反應性的不同分為卵巢低反應、正常反應和高反應。卵巢低反應表現為AFC及可移植胚胎數少、周期取消率增加,妊娠率則明顯降低,卵巢高反應患者較容易出現過度刺激。在COH中,若未能正確識別卵巢低反應及高反應患者,給予常規促排卵治療方案,導致低反應患者出現獲卵數及可移植胚胎少,進而導致妊娠幾率低下;導致高反應患者發生過度卵巢刺激綜合征,嚴重時可危及生命。因此尋找合適的預測卵巢反應性的敏感指標,一直是生殖領域關注的問題。它能指導臨床釆取個體化的控制性超促排卵治療方案,給予適量的Gn啟動劑量,從而獲得數量適中又優質的卵子,是能否獲得臨床妊娠,同時降低OHSS等嚴重并發癥的關鍵環節。
目前用評估卵巢儲備的指標來預測卵巢反應性。卵巢儲備指標包括患者年齡、基礎血清FSH水平、AFC等。卵巢儲備與年齡關系密切,女性35歲卵母細胞的數量和質量下降,性激素水平也下降,卵巢對Gn低反應的可能性增加,表現為對藥物敏感性下降,促性腺激素使用劑量增大,且獲卵率低,因此,年齡在一定程度反映卵巢反應性,但其具有很大的個體差異性,且卵巢年齡與實際年齡不一定相符,陳世嶺等[7]認為年齡結合AFC數才能有效預測低反應。本研究發現年齡和獲卵數呈負性相關(P<0.01),年齡對低反應的ROC曲線下面積0.747,一般認為AUC在0.7時冇臨床意義,0.7~0.9時診斷價值中等,0.9以上時診斷價值較好。0.747提示對低反應有一定預測價值,但是對高反應AUC僅0.318,提示年齡作為單一指標對卵巢低反應的預測價值較高,但無法有效預測高反應,需結合其他指標聯合預測;本研究也證實年齡聯合AMH預測低反應的AUC 0.876,敏感度為0.944,特異度為0.189,明顯大于單個指標預測。但年齡無法作為單一指標有效預測受精、胚胎發育潛能及妊娠結局。基礎FSH是月經第2~3天的血清FSH水平,隨年齡增長逐漸升高,提示卵巢儲備的下降和生育潛能的低下,是應用最早和最廣泛的預測卵巢儲備功能的指標之一,FSH對卵巢反應性的預測是褒貶不一的,Caroppo等[8]測定了58例不孕患者的bFSH,發現bFSH的測定對卵巢反應性的預測是最重要的。Hendriks等[2]報道bFSH只有在較高水平時預測卵巢低反應有一定意義,且周期變異大,單次血清FSH升高預測卵巢低反應的價值不高。本研究中,bFSH水平在不同卵巢反應性組間差異有統計學意義(P<0.05),卵巢低及高反應組與正常反應組比較,差異有統計學意義(P<0.05),相關分析提示bFSH與獲卵數呈負相關(P<0.01),獲卵數隨bFSH升高而降低;ROC曲線顯示FSH預測卵巢低反應的AUC 0.660,預測高反應的AUC0.348,提示bFSH在較高水平可預測卵巢低反應,但較低水平無法準確預測正常反應和高反應,與文獻報道結論相符。因此bFSH對卵巢反應性的預測可靠性有限,對其正常者需綜合其他指標來預測卵巢反應。本研究還提示FSH水平無法預測胚胎發育潛能及妊娠結局。基礎血清E2是月經第3天的E2水平,是臨床上用于監測卵泡生長發育及評估卵巢儲備的常用指標。隨著卵巢儲備功能的下降基礎E2水平逐漸升高[9]。本研究顯示bE2在卵巢反應正常、反應不良組及高反應組間比較無差異,同時bE2與獲卵數之間無相關性,預測卵巢高低反應的AUC分別為0.372、0.501,且也無法準確預測胚胎發育潛能及妊娠結局,提示bE2對卵巢反應性及結局的預測價值不高。AFC為B超影像上為直徑2~8 mm的竇狀卵泡,也是評價卵巢儲備功能的常用指標。AFC與年齡、bFSH等呈顯著相關性,且對卵巢反應性有預測價值。研究表明,AFC<6個時預測低反應的精確度最高[10-11],與獲卵數顯著相關,是較卵巢體積和年齡好的預測IVF結局的指標。本研究中亦發現AFC數與獲卵數呈正相關,說明AFC數可直接反映IVF中獲卵數,同時AFC在低、高和正常反應組間均有有統計學意義差異,其預測卵巢高反應的AUC 0.764,AMH和AFC聯合預測卵巢高反應的AUC 0.826,敏感度為0.784,特異度為0.150,略優于單個指標預測。AMH主要由卵巢內竇前和小竇卵泡期的顆粒細胞分泌,反映早期卵泡的數量[12-13]。其在整個月經周期間有良好的穩定性,且分泌水平波動幅度較小,在妊娠、口服避孕藥等情況下仍可保持恒定,因此可作為評價卵巢反應性及儲備能力的周期非依賴性的血清學標記物。Nardo等發現,血清AMH和AFC在卵巢低反應組中顯著降低,在高反應組中顯著升高,可作為預測卵巢反應性的一個指標。本研究中,卵巢各反應組中的AMH水平差異均有統計學意義差異,相關分析表明其與獲卵數顯著正相關,與上述研究結論一致。其預測卵巢低反應的AUC 0.107,預測高反應的AUC 0.822,可見其對卵巢高反應具有較好的預測價值,而且AMH能有效預測正常受精率。本研究中各項指標經logistic單因素回歸分析顯示僅AMH進入回歸方程且展示出對卵巢反應性的顯著影響,可見AMH作為一個卵巢儲備功能指標對卵巢反應性也有優于其他指標,值得進一步推廣應用。
本研究通過對150個取卵周期治療情況的資料分析可知:AMH、AFC、FSH和年齡均能較好地預測卵巢反應性,但敏感性和特異性不同;年齡和FSH預測低反應優于其他指標, AMH和年齡聯合預測低反應明顯優于單個指標預測;AMH和AFC預測高反應優于其他指標,AMH和AFC聯合預測高反應略優于單個指標。E2不是良好的預測卵巢反應性的指標。上述指標均不能預測胚胎發育潛能及妊娠結局。
[1] BROEKMANS F J,KWEE J,HENDRIKS D J,et al.A systematic review of tests predicting ovarian reserve and IVF outcome[J]. Hum Reprod,2006,12(6):685-718.
[2] HENDRIKS D J,KWEE J,MOL B,et al. Ultrasonography as a tool for the prediction of outcome in IVF patients:a comparative meta-analysis of ovarian volume and antral follicle count[J]. Fertil Steril,2007,87(4):764-75.
[3] SMITH K E,BUYALOS R P.The profound impact of patient age on pregnancy outcome after early detection of fetal cardiac activity[J]. Fertil Steril,1996,65(1):35-40.
[4] YONG P Y,BAIRD D T,THONG K J,et al. Prospective analysis of the relationships between the ovarian follicle cohort and basal FSH concentration,the inhibin response to exogenous FSH and ovarian follicle tuitary down-regulation[J]. Hum Reprod,2003,18(1):35-44.
[5] MAJUMDER K,GELBAYA T A,LAING I,et al. The use of anti-Müllerian hormone and antral follicle count to predict the potential of oocytes and embryos[J]. Eur J Obstet Gynecol Reprod Biol,2010,150(2):166-170.
[6] MCGEE E A,HSUEH A J. Initial and cyclic recruitment of ovarian follicles[J]. Endocrine Reviews,2000,21(2):200-214.
[7] 陳士嶺,夏容,陳薪,等.基礎竇狀卵泡數結合年齡用于評估卵巢儲備及預測卵巢低反應和體外受精臨床結局[J].南方醫科大學學報,2011,31(4):572-577
[8] CAROPPO E,MATTEO M,SCHONAUER L M,et a1.Basal FSH concentration as a predictor of IVF outcome in older women undergoing stimulation with GnRH antagonist[J]. Reprod Biomed Online,2006,13(6):815-820.
[9] 趙旭,劉平.預測卵巢反應性的相關因素分析[J].中國婦幼保健,2009(24):1092-1094.
[10] HAADSMA M L,BUKMAN A,GROEN H,et al.The number of small antral follicles(2-6 mm) determines the outcome of endocrine ovarian reserve tests in asubfertile population[J]. Hum Reprod,2007,22(7):1925-1931.
[11] KWEE J,ELTING M E,SCHATS R,et al.Ovarian volume and antral follicle count for the prediction of low and hyper responders withinvitrofertilization[J]. Reprod Biol Endocrinol,2007,15(1):5-9.
[12] CHOI M H,YOO J H,KIM H O,et al. Serum anti-Mullerian hormone levels as a predictor of the ovarian response and IVF outcomes[J]. Clin Exp Reprod Med,2011,38(3):153-158.
[13] LIN Pinyao,HUANG Fujen,KUNG Futsai,et al. Evaluation of serum anti-mullerian hormone as a biomarker of early ovarian aging in young women undergoing IVF/ICSI cycle[J]. Int J Clin Exp Pathol,2014,7(9):6245-6253.
(責任編輯:王昌棟)
Effect of AMH,age,AFC,E2and FSH on the prediction of ovarian response and IVF outcome
YANG Xuhui,MO Guozhu,LIANG Jiaying,HUANG Zhicheng,YANG Shaofen,WU Yuanfei
(AssistedReproductiveCenter,GuangdongWomenandChildren′sHospital,Guangzhou510010,China)
Objective To investigate the predictive value of AMH,age,antral follicles,E2and FSH on ovarian reactivity in patients undergoinginvitrofertilization and embryo transfer (IVF-ET),and provide a reference for IVF-ET treatment. Methods 179 patients with infertility were randomly selected before undergoing IVF/ICSI cycle. Serum levels of FSH (FSH),estradiel (E2) and AMH were measured on the 3rd day of menstruation. The number of follicles (1-5 mm) was counted by transvaginal ultrasound. Meanwhile,the age,body mass index,the total dose of GN,the number of retrieved oocytes,the normal fertilization rate,the cleavage rate and good quality embryo rate were recorded. A standard long protocol (GnRHa/rFSH/hCG) was used for ovarian stimulation. The patients were divided into three groups,including low responders (≤5 retrieved oocytes),normal responders (between 5 and 15 retrieved oocytes) and high responders (>15 retrieved oocytes). The differences of AMH,AFC,E2,FSH and age among three groups were analyzed by non parametric M-W test,and the correlation of five indexes and the number of retrieved oocytes were also evaluated. The correlation of five indexes and ovarian response was analyzed by ROC curve. The correlation of five indexes and embryo development and pregnancy outcome was evaluated by Logistic regression. Results There was a significant difference for AMH,AFC and age,but not E2,among three groups (P<0.01). The level of FSH was decreased in high responders (P<0.05),but the level of FSH/LH was increased in low responders (P<0.05). AMH,AFC and Gn were positively correlated with the number of retrieved oocytes,but age,FSH and FSH/LH were negatively correlated with the number of oocytes. The areas under ROC curve (AUC) of age and bFSH were 0.747 (AUC1) and 0.660 (AUC2),which were better for prediction of the poor response rate than AMH (0.107). The AUC of AMH combined with age was 0.876,which was better for prediction of the poor response rate than one index. The AUC of AMH and AFC were 0.822 and 0.764,which were better for prediction of the high response rate. The AUC of AMH combined with AFC was 0.826,which was better than one index. The level of AMH was negatively correlated with normal fertilization rate (P<0.01) and fertilization rate (P<0.05). AFC was negatively correlated with normal fertilization rate (P<0.05). Conclusion AMH,AFC,FSH and age,but not E2,are crucial indexes for prediction of ovarian reactivity,especially FSH and age in predicting poor response as well as AMH and AFC in predicting high response. These five indexes can not be used for prediction of IVF-ET outcome.
invitrofertilization and embryo transfer; ovarian reserve; AMH; AFC; E2; FSH; age
2016-08-17
國家自然科學基金(30900729)
楊旭輝(1978—),女,副高級職稱,主要從事輔助生殖、卵巢儲備研究,Email:yxhshy52@163.com ;通信作者:吳遠菲(1975—),女,主管護師,主要從事輔助生殖、卵巢儲備研究,Email:wuyuanfeifei@tom.com。
時間:2016-10-21 15:03:36
http://www.cnki.net/kcms/detail/44.1413.R.20161021.1503.002.html
R714.8
A
1006-8783(2016)05-0647-07
10.16809/j.cnki.1006-8783.2016081701

