短效聯合與長效單藥抗高血壓治療對隨診間收縮壓變異性的影響
張復貴, 華曉芳, 沈艷芳
(湖北省恩施土家族苗族自治州中心醫院, 1. 心內科; 2. 保健科, 湖北 恩施, 445000)
?
短效聯合與長效單藥抗高血壓治療對隨診間收縮壓變異性的影響
張復貴1, 華曉芳1, 沈艷芳2
(湖北省恩施土家族苗族自治州中心醫院, 1. 心內科; 2. 保健科, 湖北 恩施, 445000)
摘要:目的探討短效聯合與長效單藥抗高血壓治療對隨診間收縮壓(SBP)變異性的影響。方法高血壓患者176例分為短效聯合組和長效單藥組,各88例。短效聯合組給予不同類型降壓藥物聯合應用,長效單藥組給予單一藥物抗高血壓治療,療程均為12個月。比較2組治療前后SBP變異性,并對影響基線SBP變異性及SBP變異性下降值的因素行多元線性回歸分析。結果治療12個月后,2組SBP及SBP標準差均較治療前降低(P<0.05或P<0.01), 長效單藥組SBP下降值小于短效聯合組,但SBP標準差下降值大于短效聯合組,差異均有統計學意義(P<0.05)。多元線性回歸分析表明,影響基線SBP變異性的因素為年齡(P<0.01)和基線SBP 水平(P<0.01),影響治療后SBP變異性的因素為治療第12個月SBP下降值(P<0.01)。結論與短效聯合抗高血壓治療相比,長效單藥抗高血壓治療能有效降低高血壓患者隨診間SBP變異性。
關鍵詞:抗高血壓藥物; 收縮壓; 血壓變異性
血壓變異性(BPV)是指血壓在一定時間內波動的程度,由體內神經內分泌功能調節綜合平衡所致,可分為短時BPV和長時BPV[1]。高血壓靶器官損害的風險及嚴重程度與BVP增大密切相關,尤其是清晨或夜間BPV增大,不僅能顯著加劇靶器官損害,還可增加心腦血管事件的發生[2]。研究[3]表明,隨診間BPV可作為冠狀動脈性心臟病及腦卒中的獨立預測因子。抗高血壓治療可有效控制患者血壓,改善BPV[4],但目前研究僅局限于不同類型抗高血壓藥物對短時BPV的影響。本研究通過觀察長效單藥抗高血壓治療對隨診間收縮壓(SBP)變異性的影響,并與短效聯合抗高血壓治療做比較,現報告如下。
1資料與方法
1.1一般資料
選取2013年3月—2014年3月在恩施土家族苗族自治州中心醫院接受抗高血壓治療的患者176例,均符合《中國高血壓防治指南》[5]中高血壓診斷標準。納入標準: ① 2012年度在醫院行健康體檢確診高血壓并建立隨訪檔案; ② 同意服用抗高血壓藥物; ③ 簽署知情同意書,自愿配合檢查。排除標準: ① 入組前4周已規律性服用降壓藥物; ② 基線資料不全; ③ 自行選擇其他聯合用藥方案。根據用藥方式不同,患者分為短效聯合組和長效單藥組,各88例。
1.2方法
1.2.1調查方法:2組基線資料均通過體檢及問卷調查獲取,入選后分別給予不同用藥方案,療程均為12個月。每2周隨訪1次,隨訪內容主要包括血壓值、服藥情況及藥物不良反應。根據血壓控制及不良反應情況,及時調整藥物劑量、種類或增加其他藥物。患者血壓測量前靜坐5 min,采用水銀血壓計對右側肱動脈血壓進行測量,重復測量3次,每次間隔1~2 min,取3次平均值。
1.2.2用藥方法: ⑴ 短效聯合組:88例患者短效藥物聯合應用方案包括: ① 口服卡托普利(12.5 mg/次, 2次/d)聯合尼群地平(5 mg/次, 2次/d); ② 口服尼群地平(5 mg/次, 2次/d)聯合螺內酯(20 mg/次, 1次/d); ③ 口服卡托普利(12.5 mg/次, 2次/d)聯合氫氯噻嗪(12.5 mg/次, 1次/d); ④ 口服氫氯噻嗪(12.5 mg/次, 1次/d)聯合螺內酯(20 mg/次, 1次/d)。(2) 長效單藥組:患者自行服用其他降壓藥物,包括貝那普利10 mg/次, 1次/d; 非洛地平5 mg/次,1次/d;氨氯地平10 mg/次,1次/d;厄貝沙坦150 mg/次, 1次/d;坎地沙坦2 mg/次, 1次/d; 吲達帕胺緩釋片2.5 mg/次, 1次/d; 硝苯地平控釋片30 mg/次,1次/d[6-7]。
1.3觀察指標
比較2組基線資料,觀察治療前后2組SBP變異性,并分析影響基線SBP變異性及SBP變異性下降值的相關因素。基線資料中吸煙定義為每天吸煙>1支,且連續吸煙>1年,或戒煙<1年;飲酒定義為平均飲白酒100 mL/d, 并持續>1年,或戒酒<1年。基線收縮壓BPV: 以2012年度首診體檢時3次SBP測量值與第2次復診3次測量值為基礎,所得均值的標準差定為基線舒張壓BPV, 2次測量時間間隔1個月。治療后收縮壓BPV:以隨訪12個月獲得的24次SBP值為基礎,所得均值的標準差定為治療后舒張壓BPV。BPV下降值=基線收縮壓BPV-治療后收縮壓BPV。
1.4統計學方法
2結果
2.12組基線資料比較
2組性別、年齡、吸煙、飲酒、空腹血糖及三酰甘油(TG)水平比較無顯著差異(P>0.05), 體質量指數(BMI)、基線SBP與舒張壓(DBP)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)及低密度脂蛋白膽固醇(LDL-C)水平比較差異顯著(P<0.05或P<0.01)。見表1。

表1 2組基線資料比較
與長效單藥組比較,*P<0.05,**P<0.01。
2.22組治療前后SBP和SBP變異性的比較
治療前, 2組SBP差異有統計學意義(P<0.05), 但SBP標準差的差異無統計學意義(P>0.05)。治療12個月后,2組SBP較治療前顯著降低(P<0.05或P<0.01), 長效單藥組SBP下降值小于短效聯合組,但SBP標準差下降值顯著大于短效聯合組(P<0.05), 見表2。
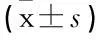
表2 2組治療前后SBP變異性比較 mmHg
與治療前比較,*P<0.05,**P<0.01; 與短效聯合組比較, #P<0.05。
2.3影響基線SBP變異性和SBP變異性下降值的多元線性回歸分析
以性別、年齡、吸煙、飲酒、BMI、空腹血糖、基線SBP及DBP、TC、TG、HDL-C、LDL-C為自變量,以基線SBP標準差為因變量行多元線性回歸分析,結果表明影響基線SBP變異性的因素為年齡(P<0.01)和基線SBP(P<0.01),見表3。以性別、年齡、吸煙、飲酒、BMI、空腹血糖、TC、TG、HDL-C、LDL-C、治療第12個月SBP下降值為自變量,以治療12個月后SBP標準差下降值為因變量行多元線性回歸分析,結果表明影響SBP變異性下降值的因素為治療第12個月SBP下降值(P<0.01)。

表3 影響基線SBP變異性的多元線性回歸分析
3討論
臨床上抗高血壓治療的主要目標是控制血壓達標,往往忽視了抗高血壓治療對BPV的影響。自1987年Mancia等首次報道BPV可能與高血壓患者靶器官損害有關起,關于BPV的系列研究便相繼開展[8]。Metoki等[9]探討了晝夜血壓變化與心腦血管疾病預后的相關性,結果表明腦梗死、出血性腦卒中、缺血性心臟病及總心腦血管疾病發生死亡的風險與晝夜血壓波動密切相關。Rothwell等[10]發現,隨診間SBP變異性是獨立于血壓平均值之外的心血管事件、卒中強有力的預測因子。通過探討基線SBP變異性是否可作為卒中、心血管事件的危險因素,Pringle等[11]發現夜間SBP變異性是卒中發生的獨立危險因素,若夜間SBP增加5 mmHg, 卒中風險則增加80%。
目前,臨床常用降壓藥物主要包括鈣拮抗劑、利尿劑、血管緊張素轉換酶抑制劑(ACEI)及β受體阻滯劑。其聯合使用可通過有效互補來達到降壓目的,常用聯合方案為利尿劑+β受體阻滯劑、利尿劑+ACEI、鈣拮抗劑+ACEI等[12]。本研究結果顯示,治療12個月后,2組SBP及SBP標準差均較治療前降低,且長效單藥組SBP標準差下降值大于短效聯合組,提示短效聯合與長效單藥抗高血壓治療均能有效改善隨診間SBP變異性,且長效單藥對舒張壓BPV的穩定效果更佳,這可能和與長效降壓藥作用時間長有關[13]。
Muntner等[14]研究表明,心血管意外發生率與較高水平的SBP變異性密切相關,而與DBP變異性無關。本研究結果顯示,影響基線舒張壓BPV的因素為年齡和基線SBP,而影響舒張壓BPV下降值的因素為治療第12個月SBP下降值,提示隨診間SBP變異性下降值與藥物作用時間長短及治療后血壓下降幅度有關。Webb等[15]發現,噻嗪類利尿劑和鈣拮抗劑均可有效降低BPV,而β受體阻滯劑和ACEI可導致BPV增加。但由于本研究采用聯合用藥,尚無法分析不同種類抗高血壓藥物對隨診間SBP變異性的影響。
綜上所述,長效單藥抗高血壓治療能有效降低高血壓患者隨診間SBP變異性,療效優于短效聯合抗高血壓治療。在經濟條件允許的情況下,患者應優先選擇長效抗高血壓藥物,以有效降低SBP變異性,保持血壓平穩。
參考文獻
[1]Dolan E, O′Brien E. Is It Daily, Monthly, or Yearly Blood Pressure Variability that Enhances Cardiovascular Risk[J]. Curr Cardiol Rep, 2015, 17(11): 93-97.
[2]Kai H, Kudo H, Takayama N, et al. Large blood pressure variability and hypertensive cardiac remodeling-role of cardiac inflammation[J]. Circ J, 2009, 73(12): 2198-2203.
[3]陳衛紅, 黃一寧, 劉冉, 等. 隨診間血壓變異性對腦卒中復發的影響[J]. 中華老年心腦血管病雜志, 2014, 16(10): 1065-1068.
[4]沈戈, 雷著斌. 氨氯地平與硝苯地平緩釋片減少原發性高血壓患者血壓變異的比較[J]. 中華高血壓雜志, 2008, 16(6): 556-557.
[5]中國高血壓防治指南修訂委員會. 中國高血壓防治指南2010[J]. 中華高血壓雜志, 2011, 19(8): 701-742.
[6]Krause T, Lovibond K, Caulfield M, et al. Management of hypertension: summary of NICE guidance[J]. BMJ, 2011, 343: d4891.
[7]趙浩. 聯合用藥治療高血壓研究進展[J]. 山東醫藥, 2010, 50(5): 107-108.
[8]Muller D N, Kvakan H, Luft F C. Immune-related effects in hypertension and target-organ damage[J]. Curr Opin Nephrol Hypertens, 2011, 20(2): 113-117.
[9]Metoki H, Ohkubo T, Imai Y. Diurnal blood pressure variation and cardiovascular prognosis in a community-based study of Ohasama, Japan[J]. Hypertens Res, 2010, 33(7): 652-656.
[10]Rothwell P M, Howard S C, Dolan E, et al. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension[J]. Lancet, 2010, 375(9718): 895-905.
[11]Pringle E, Phillips C, Thijs L, et al. Systolic blood pressure variability as a risk factor for stroke and cardiovascular mortality in the elderly hypertensive population[J]. J Hypertens, 2003, 21(12): 2251-2257.
[12]Schillaci G, Pucci G, Parati G. Blood Pressure Variability An Additional Target for Antihypertensive Treatment?[J]. Hypertension, 2011, 58(2): 133-135.
[13]Levi-Marpillat N, Macquin-Mavier I, Tropeano A I, et al. Antihypertensive drug classes have different effects on short-term blood pressure variability in essential hypertension[J]. Hypertens Res, 2014, 37(6): 585-590.
[14]Muntner P, Shimbo D, Tonelli M, et al. The relationship between visit-to-visit variability in systolic blood pressure and all-cause mortality in the general population findings from NHANES III, 1988 to 1994[J]. Hypertension, 2011, 57(2): 160-166.
[15]Webb A J S, Fischer U, Mehta Z, et al. Effects of antihypertensive-drug class on interindividual variation in blood pressure and risk of stroke: a systematic review and meta-analysis[J]. Lancet, 2010, 375(9718): 906-915.
Effect of combination of short-acting antihypertensive drugs and single long-acting drugs therapy on visit-to-visit systolic blood pressure variability
ZHANG Fugui1, HUA Xiaofang1, SHEN Yanfang2
(1.DepartmentofCardiology; 2.DepartmentofPreventiveMedicine,TheCentralHospitalofEnshiAutonomousPrefecture,Enshi,Hubei, 445000)
ABSTRACT:ObjectiveTo investigate the effect of combination of short-acting antihypertensive drugs and single long-acting drugs therapy on visit-to-visit systolic blood pressure variability (BPV). MethodsA total of 176 hypertensive patients were enrolled in this study and assigned to short-acting group (n=88) and long-acting group (n=88). Short-acting group was administrated with combination of short-acting antihypertensive drugs while long-acting group was given single long-acting drugs. Blood pressure of participants was measured every week during follow-up. The systolic BPV was observed and influencing factors was analyzed by multiple linear regressions. ResultsThe systolic blood pressure (SBP) and standard deviation of SBP significantly decreased after 12 months of treatment (P<0.05 or P<0.01). The long-acting group, with a bigger drop in deviation of SBP, showed a better control of systolic BPV compared with the short-acting group (P<0.05). Multiple linear regression analysis indicated that baseline systolic BPV was affected by age (P<0.01) and baseline SBP (P<0.01), and systolic BPV after treatment was affected by decline of SBP (P<0.01). ConclusionCompared with the combination of short-acting antihypertensive drugs, the single long-acting drugs therapy is more effective in control of visit-to-visit systolic blood pressure variability.
KEYWORDS:antihypertensive drug; systolic blood pressure; blood pressure variability
中圖分類號:R 972+.4
文獻標志碼:A
文章編號:1672-2353(2016)05-011-03
DOI:10.7619/jcmp.201605004
基金項目:中國高校醫學期刊臨床專項資金(11524359)
收稿日期:2015-11-21

