老年2型糖尿病合并腦卒中血糖控制及綜合性護理的效果
余 珂 何凌霄 楊 蓉
華西醫院神經內科 成都 610000
?
老年2型糖尿病合并腦卒中血糖控制及綜合性護理的效果
余珂何凌霄楊蓉
華西醫院神經內科成都610000
【摘要】目的分析整體護理對老年2型糖尿病合并腦卒中患者血糖控制及神經功能和生活質量的影響。方法2型糖尿病合并腦卒中的老年患者共96例,隨機分為2組,對照組采取常規護理,觀察組配合整體護理,比較2組患者治療前后血糖控制水平及神經功能和生活質量。結果治療前2組患者空腹血糖和餐后2 h血糖水平及NIHSS和ADL評分均無明顯差異(P>0.05);治療后觀察組患者空腹血糖和餐后2 h血糖水平和NIHSS評分均明顯低于對照組,ADL評分明顯高于對照組(P<0.05)。結論整體護理能夠更有效的控制老年2型糖尿病合并腦卒中患者血糖水平,促進神經功能恢復,提高生活質量,推薦臨床推廣應用。
【關鍵詞】2型糖尿病;腦卒中;整體護理;血糖控制
隨著全球老齡化社會的推進和人們飲食結構的改變,2型糖尿病合并腦卒中發病率呈逐年上升趨勢。2型糖尿病位居威脅人類健康的三大疾病之首,高血糖影響組織器官營養代謝,進一步加重腦卒中患者腦損傷程度。報道顯示[1],恰當的血糖控制對神經功能和生活質量的改善有積極作用。本文旨在研究整體護理對老年2型糖尿病合并腦卒中患者血糖控制及神經功能和生活質量的影響,現報告如下。
1資料與方法
1.1一般資料回顧性分析2012-10—2014-10來我院就診的2型糖尿病合并腦卒中的老年患者共96例。糖尿病確診依據2010年美國糖尿病協會制定的診斷標準[2]:糖化血紅蛋白≥6.5%;8 h內無熱量攝入空腹血糖≥7.0 mmol/L;口服糖耐量試驗餐后2 h血糖≥11.1 mmol/L;典型高血糖或高血糖危象患者隨機血糖≥11.1 mmol/L。腦卒中發病72 h內就診,行顱腦CT或MRI檢查,確診依據第4屆中國腦血管病學術會議修訂的診斷標準[3],有不同程度肢體活動障礙,無意識障礙和精神疾病史,無失語癥狀,能配合治療和測試。按隨機數字表法分為2組,對照組48例患者采取常規護理,男27例,女21例,年齡63~81歲,平均(67.3±7.4)歲;對照組48例患者配合整體護理,男26例,女22例,年齡61~78歲,平均(66.8±8.5)歲。2組年齡、性別和病情等差異無統計學意義(P>0.05),具有可比性
1.2方法患者入院后均給予臥床休息、調控血壓、控制飲食、調節血脂、改善循環及營養神經等治療,糾正水電解質酸堿平衡紊亂,阿司匹林抗血小板100 mg qd 口服,乙酰谷酰胺750 mg qd 5%葡萄糖溶液250 mL稀釋后緩慢靜滴,腦水腫患者給予20%甘露醇1~2 g/(kg·次)靜脈推注。
(1)健康宣教:向患者及其家屬講解2型糖尿病合并腦卒中的誘因、發病機制、治療方法和預后等情況,針對性分析患者病情,告知可能的并發癥和預防措施,講解糖尿病對腦卒中病情的影響,包括血糖升高加劇神經細胞損害、加重感染及引起足部壞疽等不良影響。(2)血糖監測[4]:強調血糖監測重要性同時,向患者及其家屬講解各種胰島素的名稱、劑型及作用特點,4~6次/d,預防低血糖事件,根據飲食習慣給予低糖低脂優質蛋白飲食。(3)心理護理[5]:明確不良情緒對患者病情發展的影響,2型糖尿病合并腦卒中老年患者常存在緊張、焦慮甚至抑郁等不良情緒,入院后應給予及時的安撫鼓勵,消除恐懼心理,培養患者對醫護人員的信任度,耐心傾聽,及時疏導,患者之間也可加強交流、互相鼓勵。(4)康復鍛煉:告知康復鍛煉對病情恢復的積極作用,防摔跤、跌倒情況下,幫助患者進行肢體功能康復鍛煉,遵循循序漸進原則,指導早期主動和被動運動方法,促進神經功能改善。
1.3監測指標和評價標準監測指標:空腹血糖和餐后2 h血糖水平及NIHSS和ADL評分。評價標準:神經功能采用美國國立衛生研究院卒中量表[6](NIHSS),對意識、眼球活動、視野、顏面活動、肢體力量、感覺功能、協調、語言(失語癥與構音困難)和半邊忽略等15個項目評分,得分越高神經功能缺損狀況越嚴重;生活質量采用腦卒中患者生活質量表[7](ADL),對自我護理、心理健康、社會功能、語言交流、行走及肢體運動功能等評分,總分100分,得分越高日常生活活動能力越好。
1.4統計學方法采用SPSS 18.0統計學軟件進行數據處理,計量資料以均數±標準差表示,采用t檢驗,計數資料以率(%)表示,采用卡方檢驗,P<0.05為差異有統計學意義。
2結果
2.12組患者治療前后血糖控制情況比較治療前2組患者空腹血糖和餐后2 h血糖水平均無明顯差異,治療后2組患者血糖控制情況均得以改善,且觀察組患者空腹血糖和餐后2 h血糖水平均明顯低于對照組,差異有統計學意義(P<0.05)。見表1。

表1 2組患者治療前后血糖控制情況比較 ±s)
2.22組患者治療前后NIHSS和ADL評分比較治療前2組患者NIHSS和ADL評分均無明顯差異,治療后均得以改善,且觀察組NIHSS評分明顯低于對照組,ADL評分明顯高于對照組,差異有統計學意義(P<0.05)。見表2。
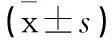
表2 2組患者治療前后NIHSS和ADL評分比較
3討論
腦卒中是威脅老年患者健康的主要疾病之一,致殘致死率高,又以缺血性腦卒中為多。2型糖尿病合并腦卒中是在高血糖基礎上,腦動脈及其分支因動脈粥樣硬化引起的相應腦組織缺血缺氧[8]。糖尿病是腦卒中的第二高危因素,高血糖可增加缺血腦組織氧降解、乳酸堆積和一氧化氮產生,加劇血管細胞損傷,減弱血管內皮生長因子和新生血管的生成[9]。因此,血糖控制水平對于延緩病情具有重要意義。研究指出,整體護理可促進老年2型糖尿病合并腦卒中患者預后的改善。隨著醫療模式由“生物醫學模式”逐漸向“生物-心理-社會醫學模式”轉變,護理模式也應實現從“以疾病為中心”向“以人為本”和“以病人為中心”的整體護理模式轉變[10]。對老年2型糖尿病合并腦卒中患者進行必要的健康宣教,密切的血糖監測,針對性的心理護理和恰當的康復鍛煉。本臨床調查同樣證實了整體護理的積極作用:治療前2組患者血糖監測水平、神經功能缺損狀況和日常生活活動能力均無明顯差異,治療后觀察組患者空腹血糖和餐后2 h血糖水平和NIHSS評分均明顯低于對照組,ADL評分明顯高于對照組。
總之,對老年2型糖尿病合并腦卒中患者實施整體護理,有利于血糖控制在理想水平,促進神經功能缺損恢復,改善生活質量,值得臨床推廣應用。
4參考文獻
[1]馬艷霞,呂肖鋒,焦秀敏,等.2型糖尿病合并急性腦梗死患者血糖波動與溶栓預后的關系[J].中國腦血管病雜志,2014,11(8):415-419.
[2]aadal L, Angel S, Dreyer P, et al. Nursing Roles and Functions in the Inpatient Neurore habilitation of Stroke Patients: A Literature Review[J]. J NeurosciNurs, 2013, 45(3): 158-163.
[3]朱寶霞.2型糖尿病合并缺血性腦卒中患者113例分析[J].中國實用神經疾病雜志,2013,16(20):50-51.
[4]舒向芝,劉玉霞,楊福奎,等.63例合并糖尿病的急性缺血性腦卒中患者臨床特點分析[J].山東醫藥,2011,51(7):97-98.
[5]謝倩,顏秀娟,劉曉星,等.綜合護理干預對老年2型糖尿病患者合并急性腦梗死患者的臨床研究[J].實用臨床醫藥雜志,2014,18(14):31-34.
[6]godwin K M, Ostwald S, Cron S G, et al. Long-Term Health-Related Quality of Life of Stroke Survivors and Their Spousal Caregivers[J].NeurosciNurs,2013,45(2):108-115.
[7]張國華,王玉凱,曾桄倫,等.糖化血紅蛋白在糖尿病患者腦卒中二級預防中的作用[J].中國實用神經疾病雜志,2014,17(12):23-25.
[8]胡平,羅建成.綜合性護理對腦梗死合并高血糖患者神經功能及生活質量的影響[J].華西醫學,2014,29(12):2 300-2 303.
[9]肖瑩,孟瑤,劉艷麗,等.2型糖尿病合并腦卒中病人飲食治療的護理策略[J].糖尿病新世界,2014,32(7):42-43.
[10]吳碩琳,石玉芝,王春雪,等.高齡腦卒中患者糖代謝異常對不良預后的影響[J].中華老年心腦血管病雜志,2014,16(2):163-166.
(收稿2015-02-11)
【中圖分類號】R473.74
【文獻標識碼】B
【文章編號】1673-5110(2016)05-0128-02

