開放肺保護性肺通氣模式對老年患者肺功能的影響①
王東偉,陳萍,曾凡榮,馬 達,董文明
(佳木斯大學附屬第一醫院,黑龍江佳木斯154003)
?
開放肺保護性肺通氣模式對老年患者肺功能的影響①
王東偉,陳萍,曾凡榮,馬達,董文明
(佳木斯大學附屬第一醫院,黑龍江佳木斯154003)
摘要:目的:通過觀察Open-lung保護性肺通氣模式,比較不同的機械通氣方法對老年患者肺功能的影響。方法:選擇ASAⅠ~Ⅱ級擇期行腹部手術的患者120例,隨機分為4組,A組(IPPV + PEEP循環進行組) ; B組(IPPV + PEEP = 5cm H2O 組) ; C組(IPPV + PEEP =10cm H2O組) ;對照組(IPPV組) :通氣模式設置為傳統的IPPV機械通氣,VT10mL·kg(-1),呼吸頻率12次/min至手術結束。全部采用氣管內插管全身麻醉。四組病人在入室后即刻(T0)、麻醉誘導后10min(T1)、麻醉插管后20min(T2)和拔管后20min(T3)采集橈動脈血進行血氣分析,記錄各時點動脈氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)、肺泡-動脈氧分壓差(A-aDO2)、呼氣末二氧化碳(PetCO2)、平均動脈壓(MAP)及氣道峰壓(Ppeak)指標。所有患者均于誘導10min及手術開始后的3h采集外周靜脈血進行IL-6水平測定。結果: C組T2時刻的Ppeak明顯高于其他三組,有統計學差異(P<0.01) ;對照組的PaO2在T3時刻明顯低于其它三組,具有統計學差異(P<0.01) ; A-aDO2對照組明顯高于其他三組,有統計學差異(P<0.01),其他各組之間無統計學差異(P>0.05) ;而其它三組T3時刻較T0時刻有明顯升高,有統計學差異(P<0.05) ; IL-6在誘導后10min各組之間無差異(P>0.05) ;但手術開始后3h,B組低于其他三組,有統計學差異(P<0.01),其他三組IL-6無統計學差(P>0.05)。結論:開放保護性肺通氣模式能夠有效改善氧合,避免老年患者術后低氧血癥的發生;更有利于老年患者全麻后呼吸功能的恢復; PEEP值設定為5cm H2O更加有優勢。
關鍵詞:Open-lung保護性肺通氣;老年患者;肺通氣
近年來老年手術患者比例大幅上升,隨之而來的麻醉并發癥也越來越多,特別是老年全麻患者易發生術后呼吸系統并發癥,如何保證老年手術患者的生命安全以及最大程度的減少因麻醉帶來的并發癥向每位麻醉醫生提出新的挑戰。所以全麻期間應用保護性肺通氣策略更顯重要。本研究應用不同的通氣模式觀察對老年患者肺功能的影響,選擇最佳的通氣模式,為老年患者圍術期合理通氣提供理論依據。
1 資料與方法
1.1一般資料
選擇ASAⅠ~Ⅱ級擇期行腹部手術的患者120例,年齡65~75歲,體重55~86kg且BMI<30%,手術時間為2~3h。排除嚴重肺部疾病,吸煙,哮喘長期服藥,心功能不全,存在麻醉禁忌證或手術時間小于2h的患者。
1.2方法
將120例患者隨機化分為4組,A組(IPPV +PEEP循環進行組) :于插管后采取PEEP水平順序增加的方法進行第一次肺開放,即IPPV(VT =6mL·kg-1,呼吸頻率f = 12次/ min) + PEEP模式,PEEP初始為5cmH2O,經3次呼吸后增至10cmH2O,3次呼吸后增至15cmH2O,持續10次呼吸,最后PEEP固定在8cmH2O,此方法在第一次后每半小時重復一次,1h后改為每一小時循環重復一次,直至手術結束; B組(IPPV +PEEP =5cmH2O組) :通氣模式設置為IPPV(VT = 6mL· kg-1,呼吸頻率f =12次/ min) + PEEP 5cmH2O模式至手術結束; C組(IPPV + PEEP =10cmH2O組) :通氣模式設置為IPPV(VT = 6mL·kg-1,呼吸頻率f = 12 次/min) +PEEP 10cmH2O模式至手術結束;對照組(IPPV組) :通氣模式設置為傳統的IPPV機械通氣,VT =10mL·kg-1,呼吸頻率=12次/min至手術結束。全部采用氣管內插管全身麻醉。四組病人分別于入室后(T0)、誘導后10min(T1)、麻醉插管后20min(T2)和拔管后20min(T3)采集橈動脈血進行血氣分析,記錄各時點動脈氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)、肺泡-動脈氧分壓差(A-aDO2)、呼氣末二氧化碳(PetCO2)、平均動脈壓(MAP)及氣道峰壓(Peak)指標。所有患者均于誘導10min及手術開始后的3h采集外周靜脈血進行IL-6水平測定。
1.3統計學方法
采用SAS軟件(版本19.03)進行統計分析。連續變量采用均數±標準差表示,分類變量采用頻數描述,4組之間均值之間采用方差分析,組間采用兩兩比較的方法,分類變量的組間差異采用卡方檢驗進行分析。
2 結果
2.1患者一般資料
見表1。
表1 4組患者一般資料(±s,n =30)
組別性別(男/女) 年齡(歲) 體重(kg) 手術時間(min) 12/18 68.70±2.69 59.65±6.57 147.30±11.31 B組 13/17 68.20±3.08 58.70±6.09 145.00±8.51 C組 15/15 68.30±2.69 60.70±6.22 151.50±11.83對照組A組10/20 69.80±2.87 63.10±10.42 146.30±13.65
統計結果顯示各組在性別、年齡、體重以及手術時間方面均無統計學差異(P>0.05)。
2.2患者麻醉前(T0)時刻監測情況
見表2。
表2 4組患者T0時刻監測情況(±s,n =30)

表2 4組患者T0時刻監測情況(±s,n =30)
組別 收縮壓(mmHg) 舒張壓(mmHg) 心率(次/分) 血氧飽和度(%) 128.1±2.63 80.3±3.82 80.90±5.66 95.70±0.92 B組 126.3±2.52 78.6±2.52 79.70±4.79 95.90±0.74 C組 130.2±2.15 79.9±2.91 76.80±6.68 95.70±0.92對照組A組131.7±1.98 81.1±2.31 81.40±7.4 95.90±0.71
統計結果顯示各組血壓、心率、血氧飽和度方面均無統計學差異(P>0.05)。
2.3 4組患者麻醉前(T0)血氣分析見表3。
表3 4組患者T0時刻血氣分析情況(±s,n =30)
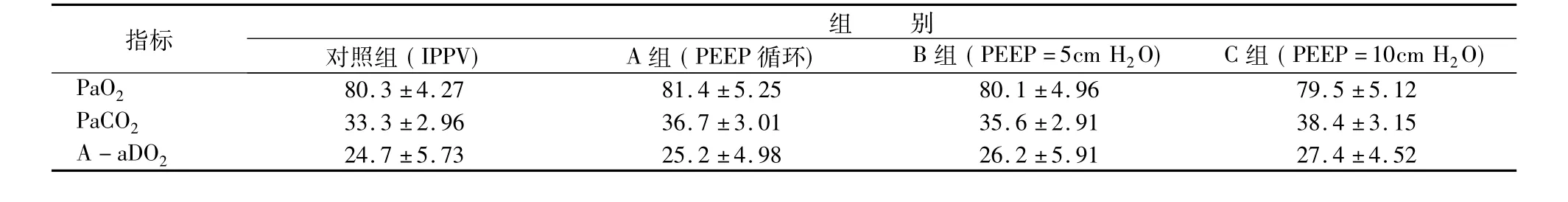
表3 4組患者T0時刻血氣分析情況(±s,n =30)
指標組別對照組(IPPV) A組(PEEP循環) B組(PEEP =5cm H2O) C組(PEEP =10cm H2O) PaO280.3±4.27 81.4±5.25 80.1±4.96 79.5±5.12 PaCO2 33.3±2.96 36.7±3.01 35.6±2.91 38.4±3.15 A-aDO224.7±5.73 25.2±4.98 26.2±5.91 27.4±4.52
統計結果顯示各組T0血氣分析方面均無統計學差異(P>0.05)。
2.4 4組患者誘導后10min (T1)各指標分析見表4。
表4 4組病人T1時刻各指標分析情況(±s,n =30)
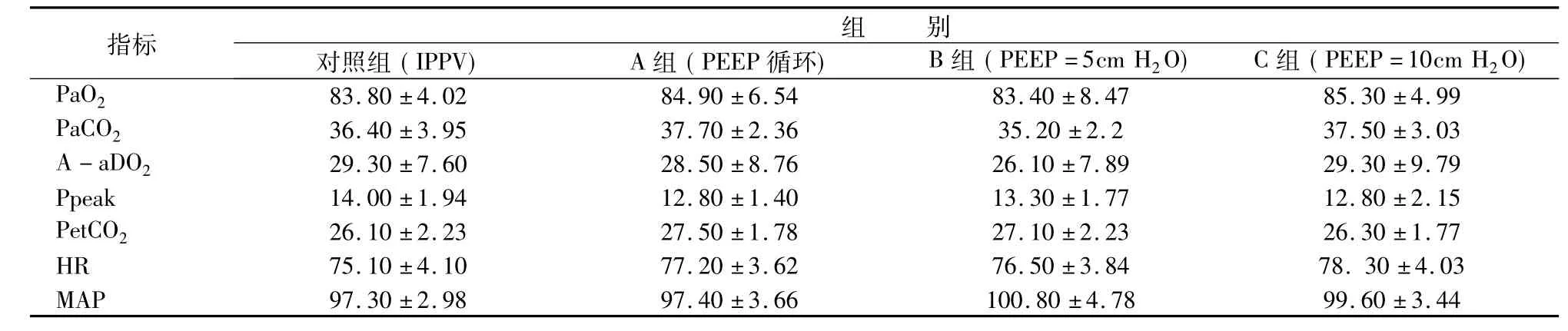
表4 4組病人T1時刻各指標分析情況(±s,n =30)
指標組別對照組(IPPV) A組(PEEP循環) B組(PEEP =5cm H2O) C組(PEEP =10cm H2O) PaO2 83.80±4.02 84.90±6.54 83.40±8.47 85.30±4.99 PaCO2 36.40±3.95 37.70±2.36 35.20±2.2 37.50±3.03 A-aDO2 29.30±7.60 28.50±8.76 26.10±7.89 29.30±9.79 Ppeak 14.00±1.94 12.80±1.40 13.30±1.77 12.80±2.15 PetCO2 26.10±2.23 27.50±1.78 27.10±2.23 26.30±1.77 HR 75.10±4.10 77.20±3.62 76.50±3.84 78.30±4.03 MAP 97.30±2.98 97.40±3.66 100.80±4.78 99.60±3.44
方差分析結果顯示4組T1時刻各指標之間無統計學差異(P>0.05)。
2.5 4組患者插管后20min (T2)各項指標情況見表5。
表5 4組病人T2時刻各指標情況(±s,n =30)
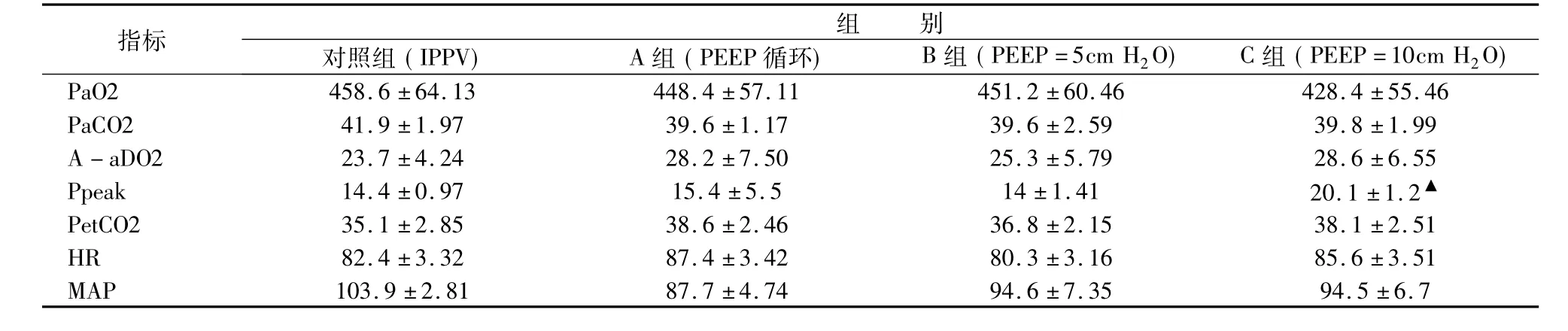
表5 4組病人T2時刻各指標情況(±s,n =30)
指標組別對照組(IPPV) A組(PEEP循環) B組(PEEP =5cm H2O) C組(PEEP =10cm H2O) PaO2 458.6±64.13 448.4±57.11 451.2±60.46 428.4±55.46 PaCO2 41.9±1.97 39.6±1.17 39.6±2.59 39.8±1.99 A-aDO2 23.7±4.24 28.2±7.50 25.3±5.79 28.6±6.55 Ppeak 14.4±0.97 15.4±5.5 14±1.41 20.1±1.2▲PetCO2 35.1±2.85 38.6±2.46 36.8±2.15 38.1±2.51 HR 82.4±3.32 87.4±3.42 80.3±3.16 85.6±3.51 MAP 103.9±2.81 87.7±4.74 94.6±7.35 94.5±6.7
統計結果顯示C組T2時刻的Ppeak明顯高于其他3組,有統計學差(P<0.01),其他各指標在T2時刻4組之間均無統計學差異(P>0.05)。
2.6 4組患者拔管后20min (T3)各項指標情況見表6。
表6 4組病人術后T3時刻各項指標(n =3(±s,n =30)

表6 4組病人術后T3時刻各項指標(n =3(±s,n =30)
與對照組相比,▲P<0.05;與術前對應時間點相比,*P<0.05。
指標組別對照組(IPPV) A組(PEEP循環) B組(PEEP =5cm H2O) C組(PEEP =10cm H2O) PaO2 78.80±4.32 90.90±4.33▲* 86.70±3.13▲* 88.80±3.91▲*PaCO2 8.12±2.88 39.50±3.14 38.60±3.69 39.80±3.36 A-aDO2 34.50±4.38 16.40±1.84▲ 18.10±3.96▲ 19.20±2.2▲Ppeak - - - -PetCO2 35.00±2.67 36.00±1.25 32.40±2.07 33.30±3.95 HR 90±3.75 86.4±3.42 87.1±2.96 89.6±3.12 MAP 106.10±2.33 97.50±6.67 97.40±7.68 100.40±4.88
統計結果顯示:對照組的PaO2在T3時刻明顯低于其它三組,具有統計學差異(P<0.01) ; A-aDO2對照組明顯高于三個試驗組,有統計學差異(P<0.01),其他各組之間無統計學差異(P>0.05)。
2.7 4組患者誘導后10min、手術開始后3h IL-6的變化見表7。
表7 4組患者血清IL-6水平(±s,n =30)

表7 4組患者血清IL-6水平(±s,n =30)
組別 誘導后5min(pg/mL) 手術開始后3h(pg/mL)對照組7.43±2.34 127.2±12.29 A組 7.56±1.69 131.8±14.42 B組 7.01±2.34 106±4.78 C組7.90±1.50 131.7±11.17
3 討論
呼吸系統功能發生增齡性的減退,老年人減退的更加明顯。解剖方面:老年人骨質疏松和關節老化造成胸廓的活動度受限,同時膈肌的運動功能也在減弱;老年人肺泡數量減少,肺泡壁的彈性也在下降,容易破裂發生肺氣腫;生理學方面:主要表現在通氣功能和換氣功能上。老年人的肺活量隨著年齡增加而減少,而且老年人呼吸道黏膜易發生萎縮,解剖無效腔也較比青年增大約0.62倍,肺泡壁變薄,肺泡數減少等原因,使肺泡無效腔亦增大,肺泡通氣量也隨年齡增加而下降。換氣功能上,老年人呼吸膜的最大有效交換面積減少,動脈血氧分壓(PaO2)和二氧化碳(PCO2)分壓也存在著增齡性改變。O2在肺內的彌散能力隨年齡增加而下降。所以導致肺通氣血流比值失調,以及氧在各肺區段分布不均勻;老年人心輸出量減少,加之肺毛細血管內的血流速度減慢以及肺組織的彈性減弱,使胸膜腔內壓上升,老年人在應激狀態下更加易于發生低氧血癥、高二氧化碳血癥以及酸中毒[9]。這些情況都在提示我們,老年人在實施全身麻醉時,要盡量選擇合理、適度的機械通氣方法,以預防和改善其對呼吸功能方面的影響。
多年來,全麻的傳統通氣模式未曾發生變化,一直以大潮氣量的IPPV為主,隨著VILI的重視和不同肺通氣策略在臨床的廣泛應用,使老年患者圍術期呼吸功能的改善和恢復及降低術后肺不張等肺部并發癥成為可能。李夢良[1]等人對36例老年人腹腔鏡胃癌根治術的患者實施保護性肺通氣后證實,小潮氣量、低氣道平臺壓聯合低水平PEEP通氣能夠有效改善老年腹腔鏡胃癌根治術病人的動脈氧合,有利于老年人術后肺功能的恢復。黃東曉[2]等人也證實了小潮氣量聯合低水平的呼氣末正壓能夠有效改善全麻患者的氧合,有利于肺功能的恢復。
保護性肺通氣策略(lung protective entilatory strategy,LPVS)的起源最早可以追溯到PEEP的開始使用。經過多年的不斷研究發展,其在治療急性肺損傷(acute lung iniury,ALI)及急性呼吸窘迫綜合征(acute respiratory distress syndrome,ARDS)中起到不可替代的作用。但是應用到全身麻醉上的研究報道卻并不常見。保護性肺通氣策略(lung protective entilatory strategy,LPVS)是針對呼吸機相關性肺損傷(ventilator associated lung injury,VALI)提出的,迄今為止,保護性肺通氣策略已經經歷了三個里程碑:通氣中應用PEEP是LPVS的第一個里程碑;低潮氣量,高PEEP,可容許性高碳酸血癥(permissive hypercapnia,PHC)是LPVS的第二個里程碑;針對治療治療ALI、ARDS、廣泛性或小灶性肺不張以及肺泡萎陷引起的肺容量減少、Qs/Qt增加、肺順應性下降等導致的頑固性缺氧,所實施的肺開放復張策略(recruitment maneuvers,RMs)是LPVS的第三個里程碑,也是現階段最具有代表性的LPVS[3]。
為了防止非萎陷肺泡的容量損傷和避免肺泡的反復開啟,Amato等首先提出了應用最佳PEEP,盡量使所有的肺泡始終都處于開放的狀態,這就是開放肺的最經典概念。即PEEP維持在高于出現肺泡萎陷的氣道壓臨界水平上(肺壓力—容量曲線的拐點),使肺組織適度的膨脹,避免因過度擴張而導致的VILI。臨床上根據這個基本理念而采用不同的方式方法已經取得了確切的效果。國內的學者在經過一系列動物實驗后發現三種機械通氣策略:大潮氣量聯合低PEEP,小潮氣量聯合低PEEP和小潮氣量聯合高PEEP,這三種機械通氣方式雖然在維持氧合和氣體交換方面無差異。但是在小潮氣量聯合高PEEP組,肺泡灌洗液中的細胞因子(TNF-α,IL -1β,IL-6,IL-8)的水平明顯高于其它兩組,這些因子的升高可以直接誘發VILI.這就說明了雖然在保護性肺通氣中各種通氣方法都能滿足維持氧合需要,但是不同方法產生的肺泡炎癥反應不盡相同,有利有弊。
本實驗結果顯示,四種機械通氣的方法均能夠維持術中良好的血氧飽和度,PaO2、PaCO2亦能維持在正常范圍內,但應用保護性肺通氣模式的各實驗組拔管后20min的PaO2值都明顯高于對照組,而且PEEP值設定為5cm H2O在肺保護方面更加有優勢。
參考文獻:
[1]李夢良.老年病人腹腔鏡全麻胃癌根治術中肺保護性通氣的應用[J].齊魯醫學雜志,2010,25(2) : 105-106
[2]黃東曉.全身麻醉中應用小潮氣量聯合低水平呼氣末正壓通氣對老年患者呼吸功能的影響[J].臨床麻醉學雜志,2010,24(6) : 435-436
[3]Hong CM,Xu DZ,Lu Q,et al.Low tidal volume and high positive end-expiratory pressure mechanical ventilation results in increased inflammation and ventilator-associated lung injury in normal lungs[J].Anesth Analg,2010,110 (6) : 1652-1660
(收稿日期:2015-12-08)
通訊作者:陳萍(1973~)女,遼寧昌圖人,碩士,副主任醫師。E-mail: chenping1973@163.com。
作者簡介:王東偉(1972~)男,黑龍江佳木斯人,在讀博士研究生,主任醫師。
基金項目:①黑龍江省衛生廳課題,編號: 2013-232。
中圖分類號:R614.2
文獻標識碼:B
文章編號:1008-0104(2016) 02-0013-03

