2型糖尿病患者糖尿病足的相關(guān)危險(xiǎn)因素分析
黎小燕 鐘樹(shù)妹 張秋平
2型糖尿病患者糖尿病足的相關(guān)危險(xiǎn)因素分析
黎小燕 鐘樹(shù)妹 張秋平
目的 探討2型糖尿病足的臨床相關(guān)危險(xiǎn)因素。方法 對(duì)63例2型糖尿病患者作為研究對(duì)象,按照是否患有糖尿病足分為2組,即DF組(23例)和NDF組(40例)。對(duì)患者的臨床診斷資料和生化指標(biāo)進(jìn)行回顧分析,再應(yīng)用Logistic回歸分析了解相關(guān)危險(xiǎn)因素。結(jié)果 DF組的平均年齡為(62.2±8.7)歲、空腹血糖(FBG)為(10.1±5.2)mmol/L、餐后2 h血糖(2 hBG)為(16.4±5.8)mmol/L、平均動(dòng)脈壓(MAP)為(99.1±12.0)mmHg、糖化血紅蛋白(HbA1c)為(8.7±2.8)、血清總膽固醇(TC)為(5.3±2.1)mmol/L、甘油三酯(TG)為(2.4±0.3)mmol/L、腎小球過(guò)濾率(eGFR)為(60.6±21.7)mL/min,與NDF組比較差異均有統(tǒng)計(jì)學(xué)意義(P<0.05);回歸分析結(jié)果顯示,周?chē)窠?jīng)病變、外周血管病變及eGFR水平降低是導(dǎo)致糖尿病足的獨(dú)立危險(xiǎn)因素。結(jié)論 2型糖尿病足的發(fā)病危險(xiǎn)因素有多種,而有效掌握相關(guān)危險(xiǎn)因素,有助于提高糖尿病足的臨床預(yù)防和治療效果,具有重要的研究意義。
2型糖尿病;糖尿病足;危險(xiǎn)因素
糖尿病足(DF)是糖尿病的主要慢性并發(fā)癥之一,診斷容易,治療困難,是造成糖尿病患者截肢的主要因素。DF表現(xiàn)為三高,高患病率,高截肢率,高病死率,嚴(yán)重威脅到患者的生活質(zhì)量及生命健康,而且醫(yī)療費(fèi)用較高,加重了患者及社會(huì)的經(jīng)濟(jì)負(fù)擔(dān)[1]。所以,加大對(duì)DF的危險(xiǎn)因素研究,可及時(shí)發(fā)現(xiàn)高危患者,采取積極、有效的臨床預(yù)防和治療措施,進(jìn)而有效降低DF的發(fā)生率。本研究通過(guò)回顧分析63例2型糖尿病患者的臨床資料,探討相關(guān)的危險(xiǎn)因素,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料 收集2013年1月~2015年6月贛州市人民醫(yī)院收治的63例2型糖尿病患者的臨床診治資料進(jìn)行回顧分析,均符合世界衛(wèi)生組織制定的糖尿病診斷標(biāo)準(zhǔn)[2]。其中,男41例,女22例,年齡52~74歲,平均(64.7±2.3)歲;病程6個(gè)月~14年,平均(8.5±2.1)年。患者均無(wú)嚴(yán)重心肝腎疾病及腦血管疾病,近期均無(wú)進(jìn)行抗凝和利尿治療。根據(jù)有無(wú)糖尿病足分成2組,即DF組和NDF組,分別有23例和40例患者。按照Wanger分級(jí)標(biāo)準(zhǔn)2型糖尿病足1級(jí)5例,2級(jí)9例,3級(jí)5例,4級(jí)3例,5級(jí)1例。
1.2 方法 收集糖尿病患者臨床資料和生化檢測(cè)報(bào)告,應(yīng)用Excel文檔對(duì)資料進(jìn)行整理,比較2組患者的生化指標(biāo)的差異性,再通過(guò)Logistic回歸分析本研究中的糖尿病足的相關(guān)危險(xiǎn)因素。
1.3 觀察指標(biāo) 對(duì)所有患者進(jìn)行血生化檢查,并觀察并記錄好2組患者的空腹血糖(FBG)、餐后2 h血糖(2 hBG)、平均動(dòng)脈壓(MAP)、糖化血紅蛋白(HbA1c)、血清總膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)及腎小球過(guò)濾率(eGFR)等指標(biāo)。
1.4 統(tǒng)計(jì)學(xué)方法 應(yīng)用SPSS 12.0軟件進(jìn)行統(tǒng)計(jì)學(xué)分析,計(jì)量資料用“x±s”表示,計(jì)數(shù)資料比較用χ2檢驗(yàn)。P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 2組患者的臨床資料及各項(xiàng)生化指標(biāo)比較 2組患者在年齡、FBG、2 hBG、MAP、TC、TG、 HbA1c及eGFR等生化指標(biāo)比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。
2.2 Logisitic回歸分析 以是否患有糖尿組作為因變量,對(duì)年齡、年齡、FBG、2 hBG、MAP、TC、TG、HbA1c及eGFR、高血壓、外周血管病變、周邊神經(jīng)病變等作為自變量進(jìn)行回歸分析,其中eGFR水平降低、外周血管病變及周?chē)窠?jīng)病變被納入回歸方程中。見(jiàn)表2。
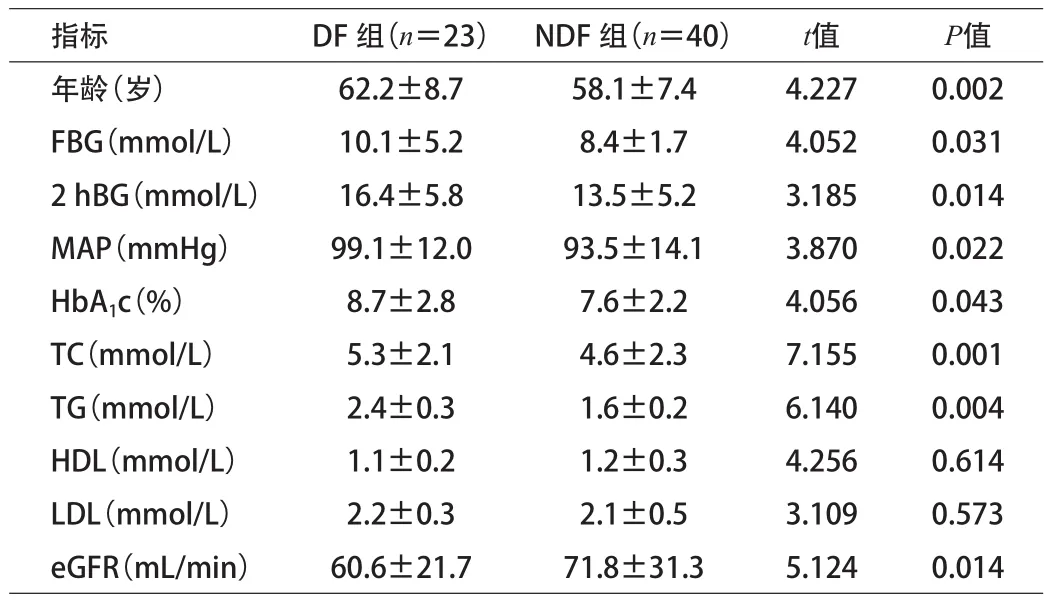
表1 2組臨床資料及血生化指標(biāo)水平比較(x±s)

表2 相關(guān)危險(xiǎn)因素的回歸分析結(jié)果
3 討論
糖尿病足是糖尿病患者嚴(yán)重并發(fā)癥,且以2型糖尿病患者為主。該病并發(fā)癥尚無(wú)較為客觀確切的發(fā)病率,國(guó)內(nèi)外研究報(bào)道存在一定差異,原因可能是與研究資料的來(lái)源及臨床診斷標(biāo)準(zhǔn)的差異存在關(guān)系。國(guó)外研究報(bào)道糖尿病足的發(fā)生率在5.2%~10.1%,國(guó)內(nèi)研究報(bào)道為8.6%左右[3]。本研究中,糖尿病足發(fā)生率為15.9%(10/63),較國(guó)內(nèi)外研究報(bào)道發(fā)病率偏高。可能是因?yàn)楸狙芯抠Y料均為住院治療糖尿病患者,且大多數(shù)患者的糖尿病癥狀較為嚴(yán)重,病程也較長(zhǎng)或血糖控制不佳。
本研究結(jié)果顯示,eGFR水平降低、周?chē)窠?jīng)病變及外周血管病變是2型糖尿病足發(fā)生的獨(dú)立危險(xiǎn)因素。目前,DF的發(fā)生原因尚無(wú)明確定論,但普遍認(rèn)可和接受糖尿病足三元學(xué)說(shuō),也就是糖尿病神經(jīng)性病變、糖尿病缺血性病變及局部感染[4-5]。大部分研究已證實(shí)周邊神經(jīng)病變是引發(fā)糖尿病足一個(gè)重要的危險(xiǎn)因素。臨床上,2型糖尿病合并感覺(jué)神經(jīng)癥患者,通常肢體感覺(jué)力較低,足部的痛覺(jué)、壓力感閾值有大幅提升,而足部易受外部物理?yè)p傷,比如:外傷、磨損等;另外,運(yùn)動(dòng)神經(jīng)性疾病會(huì)導(dǎo)致患者的本體感覺(jué)障礙,使得足局部肌肉萎縮,導(dǎo)致失衡,在受力時(shí)易出現(xiàn)異常受力點(diǎn);如果患者并發(fā)植物性神經(jīng)疾病,則會(huì)影響到汗腺的正常分泌,使其下降,使得皮膚干裂、機(jī)體血管擴(kuò)張,如此大大增加了細(xì)菌的侵入和繁殖的可能性。這些因素的共同影響導(dǎo)致糖尿病足。而且,神經(jīng)病變不但是糖尿病足的危險(xiǎn)因素,同時(shí)會(huì)對(duì)糖尿病足預(yù)后產(chǎn)生明顯影響[6]。通過(guò)多因素Logisitic回歸分析表明,糖尿病足和患者的周邊神經(jīng)病變?yōu)檎嚓P(guān)關(guān)系,可以看出其在糖尿病足發(fā)病的獨(dú)立的、顯著的危險(xiǎn)因素,其危險(xiǎn)度要高于其他因素。臨床研究報(bào)道,存在外周血管病變的2型糖尿病患者一部分會(huì)出現(xiàn)糖尿病足并發(fā)癥[7]。糖尿病合并大血管和微血管病變的,會(huì)對(duì)組織血液循環(huán)帶來(lái)巨大影響,導(dǎo)致局部組織缺血壞死;無(wú)法及時(shí)有效排出代謝物,使得治療藥物無(wú)法順利達(dá)到靶點(diǎn)。本研究結(jié)果顯示,糖尿病足和外周血管病變也呈正相關(guān)的關(guān)系。研究表明,年齡不但對(duì)糖尿病足發(fā)生和預(yù)后有著較大影響,且與致殘率也存在關(guān)系。研究顯示,伴隨年齡增加,糖尿病足發(fā)生率顯著增加[8]。DF組和NDF組年齡比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05),原因是老年糖尿病的病程相對(duì)較長(zhǎng),并發(fā)癥發(fā)生率高且嚴(yán)重存在關(guān)系[9]。但年齡增長(zhǎng)并非糖尿病足發(fā)病的一個(gè)獨(dú)立危險(xiǎn)因素,可能是因糖尿病足發(fā)病危險(xiǎn)因素中,和周邊神經(jīng)病變及外周血管病變等危險(xiǎn)因素相比,年齡并非主要的。在本研究中,eGFR水平降低是導(dǎo)致糖尿病足的一個(gè)相關(guān)因素,換言之糖尿病腎病是不但是糖尿病的一個(gè)主要并發(fā)癥,但也和糖尿病足發(fā)病存在關(guān)系。DN伴隨血管性病變概率會(huì)提高,可以看出患者的病程相對(duì)較長(zhǎng),且DN患者的機(jī)體內(nèi)的毒素會(huì)逐步增加,營(yíng)養(yǎng)不佳等,均在會(huì)增加DF的臨床發(fā)病概率。
綜上所述,2型糖尿病足的臨床發(fā)病相關(guān)危險(xiǎn)因素是多方面,其中主要的因素外周血管病變、周邊神經(jīng)病變及eGFR水平降低。通過(guò)了解這些危險(xiǎn)因素,能夠?yàn)轭A(yù)防和治療2型糖尿病足給予重要指導(dǎo),提高臨床治療效果,改善患者的生活質(zhì)量,有著重要的研究意義。
[1] 張虹.糖尿病足患者給予預(yù)防性護(hù)理干預(yù)的效果探討[J].當(dāng)代醫(yī)學(xué),2012,18(13):123-124.
[2] 翁霞玲,李志浩,黃翠英,等.2型糖尿病患者糖尿病足相關(guān)危險(xiǎn)因素分析[J].護(hù)士進(jìn)修雜志,2014,10(6):522-525.
[3] 張喜英,王滌非.2型糖尿病患者糖尿病足危險(xiǎn)因素研究[J].中國(guó)全科醫(yī)學(xué),2012,14(15):1629-1631,1634.
[4] 莫九香.60例糖尿病足發(fā)生的原因及預(yù)防[J].當(dāng)代醫(yī)學(xué),2011,17(21):58-59.
[5] 倪偉鋒,李霞.2型糖尿病患者并發(fā)糖尿病足危險(xiǎn)因素的臨床研究[J].中國(guó)保健營(yíng)養(yǎng),2012,22(12):4880-4881.
[6] 韋海濤.糖尿病足臨床危險(xiǎn)因素分析[J].南寧:廣西醫(yī)科大學(xué),2014.
[7] 謝玉秀.住院2型糖尿病患者綜合控制情況及慢性并發(fā)癥相關(guān)危險(xiǎn)因素分析[D].長(zhǎng)沙:中南大學(xué),2013.
[8] 李莎,呂麗芳,鐘曉衛(wèi).糖尿病足相關(guān)危險(xiǎn)因素十年調(diào)查分析[J].中國(guó)全科醫(yī)學(xué),2010,13(23):2539-2542.
[9] 趙靜靜,王偉靈,鄭培莉.中國(guó)人群糖尿病足相關(guān)危險(xiǎn)因素的Meta分析[J].檢驗(yàn)醫(yī)學(xué),2014(6):640-645.
10.3969/j.issn.1009-4393.2016.10.016
江西 341000 贛州市人民醫(yī)院內(nèi)分泌科 (黎小燕 鐘樹(shù)妹 張秋平)

