高壓氧聯合地塞米松對缺血缺氧性腦病患兒血清神經元特異性烯醇化酶、心肌酶及療效的影響
唐 敏
(湖北省恩施土家族苗族自治州民族醫院兒科,湖北 恩施 445000)
高壓氧聯合地塞米松對缺血缺氧性腦病患兒血清神經元特異性烯醇化酶、心肌酶及療效的影響
唐敏
(湖北省恩施土家族苗族自治州民族醫院兒科,湖北 恩施445000)
摘要:目的 探討高壓氧聯合地塞米松對缺血缺氧性腦病患兒血清神經元特異性烯醇化酶(NSE)、心肌酶及療效的影響。方法新生兒缺氧缺氧性腦病患兒174例按照隨機數字表法分為對照組58例、觀察組A58例、觀察組B58例。三組均采用常規對癥治療。觀察組A在常規基礎上結合地塞米松治療,觀察組B在上述基礎上結合高壓氧治療。三組療程均為10 d。結果 觀察組A和B驚厥停止時間、意識障礙恢復時間、肌張力正常時間均明顯快于對照組(P<0.05);觀察組B驚厥停止時間、意識障礙恢復時間、肌張力正常時間明顯優于觀察組A(P<0.05);三組血清NSE水平治療后下降(P<0.05);觀察組A和B治療后血清NSE水平低于對照組(P<0.05);觀察組治療后B血清NSE水平低于觀察組A(P<0.05);三組NBNA評分治療后增加(P<0.05);觀察組A和B治療后NBNA評分高于對照組(P<0.05);觀察組B治療后NBNA評分高于觀察組A(P<0.05);三組治療后血清CK-MB下降(P<0.05);觀察組A和B治療后血清CK-MB低于對照組(P<0.05);觀察組B治療后血清CK-MB低于觀察組A(P<0.05);觀察組A和B總有效率高于對照組(74.14%)(P<0.05);觀察組B總有效率高于觀察組A(P<0.05)。結論 高壓氧聯合地塞米松可降低缺血缺氧性腦病患兒血清NSE、心肌酶水平,療效顯著,可明顯改善患兒癥狀、體征。
關鍵詞:缺氧缺血,腦;高壓氧;地塞米松;磷酸丙酮酸水合酶;治療結果;兒童
新生兒缺血缺氧性腦病是最常見的一種疾病,該病主要由于圍生期存在缺氧窒息等原因致使的一種缺血缺氧性腦損害[1-2]。臨床上若不能采取及時有效地治療,很容易致使形成神經系統損傷后遺癥,如癲癇、腦癱、共濟失調及智力低下等[3]。因此,臨床上采取及時有效地治療方法尤為重要。目前,對于新生兒缺血缺氧型腦病的治療手段尚有爭論。本文研究旨在分析高壓氧聯合地塞米松對缺血缺氧性腦病患兒血清神經元特異性烯醇化酶(NSE)、心肌酶及療效的影響,旨在為臨床提供可靠的參考價值。報道如下。
1資料與方法
1.1研究對象選自2013年5月至2015年5月期間我院兒科收治的新生兒缺氧缺氧性腦病患兒116例。入組標準:(1)所有患兒均于出生后24 h入院接受治療;(2)均已經醫院倫理委員會審核;(3)所有患兒胎齡37~42周;(4)簽訂知情同意書。入組的174例患兒中,男性患兒96例,女性患兒78例;胎齡37~42周,平均胎齡(39.48±1.72)周;出生體質量2 418~4 412 g,平均體質量(3 313.26±315.24)g;病情程度:輕度36例,中度95例,重度43例。按照隨機數字表法隨機分為對照組58例、觀察組A 58例、觀察組B 58例。排除合并肝、腎、肺、心等功能嚴重異常患兒。三組一般資料比較差異無統計學意義(P>0.05)。
1.2新生兒缺氧缺氧性腦病診斷及臨床分度標準診斷標準:依據文獻標準[4],(1)有明確的導致胎兒發生宮內窘迫的異常產科病史以及胎兒出現嚴重的宮內窘迫的臨床表現(胎心率低于100次/min,持續時間超過5 min);(2)出生時即有重度窒息(Appar評分1 min≤3分)。
缺氧缺氧性腦病臨床分度:(1)輕度:意識興奮-抑制交替,肌張力正常或稍高,驚厥可有肌陣攣,瞳孔正常或擴大,擁抱和吸吮反射活躍,腦電圖正常;(2)中度:嗜睡,肌張力降低,驚厥常有,瞳孔常縮小,擁抱和吸吮反射減弱,腦電圖低電壓、可有癇樣放電;(3)重度:意識昏迷,肌張力松弛或間隙性伸肌張力增高,驚厥可成持續狀態,瞳孔不對稱或擴大、對光反射遲鈍,擁抱和吸吮反射消失。
1.3治療方法對照組:患兒均于入院后采用常規對癥治療,包括吸氧、維持水電解質平衡、糾正酸中毒、控制驚厥等。
觀察組A:于出生后24 h內靜脈滴注地塞米松(生產廠家:山西天源制藥有限公司)2 mg·kg-1·d-1。
觀察組B:在對照組基礎上結合高壓氧治療,艙內氧分壓壓力維持在0.04~0.08 MPa,艙內溫度維持在23 ℃左右,氧濃度為80%~90%,高壓氧艙治療頻率為每日1次。
兩組療程均為10 d。
1.4觀察指標(1)觀察3組癥狀、體征改善情況,包括驚厥停止時間、意識障礙恢復時間、肌張力正常時間;(2)觀察三組血清NSE水平變化,分別于治療前后采集2 mL外周靜脈血,以轉速為3 000 r·min-1離心,分離血清,于-20 ℃下保存待測。血清NSE含量采用酶聯免疫吸附法測定;(3)觀察三組新生兒行為神經評分(NBNA)治療前后變化,由專人在安靜的暗室檢查,室溫維持在24~26°,檢查項目包括3項原始反射、4項主動肌張力、4項被動肌張力、6項行為能力,總分為40分,其中以≥35分為正常,以<35分為異常;(4)觀察三組心肌酶指標肌酸激酶同工酶(CK-MB)治療前后變化。分別于治療前后采集2 mL外周靜脈血,以轉速為3 000 r·min-1離心,分離血清,于-20 ℃下保存待測。CK-MB采用DGKC速率法測定,LDH采用乳酸基質速率法測定,AST采用IFCC速率法測定。
1.5療效評價標準分為顯效、好轉及無效三個等級評價。(1)顯效:患兒癥狀、體征消失或者基本消失,且通過復查頭顱CT病灶大部分消失;(2)好轉:患兒癥狀、體征好轉,且通過復查頭顱CT病灶部分消失;(3)無效:患兒癥狀、癥狀及頭顱CT無改善,甚至加重或死亡。總有效率=(顯效例數+好轉例數)/總例數×100%。

2結果
2.1三組癥狀、體征改善情況比較見表1。觀察組A和B驚厥停止時間、意識障礙恢復時間、肌張力正常時間均明顯快于對照組(P<0.05),觀察組B驚厥停止時間、意識障礙恢復時間、肌張力正常時間明顯優于觀察組A(P<0.05)。

表1 三組癥狀、體征改善情況比較±s
注:與對照組比較,aP<0.05;與觀察組A比較,bP<0.05。
2.2三組血清NSE水平變化比較見表2。三組血清NSE水平治療前比較差異無統計學意義(P>0.05);三組血清NSE水平治療后下降(P<0.05);觀察組A和B治療后血清NSE水平低于對照組(P<0.05);觀察組B治療后血清NSE水平低于觀察組A(P<0.05)。

表2 三組血清NSE水平變化比較
注:與對照組比較,aP<0.05;與觀察組A比較,bP<0.05。
2.3三組NBNA評分比較見表3。三組NBNA評分治療前比較無統計學差異(P>0.05);三組NBNA評分治療后增加(P<0.05);觀察組A和B治療后NBNA評分高于對照組(P<0.05);觀察組B治療后NBNA評分高于觀察組A(P<0.05)。
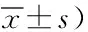
表3 三組NBNA評分比較/(分,
注:與對照組比較,aP<0.05;與觀察組A比較,bP<0.05。
2.4三組心肌酶指標CK-MB水平比較對照組治療前CK-MB水平為(176.29±29.38)U·L-1,治療后(98.72±18.42)U·L-1;觀察組A治療前CK-MB水平為(184.72±31.45)U·L-1,治療后(71.35±14.36)U·L-1;觀察組B治療前CK-MB水平為(179.51±30.14)U/L,治療后(43.19±10.49)U·L-1。三組血清CK-MB、LDH、AST治療前比較無統計學差異(P>0.05);三組治療后血清CK-MB下降(P<0.05);觀察組A和B治療后血清CK-MB低于對照組(P<0.05);觀察組B治療后血清CK-MB低于觀察組A(P<0.05)。
2.5三組療效比較觀察組B顯效率為55.17%(32/58)、好轉率為36.20%(21/58)、無效率為8.62%(5/58),總有效率為91.38%;觀察組A顯效率為48.28%(28/58)、好轉率為31.03%(18/58)、無效率為22.41%(12/58),總有效率為77.59%;對照組顯效率為39.66%(23/58),有效率為22.41%(13/58),無效率為37.93%(22/58)。觀察組A和B總有效率高于對照組(74.14%)(P<0.05);觀察組B總有效率高于觀察組A(P<0.05)。
3討論
新生兒缺血缺氧性腦病是主要是由于胎兒在母體宮內窘迫造成雙方血液循環與氣體交換出現故障,以及血氧濃度下降而發生,且為新生兒期危害最大的一種疾病,常會引起新生兒期各種病變的病因,且該病可對多臟器、多系統造成影響,致使新生兒死亡及神經系統的發育障礙[5]。臨床表現主要是診斷新生兒缺氧缺血性腦病的主要依據,一般為中樞神經系統興奮如煩躁不安、易激怒或者抑制狀態如昏迷、嗜睡等意識障礙。根據調查研究統計,我國每年新生兒缺血血氧性腦病發生率約為活產兒的3%~6%[6]。因此,早期治療尤為重要。地塞米松是人工合成的一種腎上腺皮質激素,主要用于危重疾病的急救用藥及各類炎癥的治療,其藥理作用主要為抗過敏、抗毒、抗炎等,且可通過抑制細胞膜釋放花生四烯酸與多價不飽和脂肪酸等作用,從而發揮對抗氧自由基造成的損害[10]。莊探月[8]研究報道顯示,早期短時大劑量應用地塞米松治療缺氧缺血性腦病患兒療效肯定。高壓氧在神經系統疾病中作用機制主要包括以下幾方面[9-12]:(1)高壓氧狀態下,毛細血管收縮,且其血液儲量下降,故而減少了毛細血管滲出量,從而有助于降低顱內壓,預防與緩解腦水腫;(2)高壓氧能夠提高組織細胞氧含量,以及提高腦血管中氧分壓,從而提高血氧濃度,促進腦細胞修復;(3)高壓氧能夠促進神經組織與膠質纖維修復,加速神經功能的修復,進一步預防后遺癥的發生;(4)高壓氧能夠提高血氧含量,促進腦細胞有氧代謝,降低酸性代謝產物,改善細胞水腫。本文研究表明,高壓氧聯合地塞米松可明顯提高治療療效,改善患兒癥狀、體征,改善新生兒行為神經功能。
血清酶CK-MB主要存再于心肌中;LDH廣泛存在心肌中,還存在于大腦;AST主要存在于腎、骨骼肌、肝及心臟等,當心肌細胞受損時血清AST、CK-MB、LDH活性升高。報道顯示[15],血清中LDH含量與新生兒缺血缺氧性腦病程度相關,由于全身缺氧、大腦缺氧及酸中毒具有致使LDH上升,故而說明LDH上升與腦組織損傷相關。本研究通過高壓氧聯合地塞米松應用于新生兒缺血缺氧性腦病,三組治療后血清CK-MB下降,觀察組A和B治療后血清CK-MB低于對照組,觀察組B治療后血清CK-MB低于觀察組A可明顯降低其心肌酶指標水平,從而減輕腦組織損傷。NSE特異性存在于神經內分泌細胞與神經元中,當神經組織缺氧、缺血時,神經細胞可出現變性壞死及髓鞘的崩解,從而使得細胞漿中的NSE進入腦脊液,并且其血-腦屏障破壞與通透性上升,釋放入血,導致血清中NSE含量升高。本文研究表明,高壓氧聯合地塞米松應用于新生兒缺血缺氧性腦病,可明顯降低血清NSE水平。
綜上所述,高壓氧聯合地塞米松可降低缺血缺氧性腦病患兒血清NSE、心肌酶水平,療效顯著,可明顯改善患兒癥狀、體征。但本研究相對還存在一些不足之處,研究例數相對較少、研究指標相對較少,故而筆者還需在后續研究工作中作進一步多中心、多樣本深入研究,提高可靠的臨床參考價值。
參考文獻
[1]Horn A R,Swingler G H,Myer L,et al.Defining hypoxic ischemic encephalopathy in newborn infants: benchmarking in a South African population.[J].Journal of Perinatal Medicine,2013,41(2):211-217.
[2]武建利,劉振茂.磁共振影像與CT對于新生兒缺血缺氧性腦病影像診斷分析[J].中國婦幼保健,2013,28(23):5-8.
[3]Aridas J D S,Yawno T,Sutherland A E,et al. Detecting brain injury in neonatal hypoxic ischemic encephalopathy: Closing the gap between experimental and clinical research[J].Experimental Neurology,2014,261(7):281-290.
[4]中華醫學會兒科學會新生兒學組.新生兒缺氧缺血性腦病診斷標準[J].中華兒科雜志,2005,43(8):584.
[5]張巧陽.神經節苷脂聯合胞磷膽堿治療新生兒缺血缺氧性腦病[J].藥物流行病學雜志,2013,11(11):581-583.
[6]任雪軍.新生兒缺氧缺血性腦病的臨床分度與腦電圖異常程度的關系[J].安徽醫藥,2015,19(1):134-135.
[7]宋英,柯英.地塞米松預防早產兒呼吸窘迫癥的臨床研究[J].中國臨床藥理學雜志,2015,15(13):1233-1235.
[8]莊探月.不同劑量地塞米松治療小兒缺血缺氧性腦病的臨床觀察[J].醫藥論壇雜志,2011,32(6):38-39.
[9]張修俠.Cys-C預警新生兒缺氧缺血性腦病腎損傷的臨床觀察[J].安徽醫藥,2013,17(3):432-433.
[10] 張金彩.納洛酮聯合高壓氧治療新生兒缺血缺氧性腦病臨床觀察[J].中國傷殘醫學,2014,11(8):19-20.
[11] 張艷,趙玉環.高壓氧早期干預對新生兒缺血缺氧性腦病患兒血清NSE和NF-κB的影響及意義[J].中國婦幼保健,2013,29(29):4809-4811.
[12] 鄭促影,莊秋月,林云波.全面護理模式在高壓氧治療新生兒缺血缺氧性腦病中的應用價值[J].海南醫學,2015,13(5):2024-2026.
[13] 朱勤.缺氧缺血性腦病新生兒血清肌鈣蛋白Ⅰ與心肌酶水平變化及臨床意義[J].臨床和實驗醫學雜志,2013,12(10):1226-1227.
[14] 張建秀,董莉.血清LDH檢測在新生兒腦病中的意義[J].內蒙古醫科大學學報,2015,12(1):72-73.
[15] 董莉,馮新平,莎仁娜,等.血清NSE、LDH和CRP動態檢測在新生兒缺氧缺血性腦病中的臨床意義[J].國際檢驗醫學雜志,2013,4(8):402-403.
Effect of hyperbaric oxygen combined with dexamethasone on serum NSE,myocardial enzymes and therapeutic effects in patients with hypoxic ischemic encephalopathy
TANG Min
(EnshiTujiaandMiaoAutonomousPrefecture,Enshi,Hubei445000,China)
Abstract:ObjectiveTo investigate the effect of hyperbaric oxygen combined with dexamethasone on serum NSE,myocardial enzymes and therapeutic effects in patients with hypoxic ischemic encephalopathy.Methods174 cases of neonatal hypoxic and anoxic encephalopathy were randomly divided into observation group A 58 cases,observation group B 58 cases,control group 58 cases in the period of May 2013- May 2015. The three groups were treated with conventional symptomatic treatment. The observation group A was treated with conventional therapy,and the observation group B was treated with hyperbaric oxygen combined with hyperbaric oxygen therapy. The course of the three groups was 10d. The symptoms and signs of the three groups were compared and analyzed,the changes of serum NSE level,NBNA score,serum myocardial enzyme changes and treatment effect were analyzed.ResultsObservation group A and B seizures stop time,consciousness recovery time,muscle tension normal time were significantly faster than the control group (P<0.05); observation group B seizure cessation time,recovery time of consciousness,muscle tone was significantly better than the observation group A (P<0.05); The serum levels of NSE in the three groups were decreased after treatment (P<0.05); the serum NSE level of the observation group A and B was lower than that of the control group (P<0.05); the NSE level of the observation group B was lower than that of the observation group A (P<0.05) ; Three groups of NBNA score after treatment increased (P<0.05); observation group A and B score higher than the control group (P<0.05); observation group B after treatment NBNA score higher than the observation group A (P<0.05); three groups after treatment serum CK-MB decreased (P<0.05); the observation group A and B after treatment,the serum CK-MB was lower than the control group (P<0.05); the observation group B after treatment,the serum CK-MB was lower than the observation group A (P<0.05); The total effective rate of in the observation group A and B was higher than that in the control group (74.14%) (P<0.05); the total effective rate of the observation group B was higher than that of the observation group A (P<0.05). Conclusionhyperbaric oxygen combined with dexamethasone can reduce serum NSE and myocardial enzymes in patients with hypoxic ischemic encephalopathy,the effect is significant,and can significantly improve the symptoms and signs.
Key words:Hypoxia-Ischemia,Brain;Hyperbaric Oxygenation;Dexamethasone;Phosphopyruvate Hydratase;Treatment Outcome;Child
doi:10.3969/j.issn.1009-6469.2016.05.050
(收稿日期:2015-11-17,修回日期:2016-01-09)

