糖尿病患者白內障超聲乳化手術前后淚膜變化及護理
劉 清
?
糖尿病患者白內障超聲乳化手術前后淚膜變化及護理
劉 清
【摘要】目的 探討糖尿病患者白內障超聲乳化手術前后淚膜變化及護理措施。方法 選取2013年6月至2014年6月吉林省白山市通化礦業集團總醫院收治的糖尿病合并白內障患者35例(48眼)為研究對象,均行白內障超聲乳化手術治療,并給予護理干預,分析患者手術前后干眼癥狀發生情況及淚膜變化。結果 患者術后3個月干眼癥狀與術前比較,差異無統計學意義(P>0.05);術后3 d、1周、1個月患者干眼癥狀與術前比較,差異均有統計學意義(均P<0.05);患者術后3 d、1周、術后1個月BUT、F1、SIT與術前比較,差異均有統計學意義(均P<0.05);術后3個月患者BUT、F1、SIT與術前比較,差異均無統計學意義(均P>0.05)。結論 糖尿病合并白內障患者接受超聲乳化手術治療,術后早期即可出現淚膜異常變化,需加強護理干預。
【關鍵詞】糖尿病;白內障;超聲乳化手術;淚膜變化;護理
白內障超聲乳化手術由于切口小、組織損傷輕且術后患者視力恢復快,已廣泛應用于臨床,但糖尿病合并白內障患者受疾病因素影響,超聲乳化手術術后易出現淚膜不穩定現象,且伴有眼澀、眼干、眼部有異物感等不良主訴癥狀,因此需積極給予有效護理,緩解術后眼部不適癥狀。本研究就糖尿病患者白內障超聲乳化手術手術前后實施護理干預對淚膜變化的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2013年6月至2014年6月我院收治的糖尿病合并白內障患者35例(48眼)為研究對象,其中男17例(23眼),女18例(25眼),年齡 48~70歲,平均(62.1±2.1)歲。所有患者術前均未使用任何影響淚液分泌、淚膜穩定性的藥物;排除眼外傷史、眼熱燒傷史及角膜炎史;均符合本院醫學倫理委員會相關要求,均簽署了知情同意書。
1.2 方法
1.2.1 治療方法 表面麻醉后,于患者角膜緣11點鐘位置做一透明角膜口,長約3.2 mm,將黏彈劑注入前房內,環形撕囊后進行水分離,在囊袋內乳化晶體核塊,吸凈皮質,將 Sansar折疊式人工晶狀體植入其囊袋,將前房內黏彈性物質吸除干凈,手術結束后對患眼進行包扎至次日上午,術后第 1天起給予普拉洛芬滴眼液、妥布霉素滴眼液滴眼,每天 4次,連續滴眼1周后改為每天3次,2周后改為每天2次,連續用藥1個月。
1.2.2 護理方法 ①眼部護理:囑患者按時使用滴眼液,保持眼部清潔,保證滴眼液及其他藥品專人專用,避免發生交叉感染。術后需給予患者不含防腐劑的人工淚液,以提高眼表面組織黏附力,改善淚膜損傷情況及眼部不適癥狀。②心理護理:糖尿病患者需長期接受藥物治療,再加上白內障的影響,易出現焦慮、煩躁、抑郁等不良情緒,治療依從性較差。護理人員需根據患者的具體情況,給予相應心理疏導,盡量滿足其護理需求,使其以積極的心態接受治療。同時囑患者加強血糖控制,積極防治并發癥,以減少全身性疾病對手術效果的不良影響。③養成良好的生活習慣:囑患者多休息,不要長時間看電視、閱讀,養成瞬目習慣。瞬目能夠促進眼表淚膜重建,有利于淚液中的脂質層、黏蛋白層、水液層在角膜表面均勻分布,減少淚液蒸發。④出院指導:囑患者出院 3個月內禁止重體力勞動,避免對眼球及頭部造成碰撞,并按時滴注滴眼液。一旦出現視力下降、術眼紅痛、視物變形以及眼前黑影等現象時,需及時來院復查。
1.3 觀察指標
1.3.1 干眼癥狀[1]包括眼部有異物感、燒灼感、干澀感、眼癢、畏光、結膜充血且易視疲勞,0分表示無癥狀;0.5分表示偶爾有癥狀;1分表示間斷有輕度癥狀;2分表示持續有明顯癥狀。
1.3.2 淚膜破裂時間(BUT)[2]在患者穹窿內滴一滴濃度為2%熒光素鈉,瞬目數次使熒光素均勻分布于眼表,在窄裂隙鉆藍光下觀察患者角膜破裂情況,同時使用秒表記錄其最后一次瞬目后睜眼至角膜出現第一個黑斑時間。BUT低于10 s視為異常。
1.3.3 角膜熒光素試驗(F1) 角膜熒光素染色情況采用0~12分制進行記錄。
1.3.4 基礎淚液分泌試驗(SIT)[3]用標準淚腺分泌試紙進行試驗,將試紙一端反折5 mm置于患者下瞼結膜囊中、內1/3處,另一端自由下垂,囑患者輕閉雙眼,5 min后取下試紙,測量試紙濕潤長度,長度不足5 mm者可視為有干眼癥。
1.4 統計學分析 選用SPSS 19.0統計軟件處理數據,計量資料以±s表示,組間比較采用t檢驗,計數資料以百分率表示,組間比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 手術前后干眼癥狀發生情況比較 患者術后3個月干眼癥狀與術前比較,差異無統計學意義(P>0.05);術后3 d、1周、1個月患者干眼癥狀與術前比較,差異均有統計學意義(均P<0.05)。見表1。

表1 35例(48眼)糖尿病合并白內障患者手術前后干眼癥狀發生情況比較[眼(%)]
2.2 治療前后淚膜指標比較 患者術后3 d、1周、術后1個月BUT、F1、SIT與術前比較,差異均有統計學意義(均P<0.05);術后3個月患者BUT、F1、SIT與術前比較,差異均無統計學意義(均P>0.05)。見表2。
表2 患者治療前后淚膜指標比較(±s)
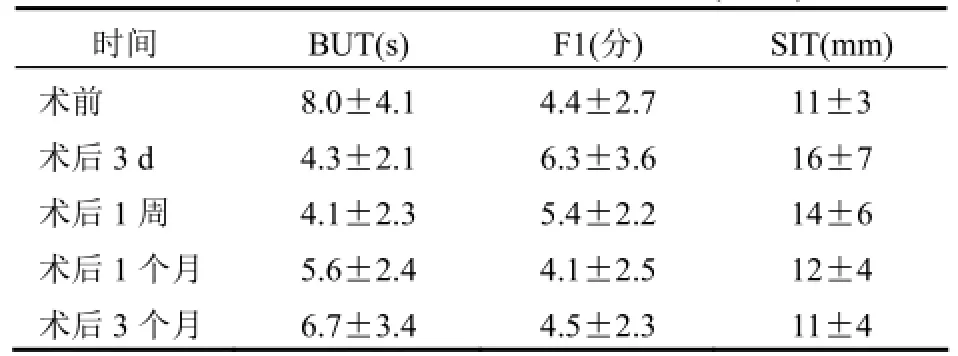
表2 患者治療前后淚膜指標比較(±s)
時間 BUT(s) F1(分) SIT(mm)術前 8.0±4.1 4.4±2.7 11±3術后3 d 4.3±2.1 6.3±3.6 16±7術后1周 4.1±2.3 5.4±2.2 14±6術后1個月 5.6±2.4 4.1±2.5 12±4術后3個月 6.7±3.4 4.5±2.3 11±4
3 討論
現階段,2型糖尿病發病率呈不斷上升,糖尿病合并老年性白內障患者也越來越多,白內障超聲乳化吸除術是臨床常用的治療手段[4]。人體淚膜主要組成部分為黏蛋白層、水液層、脂質層,具有良好的殺菌、保持眼表光滑以及潤滑角膜的作用,穩定的角膜是維持人體眼表上皮正常結構及功能的前提。但是,合并糖尿病的白內障患者接受超聲乳化術治療后,手術操作易損傷角膜部分神經纖維,可破壞神經反射的完整性,造成其相應部位及中央角膜知覺逐漸下降,同時受糖尿病因素影響,患者末梢神經麻痹損傷更明顯,患者角膜直覺將明顯降低,瞬目動作減少,會對淚膜重建造成一定不良影響[5]。另外,由于合并糖尿病的白內障患者基底膜異常,不利于與角膜上皮連接,可使結膜杯狀細胞分泌黏蛋白量減少,淚膜穩定性較差;因患者淚液質或量發生異常,或淚液分泌動力學異常,患者淚膜穩定性進一步下降,眼表面也受到一定程度損傷,導致患者易出現干眼癥。因此需加強護理干預,通過對患者進行眼部護理、心理護理、生活指導及出院指導,可最大程度地減輕超聲乳化術后干眼癥狀,促進淚膜穩定[6]。對于行超聲乳化術治療合并糖尿病的白內障患者,為了確保手術安全、有效,降低不良反應發生率,提高患者術后視覺質量,應注意以下幾點:①加強術前篩查,尤其是重視淚膜功能檢查,同時醫護人員還要加強與患者的交流與溝通,做好解釋工作,提高患者治療的依從性,從而保證治療工作順利進行。②術中最大程度降低對患者眼表組織損傷。③術后遵醫囑減少或不用含有防腐劑的滴眼液。對于干眼癥嚴重患者需及時給予有效的藥物干預,以緩解其圍術期眼部不適感。
本研究結果顯示,患者術后3個月干眼癥狀與術前比較,差異無統計學意義;術后3 d、1周、1個月患者干眼癥狀與術前比較,差異均有統計學意義;患者術后3 d、1周、術后1個月BUT、F1、SIT與術前比較,差異均有統計學意義;術后 3個月患者BUT、F1、SIT與術前比較,差異均無統計學意義。提示糖尿病合并白內障患者接受超聲乳化手術治療效果顯著,但術后患者淚膜功能相對較差,在短時間內即可出現淚膜異常變化,而術后給予積極有效的護理,可減輕淚膜損傷,緩解干眼癥狀,有利于促進患者淚膜功能恢復。
參考文獻
[1] 魏力華.白內障超聲乳化聯合散光矯正型人工晶體植入術的護理[J].中國藥物經濟學,2013,8(4):159-161.
[2] 胡結萍.高齡糖尿病患者白內障超聲乳化手術的護理[J].中國藥物經濟學,2014,9(2):169-170.
[3] 施虹,鐘亞夫.糖尿病、白內障患者超聲乳化摘除術后淚膜的變化[J].浙江中醫藥大學學報,2012,36(4):390-392.
[4] 江利紅,張靖華,應堅,等.合并糖尿病的白內障患者超聲乳化術后淚膜改變[J].中國眼耳鼻喉科雜,2010,10(2):90-91.
[5] 馮宇寧,史慶成,周衍文,等.合并糖尿病的白內障患者超聲乳化術后淚膜的變化[J].沈陽醫學院學報,2012,14(1):21-22.
[6] 曾梅菇,黎少珊,畢玉蘭.高齡白內障患者超聲乳化吸除術后淚膜改變及循證護理[J].嶺南急診醫學雜志,2010,15(4):348-349.
吉林省白山市通化礦業集團總醫院,吉林白山 134300
【中圖分類號】R587.2;R473.58
【文獻標志碼】A 【DOI】10.12010/j.issn.1673-5846.2016.07.064

