烏司他丁聯合肺保護性通氣策略對胸腔鏡下熱灌注化療肺癌患者的影響研究
李建華,趙廣平,趙宏娟,史 炯,甄書青,陳永學
?
烏司他丁聯合肺保護性通氣策略對胸腔鏡下熱灌注化療肺癌患者的影響研究
李建華,趙廣平,趙宏娟,史 炯,甄書青,陳永學
目的探討烏司他丁聯合肺保護性通氣策略對胸腔鏡下熱灌注化療肺癌患者的影響。方法選擇2013年2月—2014年2月邯鄲市中心醫院收治的行擇期手術的肺癌患者40例,采用隨機數字表法分為A組、B組、C組和D組,每組10例。4組患者均在胸腔鏡下熱灌注化療即刻改為單肺通氣,其中A組患者采用常規單肺通氣,B組患者在A組基礎上給予烏司他丁,C組患者采用肺保護性通氣策略,D組患者采用烏司他丁聯合肺保護性通氣策略;4組患者均在胸腔鏡下熱灌注化療結束時改為雙肺通氣。比較4組患者熱灌注化療前(T0)及熱灌注化療后15 min(T1)、30 min(T2)、60 min(T3),熱灌注化療結束后2 h(T4)動脈血氧分壓(PaO2)、氧合指數(OI)、血氧飽和度(SpO2)、心率(HR)、平均動脈壓(MAP)及血清腫瘤壞死因子α(TNF-α)、白介素6(IL-6)、白介素10(IL-10)、巨噬細胞炎癥蛋白1(MIP-1)水平,觀察4組患者治療期間不良反應/并發癥發生情況。結果時間與方法在PaO2、OI、SpO2、HR、MAP上存在交互作用(P<0.05);時間在PaO2、OI、SpO2、HR、MAP上主效應顯著(P<0.05),4組患者PaO2、OI、SPO2在T1時下降,在T3時降到最低,HR、MAP在T1時上升,在T3時到達高峰,與T0時比較,差異均有統計學意義(P<0.05);方法在PaO2、OI、SpO2、HR、MAP上主效應顯著(P<0.05),C組、D組患者PaO2、OI、SPO2在T2、T3時高于A組、B組(P<0.05)。時間與方法在血清TNF-α、IL-6、IL-10、MIP-1水平上存在交互作用(P<0.05);時間在血清TNF-α、IL-6、IL-10、MIP-1水平上主效應顯著(P<0.05),4組患者血清TNF-α、IL-6、IL-10、MIP-1水平在T1時開始升高,在T3時達到高峰,在T4時開始下降,與T0時比較,差異均有統計學意義(P<0.05);方法在血清TNF-α、IL-6、IL-10、MIP-1水平上主效應顯著(P<0.05),B組、C組、D組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于A組,血清IL-10水平高于A組,C組、D組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于B組,血清IL-10水平高于B組,D組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于C組,血清IL-10水平高于C組(P<0.05)。4組患者治療期間未出現藥物相關不良反應,亦未出現機械通氣相關并發癥。結論烏司他丁聯合肺保護性通氣策略可有效抑制肺癌患者熱灌注化療過程中的炎性反應、減輕肺損傷、改善肺泡氧合能力,可行性好,具有較好的肺保護作用。
肺腫瘤;胸腔鏡;化學療法,腫瘤,局部灌注;烏司他丁;通氣機,機械;炎癥趨化因子類
李建華,趙廣平,趙宏娟,等.烏司他丁聯合肺保護性通氣策略對胸腔鏡下熱灌注化療肺癌患者的影響研究.[J].實用心腦肺血管病雜志,2016,24(8):116-120.[www.syxnf.net]
LI J H,ZHAO G P,ZHAO H J,et al.Impact of ulinastatin combined with lung protective ventilation strategy on lung cancer patients treated by thoracoscopic chemohyperthermia[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2016,24(8):116-120.
在全身麻醉下行胸腔鏡下熱灌注化療的肺癌患者可采用雙肺通氣模式或單肺通氣模式,而雙肺通氣模式可導致患側肺持續膨脹,進而影響熱灌注化療效果,因此目前臨床多采用雙腔管單肺通氣模式(OLV)。OLV可保證肺癌患者患側肺萎陷,有利于胸腔鏡下熱灌注化療藥物充分灌注胸腔,但OLV及熱灌注化療液的高溫作用會誘發體內多種炎性因子的釋放,進而導致肺損傷。因此,積極尋找一種既不影響熱灌注化療效果也不會造成肺損傷的通氣策略對于肺癌患者具有重要的臨床意義。本研究旨在探討烏司他丁聯合肺保護性通氣策略對胸腔鏡下熱灌注化療肺癌患者的影響,現報道如下。
1 資料與方法
1.1一般資料選擇2013年2月—2014年2月邯鄲市中心醫院收治的行擇期手術的肺癌患者40例,其中男24例,女16例;年齡68~76歲;臨床分期為Ⅱ~Ⅲ期,美國麻醉醫師協會(ASA)分級為Ⅰ~Ⅱ級;入組前均未接受化療,肺功能檢查基本正常或存在輕度混合型肺通氣功能障礙,患者及其家屬對本研究知情同意,自愿參加本研究并簽訂知情同意書。采用隨機數字表法將所有患者分為A組、B組、C組和D組,每組10例。4組患者年齡、體質量、手術時間、性別、臨床分期、ASA分級及淋巴結轉移情況比較,差異均無統計學意義(P>0.05,見表1~2),具有可比性。
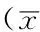
表1 4組患者一般資料比較±s)
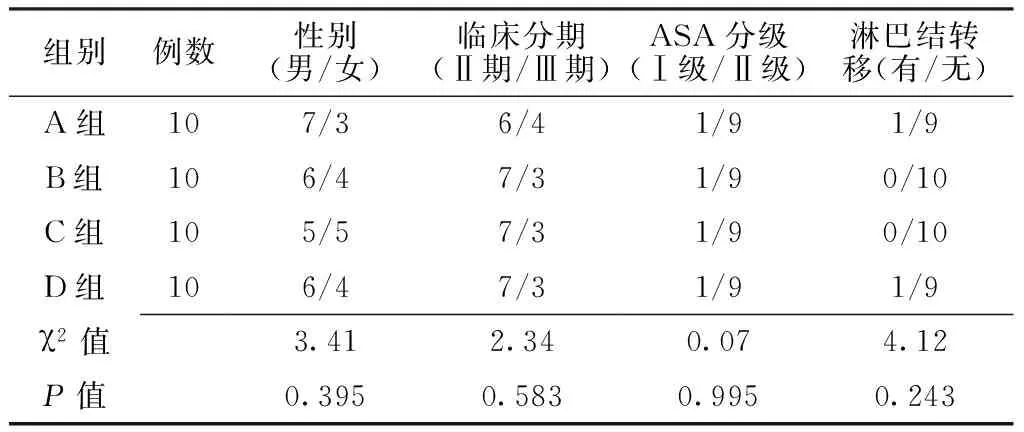
表2 4組患者一般資料比較
注:ASA=美國麻醉醫師協會
1.2方法
1.2.1麻醉誘導4組患者進入手術室后均行常規橈動脈及右側頸內靜脈穿刺,常規監測中心靜脈壓(CVP)、平均靜脈壓(MVP)、血氧飽和度(SpO2)及心電圖(ECG)等,采用咪達唑侖0.05 mg/kg、芬太尼3 μg/kg、順阿曲庫銨0.2 mg/kg及丙泊酚1.0~2.0 mg/kg進行麻醉誘導,并在纖維支氣管鏡引導下插入雙腔支氣管導管,連接麻醉機以控制通氣。
1.2.2麻醉維持4組患者均在胸腔鏡下熱灌注化療過程中吸入1%七氟醚,靶控輸注瑞芬太尼(血藥濃度維持在3~5 μg /L),間斷靜脈注射順阿曲庫銨以維持肌肉松弛,腦電雙頻指數(BIS)維持在40~50,采用Datex-Ohmeda公司生產的Uhma氣體濃度監測儀監測呼氣末二氧化碳分壓(PETCO2)及氣道壓峰值。
1.2.3胸腔鏡下熱灌注化療分別取腋中線和腋后線第6或7肋間作為第1、2穿刺點,在胸腔鏡引導下穿刺胸腔并留置16F引流管,第1穿刺點置管方向指向頭側,置管深度約為15 cm,經胸腔鏡探查明確管尾位于胸腔頂部后固定,作為灌注管;在第2穿刺點垂直置入胸管,置管深度約為5 cm,作為排液管。采用BR-TRG-Ⅰ型體腔熱灌注治療系統(廣州寶瑞醫療技術有限公司生產)連接管道并形成循環通路,將灌注液〔蒸餾水3 000 ml+順鉑300 mg(齊魯制藥有限公司生產)〕加熱至(43±1)℃,灌注速度保持在400~600 ml/min,灌注時間約為60 min。
1.2.4通氣策略4組患者均在胸腔鏡下熱灌注化療即刻改為單肺通氣,其中A組患者采用常規單肺通氣,潮氣量為10 ml/kg;B組患者在A組基礎上于麻醉誘導前10 min給予烏司他丁(廣東天普生物化學制藥有限公司生產,批號:20140168)4 000 U/kg+0.9%氯化鈉注射液100 ml緩慢靜脈滴注,插管后10 000 U·kg-1·h-1持續靜脈泵注;C組患者采肺保護性通氣策略,即低潮氣量復合呼氣末正壓通氣,潮氣量為7 ml/kg,呼氣末正壓(PEEP)為5 cm H2O(1 cm H2O=0.098 kPa);D組患者采用烏司他丁聯合肺保護性通氣策略,烏司他丁用法用量同B組,通氣模式同C組。4組患者均在胸腔鏡下熱灌注化療結束時改為雙肺通氣,待患者清醒且通氣指標恢復后拔除導管并送返病房。
1.3觀察指標分別于熱灌注化療前(T0)及熱灌注化療后15 min(T1)、30 min(T2)、60 min(T3),熱灌注化療結束后2 h(T4)記錄4組患者動脈血氧分壓(PaO2)、氧合指數(OI)、SpO2、心率(HR)、平均動脈壓(MAP);同時采集4組患者外周靜脈血,采用酶聯免疫吸附試驗(ELISA)檢測血清腫瘤壞死因子α(TNF-α)、白介素6(IL-6)、白介素10(IL-10)及巨噬細胞炎癥蛋白1(MIP-1)水平,試劑盒由南京建成生物工程研究所提供;觀察4組患者治療期間不良反應/并發癥發生情況。

2 結果
2.1PaO2、OI、SpO2、HR、MAP時間與方法在PaO2、OI、SpO2、HR、MAP上存在交互作用(P<0.05);時間在PaO2、OI、SpO2、HR、MAP上主效應顯著,4組患者PaO2、OI、SpO2在T1時下降,在T3時降到最低,HR、MAP在T1時上升,在T3時到達高峰,與T0時比較,差異均有統計學意義(P<0.05);方法在PaO2、OI、SpO2、HR、MAP上主效應顯著,C組、D組患者PaO2、OI、SpO2在T2、T3時高于A組、B組,差異有統計學意義(P<0.05,見表3~7)。
2.2血清炎性因子水平時間與方法在血清TNF-α、IL-6、IL-10、MIP-1水平上存在交互作用(P<0.05);時間在血清TNF-α、IL-6、IL-10、MIP-1水平上主效應顯著,4組患者血清TNF-α、IL-6、IL-10、MIP-1水平在T1時開始升高,在T3時達到高峰,在T4時開始下降,與T0時比較,差異均有統計學意義(P<0.05);方法在血清TNF-α、IL-6、IL-10、MIP-1水平上主效應顯著,B組、C組、D組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于A組,血清IL-10水平高于A組,C組、D組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于B組,血清IL-10水平高于B組,D組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于C組,血清IL-10水平高于C組,差異均有統計學意義(P<0.05,見表8~11)。

表3 4組患者不同時間點PaO2比較
注:T0=熱灌注化療前,T1=熱灌注化療后15 min,T2=熱灌注化療后30 min,T3=熱灌注化療后60 min,T4=熱灌注化療結束后2 h;與T0比較,aP<0.05;與A組比較,bP<0.05;與B組比較,cP<0.05;1 mm Hg=0.133 kPa
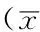
表4 4組患者不同時間點OI比較±s)
注:與T0比較,aP<0.05;與A組比較,bP<0.05;與B組比較,cP<0.05
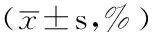
表5 4組患者不同時間點SpO2比較
注:與T0比較,aP<0.05;與A組比較,bP<0.05;與B組比較,cP<0.05

表6 4組患者不同時間點HR比較,次/min)
注:與T0比較,aP<0.05

表7 4組患者不同時間點MAP比較
注:與T0比較,aP<0.05
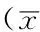
表8 4患者不同時間點血清TNF-α水平比較±s,ng/L)
注:與T0比較,aP<0.05;與A組比較,bP<0.05;與B組比較,cP<0.05,與C組比較,dP<0.05
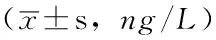
表9 4患者不同時間點血清IL-6水平比較
注:與T0比較,aP<0.05;與A組比較,bP<0.05;與B組比較,cP<0.05,與C組比較,dP<0.05
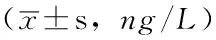
表10 4患者不同時間點血清IL-10水平比較
注:與T0比較,aP<0.05;與A組比較,bP<0.05;與B組比較,cP<0.05,與C組比較,dP<0.05
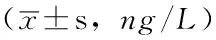
表11 4患者不同時間點血清MIP-1水平比較
注:與T0比較,aP<0.05;與A組比較,bP<0.05;與B組比較,cP<0.05,與C組比較,dP<0.05
2.3不良反應/并發癥情況烏司他丁用量較小,4組患者治療期間未出現藥物相關不良反應,亦未出現機械通氣相關并發癥。
3 討論
胸腔鏡下熱灌注化療過程中采用OLV可使肺癌患者患側肺萎陷,有利于灌注液充分灌注整個胸腔。研究表明,43 ℃左右的蒸餾水2 000~3 000 ml更有利于發揮化療藥物對腫瘤細胞的殺傷作用,可有效中止癌細胞轉移對胸膜或心包漿膜造成的進行性破壞,繼而殺滅腫瘤細胞或抑制腫瘤細胞生長。但胸腔鏡下熱灌注化療過程中大量熱灌注液灌注胸腔可使患者體溫升高、血管擴張,且其對肺功能的影響會持續到灌注治療結束后較長時間,這是因為高溫可直接導致肺泡內滲出液滲出增加和肺間質水腫,并由此誘發一系列炎性反應,進一步加重肺泡內滲出液滲出和肺間質水腫,且胸腔鏡下熱灌注治療造成的肺損傷較其對心臟的影響更為持久。肺炎性損傷是導致胸腔鏡下熱灌注化療后肺炎和呼吸功能障礙等并發癥的主要原因[1],且肺炎性損傷過程中釋放的大量炎性細胞因子可導致過度應激反應并引起炎癥級聯放大效應,進而破壞炎性因子與抗炎因子間的平衡及宿主免疫防御功能[2]。
TNF-α、IL-6和MIP-1是炎性反應過程中重要的炎性遞質,參與了急性期反應蛋白的合成及炎性細胞的聚集,與肺損傷嚴重程度密切相關[3-4]。IL-10主要由Th2淋巴細胞產生,是一種抗炎性細胞因子,可限制和終止炎性反應[5],還可使單核細胞TNF-α、IL-6合成及分泌減少,抑制白細胞及血管內皮細胞表面黏附因子的表達。烏司他丁是一種從人尿中提取的糖蛋白,可抑制肺內中性粒細胞的黏附、聚集、激活及肺內炎性因子的釋放,清除氧自由基,進而減輕肺損傷。本研究結果顯示,B組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于A組,提示烏司他丁聯合常規單肺通氣對降低肺癌患者胸腔鏡下熱灌注化療過程中血清TNF-α、IL-6、MIP-1水平的效果優于常規單肺通氣,與文獻報道一致[6];C組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于B組,提示肺保護性通氣策略對肺癌患者胸腔鏡下熱灌注化療過程中血清TNF-α、IL-6、MIP-1水平的降低效果優于烏司他丁聯合常規單肺通氣; D組患者血清TNF-α、IL-6、MIP-1水平在T1、T2、T3、T4時低于C組,提示烏司他丁聯合肺保護性通氣策略對肺癌患者胸腔鏡下熱灌注化療過程中血清TNF-α、IL-6、MIP-1水平的降低效果優于單純采用肺保護性通氣策略,對炎性遞質的抑制效果更好;D組患者血清IL-10水平在T1、T2、T3、T4時高于A組、B組及C組,提示烏司他丁聯合肺保護性通氣策略可有效抑制肺癌患者胸腔鏡下熱灌注化療過程中炎性反應,進而減少肺損傷[7-8]。此外,筆者還發現B組、C組患者在胸腔鏡下熱灌注化療過程中血清TNF-α、IL-6、MIP-1水平升高幅度較大,且高于臨床報道的采用低潮氣量單肺通氣復合呼氣末正壓通氣的肺癌手術患者及單肺通氣患者[5,9],推測胸腔鏡下熱灌注化療過程中的溫熱效應對肺組織造成的炎性損傷可能較手術更為嚴重,但本研究樣本量較小,研究對象異質性還有待考量,仍需進一步研究證實。
PaO2、OI、SpO2可反映肺彌散功能及肺氧合能力,與肺功能密切相關,可作為評估肺功能的重要指標[10]。研究證實,單肺通氣過程中患側肺無通氣、通氣/血流比例失衡、肺內分流增加等可引起肺內缺氧,導致肺泡及微血管內皮損傷、肺毛細血管通透性增加、中性粒細胞激活、炎性因子和氧自由基釋放增多等,并進一步加重脂質過氧化反應,造成肺泡膜損傷,最終形成急性肺損傷[11]。此外,患側肺萎陷和反復復張、通氣側肺潮氣量及氣道壓增高、潛在性低氧血癥等均可導致炎性反應[12]。本研究結果顯示,C組、D組患者PaO2、OI、SpO2在T2、T3時高于A組、B組,提示肺保護性通氣策略可避免過大剪切力導致的肺泡陷閉并使肺組織擴張,進而改善肺順應性,增加功能殘氣量,提高肺泡氧合能力,加用烏司他丁有利于更有效地提高肺泡氧合能力,與黃壯榮等[13]研究報道一致。
綜上所述,胸腔鏡下熱灌注化療過程中的溫熱效應及單肺通氣模式可引起肺組織炎性損傷,烏司他丁聯合肺保護性通氣策略可有效抑制肺癌患者胸腔鏡下熱灌注化療過程中的炎性反應、減輕肺損傷、改善肺泡氧合能力,可行性好,具有較好的肺保護作用。但本研究研究樣本量偏小,需在今后的研究中進一步收集相關病例以驗證本研究結果及結論。
[1]盛繼紅,程先進.胸腔熱灌注治療的麻醉管理[J].臨床麻醉學雜志,2010,26(4):324-326.
[2]DAVIS J L,MORRIS A,KALLET R H,et al.Low tidal volume ventilation is associated with reduced mortality in HIV-infected patients with acute lung injury[J].Thorax,2006,63(3):988-993.
[3]史志國,鄭暉.保護性肺通氣策略在單肺通氣中的應用[J].臨床肺科雜志,2012,17(8):1473-1474.
[4]劉冠錦.低潮氣量機械通氣在呼吸機相關性肺損傷中的應用進展[J].重慶醫學,2011,40(34):3513-3515.
[5]孔嵐.低潮氣量單肺通氣復合呼氣末正壓對肺癌手術患者肺部炎癥反應的影響[J].中國實用醫藥,2014,9(23):26-27.
[6]王忠慧,李珊珊,汪亞宏,等.烏司他丁對單肺通氣患者血漿IL-8、IL-10及肺AQP1、AQP4的影響[J].臨床麻醉學雜志,2013,29(5):421-424.
[7]高元麗,代志剛,張印龍.不同單肺通氣模式對胸科手術患者血漿炎性介質水平的影響[J].中國醫藥指南,2012,10(10):624-626.
[8]王彬榮,田麗穎,王艷,等.烏司他丁對食管癌根治術中單肺通氣肺損傷的保護作用[J].現代腫瘤醫學,2014,22(2):441-444.
[9]何崟,吳沁娟,滿福云.烏司他丁對單肺通氣患者血液中炎性子水平及肺功能影響的系統評價[J].四川醫學,2012,33(12):2068-2070.
[10]潘國仕,何文勝,張軍,等.單肺通氣前靜脈注射依達拉奉對肺功能的作用[J].臨床肺科雜志,2013,18(12):2187-2189.
[11]賈方,張華.單肺通氣損傷因素研究與防治進展[J].河北聯合大學學報(醫學版),2011,13(6):772-774.
[12]SIVRIKOZ M C,TUN??ZG?R B,CEKMEN M,et al.The role of tissue reperfusinon in the reexpansion injury of the lungs[J].Eur J Cardionthorac Surg,2002,22(5):721-727.
[13]黃壯榮,祝曙光,陳凱,等.保護性肺通氣模式在開胸手術中的臨床應用[J].實用醫學雜志,2014,30(13):2125-2127.
(本文編輯:鹿飛飛)
056002河北省邯鄲市中心醫院麻醉科(李建華,趙廣平,史炯,甄書青,陳永學);邯鄲職業技術學院(趙宏娟)
R 734.2
B
10.3969/j.issn.1008-5971.2016.08.032
2016-04-05;
2016-07-13)

