成人視神經管及其相關結構的應用解剖學
梅照軍,李志范,單 明,程志勇,周 律,程宏偉
?
成人視神經管及其相關結構的應用解剖學
梅照軍,李志范,單 明,程志勇,周 律,程宏偉
目的 通過對視神經管及其相關結構的研究,為經顱視神經管減壓術提供解剖學依據。方法 隨機選取10個外觀無異常的經甲醛固定的成人尸頭及5個成人干顱骨標本,在顯微鏡下進行視神經管及其相關結構的觀察和測量。結果 ① 視神經管顱口、中部及眶口的橫截面積分別為(19.22±4.58)、(18.26±4.33)、(21.08±3.96) mm2;視神經管顱口與眉間及翼點的距離分別是(63.88±4.63)、(51.97±2.98)mm;② 前床突全長為(9.52±0.38)mm,根寬為(11.45±0.67)mm。前床突氣化率為20%。前床突與顱神經及頸內動脈關系密切。③ 本組20側中12側可見鐮狀韌帶銳利的后緣壓迫視神經;鐮狀韌帶、視神經鞘膜、總腱環均比較堅韌結實;這些膜性結構與視神經之間無明顯間隙。④ 本組有3側(15%)滑車神經由于篩后動脈的牽拉,致使其緊貼上直肌腱。⑤ 眼動脈均在視神經下方的硬膜鞘內走行。結論 ① 視神經管減壓應全程切開;② 正確磨除前床突可減少腦神經及頸內動脈損傷概率;③ 在視神經上方縱行切開鐮狀韌帶、鞘膜,在近眶口處貼近內側切開總腱環,可使管內視神經有效減壓,并可減少滑車神經的損傷概率,避免眼動脈損傷。
視神經管;視神經;視神經管減壓術;應用解剖
視神經損傷是外傷性顱腦損傷的嚴重并發癥之一,約占顱腦損傷的0.3%~5.0%[1]。視神經損傷大都發生在視神經管內段[2]。視神經管是眼眶與顱內的溝通通道,視神經、眼動脈等重要結構走行其中,視神經管的損傷常可累及這些結構,導致視力障礙、失明等不良預后,嚴重影響患者生存質量。當前,外傷性視神經損傷的治療尚存爭議,諸多學者[3-4]認為在藥物治療的同時,應盡早進行視神經管減壓手術治療,從而解除后續病理生理進程。該研究就視神經管及其相關結構進行解剖學研究,為臨床經顱視神經管減壓術提供解剖學參考。
1 材料與方法
1.1 標本 10個外觀無異常的經甲醛固定的成人尸頭標本及5個成人干顱骨標本。尸頭標本頸內動脈灌注紅色乳膠液。
1.2 器材 手術顯微鏡(德國Leica公司);數碼相機(1400萬像素,日本Canon公司);國產手術磨鉆、游標卡尺、量角器(精確到1°)、顯微手術器械、頭顱固定架等均由本研究室提供。
1.3 方法
1.3.1 尸頭標本 沿眉弓上緣與枕骨粗隆上1 cm連線水平鋸開顱骨,切開硬膜去腦,觀察鐮狀韌帶形態。剝離頭皮顯露翼點,其與顱口緣最短直線距離作為翼點與顱口的距離,再以鼻根末端上方1 cm處骨質作為眉間測量點,其到顱口緣的最短直線距離作為眉間到顱口的距離。去除篩頂板、蝶頂板及眶外上壁,觀察視神經管形態并測量相關數據。解剖前床突下方及后方的硬腦膜,觀察前床突與顱神經及頸內動脈的關系。磨除管外側壁前床突及上壁,觀察眼動脈及其與視神經的走形關系并記錄數據。解剖眼眶區相關結構。
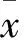
2 結果
2.1 視神經管的形態、走形及相關數據測量 視神經管位于眼眶內側壁的后部,由四壁及兩口構成。四壁:上壁由蝶骨小翼構成,下壁為視柱,內側壁為蝶竇和篩竇的外側壁,外側壁為前床突。兩口即顱口和眶口,顱口呈橫橢圓形,眶口呈豎橢圓形,管中部近似圓形。視神經管的顱口、中部、眶口的橫徑分別為(6.41±0.72)、(4.95±0.63)、(4.56±0.41)mm。垂直徑分別為(3.79±0.75)、(4.77±0.86)、(5.65±0.57) mm。橫截面積分別為(19.22±4.58)、(18.26±4.33)、(21.08±3.96) mm3。其中橫截面積由橢圓面積公式S=πab(a 、b分別為1/2橫徑和1/2垂直徑)計算得出。
從顱口到眶口,視神經管向外下方向走行,視神經管中軸與顱正中矢狀面的夾角(36.30±3.27)°,與冠狀面的夾角(21.32±3.42)°。視神經管顱口與眉間及翼點的距離分別是(63.88±4.63)、(51.97±2.98)mm。
2.2 硬膜結構及眼眶區相關結構 包繞視神經的膜性結構均比較堅韌結實,且視神經與這些膜性結構之間無明確間隙。在視神經管顱口上壁的后方,可見硬腦膜反折形成的鐮狀韌帶,見圖1。本組中12側可見鐮狀韌帶銳利的后緣壓迫視神經,形成壓跡,深淺不一,余8側與視神經緊密相貼。

圖1 視神經管顱口區域暴露
1:視神經;2:視交叉;3:頸內動脈;4:大腦中動脈;5:大腦前動脈; 6:鐮狀韌帶
在眶口處,反折、增厚的膜性結構稱為總腱環;由視神經鞘膜、眶骨膜、眼直肌腱及上斜肌鍵組成。支配眼球的各直肌及上斜肌均起源于總腱環,并被包繞于視神經鞘膜與眶骨膜之間。去除上外側眶骨膜,分離脂肪組織后,可見滑車神經在眶上裂處與總腱環外側粘連,然后于額神經內側,越過上直肌與上瞼提肌向前內側行走,進入上斜肌。在本組標本中,有3側滑車神經由于篩后動脈的牽拉,致使其緊貼上直肌腱,見圖2。
2.3 前床突及其周圍的解剖 前床突是蝶骨小翼向內后方延伸形成的骨性隆起,其構成視神經管的外側壁,四周除與骨質相連外均被硬腦膜包繞,全長為(9.52±0.38)mm,根寬為(11.45±0.67)mm。顱神經與前床突關系密切,在前床突尖的下后方,從上往下分別為動眼神經、滑車神經、外展神經及三叉神經的眼支。在前床突中部和根部時,動眼神經和滑車神經緊貼著前床突。頸內動脈緊貼海綿竇的內側壁向前上走形,至前床突的內側又向上彎并穿出海綿竇而分支。本組標本中前床突氣化率為20%,見圖3。

圖2 視神經管眶口處及眼眶后部暴露(右側)
1:視神經;2:動眼神經;3:額神經;4:滑車神經;5:篩后動脈;6:上直肌
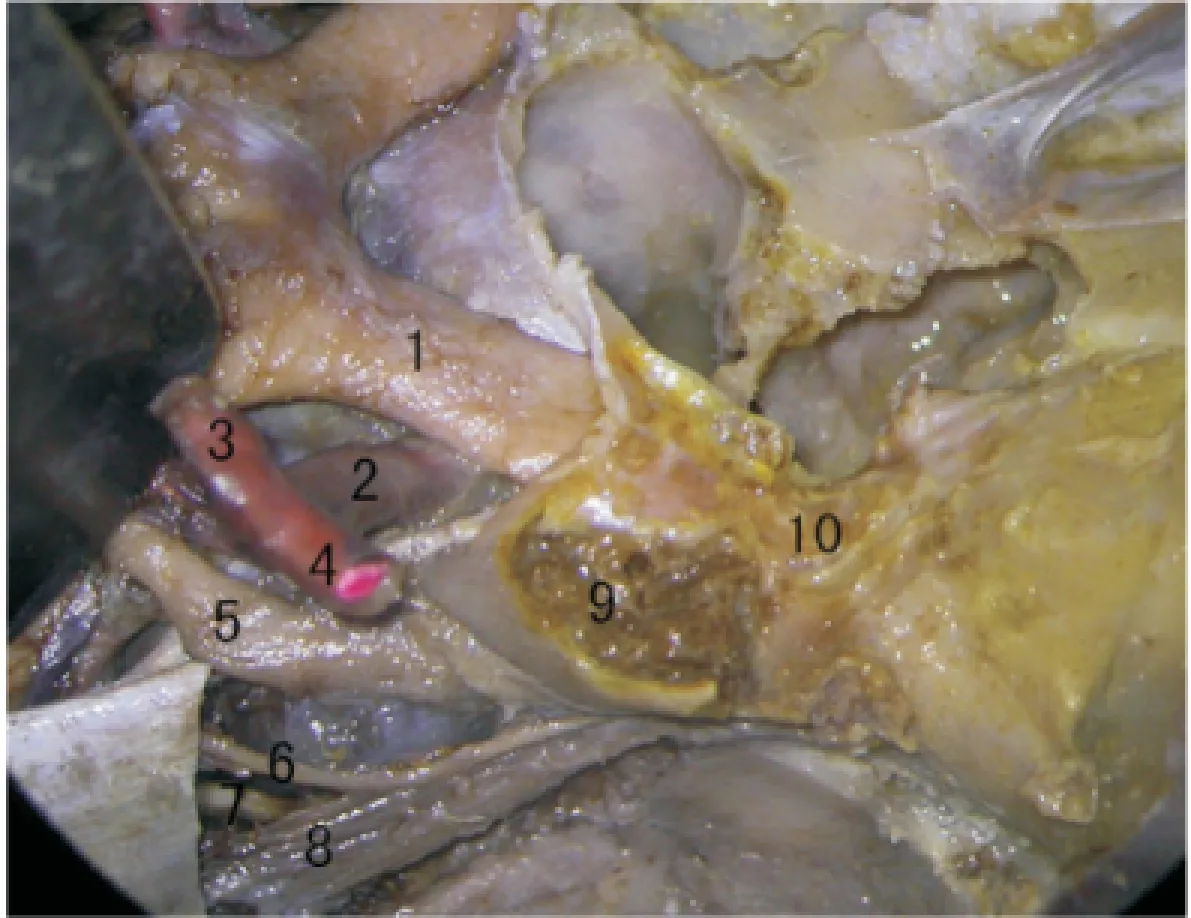
圖3 視神經管顱口及海綿竇區暴露
1:視神經;2:頸內動脈;3:大腦前動脈;4:大腦中動脈;5:動眼神經;6:滑車神經;7:外展神經;8:三叉神經眼支;9:氣化的前床突;10:總腱環
2.4 管內眼動脈與視神經的關系 在本組標本中,眼動脈均起源于頸內動脈,見圖4。在視神經管顱口處,眼動脈大多數位于視神經內下方,在管內于視神經下方的兩層硬膜內向前外走行,繞過視神經,至眶口時,大多數位于視神經的外下方,見表1。

圖4 視神經管內眼動脈暴露(右側)
1:視神經;2:頸內動脈;3:眼動脈;4.動眼神經;5:滑車神經;6:三叉神經眼支

表1 視神經管內眼動脈與視神經的相對位置[n(%)]
3 討論
由于視神經管周圍毗鄰重要的神經和血管,視神經管減壓術并發癥較常見[5]。本文對手術要點及術式選擇進行討論,以期減少并發癥。
3.1 視神經管骨性結構的處理 Maniscalco et al[6]認為眶口處視環是視神經管的最狹窄部位,強調視神經管減壓必須切開視環。陶存山 等[7]通過解剖尸頭得出結論最狹窄部位在管中部,并指出在視神經間接損傷的繼發傷害中,開放管中部可能最為重要。本研究結果得出視神經管中部橫截面積最小,眶口部最大,但三者之間相差并不大。另外,視神經損傷后出現進行性血液循環障礙和組織水腫,可能會因為視神經管的空間限制而進入這兩個因素的惡性循環,導致視神經廣泛水腫、損傷。宋熙文 等[8]通過術中觀察發現外傷性視神經損傷患者視神經水腫范圍較大,不單純集中在視神經管某處。故對于外傷性視神經損傷患者,術中視神經管應全程切開。
經顱視神經減壓術磨除管上壁后,充分磨除前床突至視柱才能對視神經及眼動脈充分減壓[9]。若前床突磨除不夠,形成的骨窗不夠大,腫脹的視神經易卡壓在骨窗緣,會使視神經進一步損傷。有報道[10]稱磨除前床突可能誤傷頸內動脈和腦神經。本研究中,前床突與腦神經及頸內動脈的關系雖然密切,但始終有硬膜相隔。術者有嫻熟的顯微磨除技術和正確的磨除方法,充分磨除前床突是較安全的。術中先磨除前床突的中部,后向四周磨除,保留薄骨片于周圍硬膜上,然后將薄骨片與腦膜輕輕分離,這樣避免磨鉆對腦神經和頸內動脈的直接傷害,切不可強行磨除頸內動脈毗鄰的皮質骨,以免磨破頸內動脈引起大出血。
Basak et al[11]應用CT技術研究110例患者,發現前床突氣化占14%。在本研究中,有4側(20%)前床突出現不同程度的氣化。術中發現前床突有氣化時,應避免鼻竇內黏膜的破壞,術后及時修補顱底,防止腦脊液鼻漏發生。
3.2 視神經管膜性結構的處理 視神經管顱口處可見堅韌、緊張的鐮狀韌帶,頭部閉合傷時,其銳利的后緣易造成視神經的損害,并束縛水腫的視神經。在眶口處,反折,增厚的硬膜結構形成總腱環。楊有雄 等[12]通過測量包繞視神經的膜性結構的厚度后指出:總腱環最厚,其對視神經的膜性束縛作用最大。本研究觀察發現,鐮狀韌帶、總腱環及兩者之間的視神經鞘膜均比較堅韌結實,且視神經與這些膜性結構之間無明顯間隙。故術中去除骨性結構后,這些膜性結構便都成了視神經的重要束縛因素。所以,要充分減壓,同樣不能局限于某段膜性結構,必須完全切開自鐮狀韌帶到總腱環的全程膜性結構。
術中總腱環是否完全被切開有時很難判定,這是由于構成總腱環的各眼球外肌肌腱的長度不同,各肌腱之間融合的程度也不同,以至于總腱環并沒有確切的寬度,等切到肌層時才發現腱環已打開,此時可能由于過于深入眶內,誤切了被篩后動脈牽拉緊貼于上直肌腱的滑車神經。根據本組結果,滑車神經在眶內是自腱環外側向前內側走形;眼動脈均在視神經下方走形。所以,經顱手術時,在視神經上方切開鞘膜,近眶口處盡量向內側偏移切開總腱環,可減少滑車神經的損傷概率,也不會傷及眼動脈。
3.3 視神經減壓術式選擇 視神經減壓術有經顱、經鼻內鏡及經鼻外篩蝶竇三種術式。經鼻或經鼻外蝶篩竇入路操作空間狹小,只能切除部分視神經管,視神經不能充分減壓,手術效果也就可能達不到預期的目的;同時易損傷視神經下方的眼動脈。相比而言,經顱手術的優越性表現在以下幾方面:① 手術操作空間大,操作方便。② 在術者直視下操作,從而減少視神經和眼動脈可能性。③ 減壓窗夠大,減壓充分。④ 可同時處理顱內的損傷。
經顱術式有翼點與額下兩種入路,本研究中,視神經管顱口與眉間及翼點的距離分別是(63.88±4.63)mm與(51.97±2.98)mm;相比而言,翼點入路具有離顱口距離近,操作空間大,并且可對前床突骨折、眶上裂骨折同時處理等優點。吳亞軍 等[13]報道多例經翼點入路視神經減壓術治療外傷性視神經損傷獲得較好療效。結合本研究結果,翼點入路可作為外傷性視神經管減壓術首選。術中要注意保護Ⅲ、Ⅳ、Ⅴ1、Ⅵ對腦神經及頸內動脈,同時充分磨除前床突,以求視神經充分減壓。
[1] Schwartz M. Optic nerve crush: protection and regeneration[J]. Brain Res Bull, 2004, 62(6):467-71.
[2] 洪國良, 岳樹源. 視神經損傷的外科治療[J]. 國外醫學眼科學分冊, 2005, 29(5):349-51.
[3] 陳 楠, 唐仁泓, 王欣榮. 外傷性視神經病變視力預后的相關因素分析[J]. 眼科研究, 2010, 28(7):674-6.
[4] Miyahara T, Kurimoto Y, Kurokawa T, et al. Alterations in retinal nerve fiber layer thickness following indirect traumatic optic neuropathy detected by nerve fiber analyzer, GDx-N[J]. Am J Ophthalmol, 2003, 136(2):361-4.
[5] 張天明, 殷大力, 付繼弟, 等. 經顱視神經減壓開放術治療視神經損傷[J]. 中華醫學雜志, 2004,84(2):130-3.
[6] Maniscalco J E, Habal M B. Microanatomy of the optic canal[J]. J Neurosurg, 1978, 48(3):402-6.
[7] 陶存山, 盧亦成, 樓美清, 等. 視神經管的顯微外科解剖[J]. 中國微侵襲神經外科雜志, 2005, 10(8):363-5.
[8] 宋熙文, 方署平, 江敦清, 等. 視神經管減壓術治療視神經損傷的療效分析[J]. 中國臨床神經外科雜志, 2012, 17(5):270-2.
[9] 楊 軍, 吳 喜, 劉吉祥, 等. 視神經管外側壁涉及相關結構的應用顯微和影像解剖研究[J]. 中華醫學雜志, 2011, 91(5):322-6.
[10] 楊 軍, 于春江, 王忠誠, 等. 前床突及床突間隙的顯微解剖學研究[J]. 中華神經外科雜志, 2003, 19(5):325-8.
[12] 楊有雄, 廖建春, 陸勤康, 等. 視神經管的顯微外科解剖學研究[J]. 解剖與臨床, 2007, 12(1):7-10.
[13] 吳亞軍, 李冬梅, 吳 喜, 等. 經顱視神經減壓術治療視神經損傷[J]. 中國臨床神經外科雜志, 2011, 16(6):362-3.
Mei Zhaojun, Li Zhifan, Shan Ming, et al
(DeptofNeurosurgery,TheFirstAffiliatedHospitalofAnhuiMedicalUniversity,Hefei230022)
Applied anatomy of adult optic canal and its associated structures
Objective To study the optic canal and its associated structures to provide anatomical basis for the transcranial decompression of optic nerve. Methods 10 well-reserved adult cadaveric heads fixed by formalin as well as 5 adult dry skull specimens were randomly selected to observe and measure their optic canals and the related structures under a microscope. Results ① The transverse areas in cranial orifice, middle part, orbital orifice of the optic cana were (19.22±4.58), (18.26±4.33), (21.08±3.96) mm2, respectively; the distance from endocranial opening of optic canal to glabella was (63.88±4.63) mm, and the range from endocranial opening to pterion was (51.97±2.98) mm. ② The total length of the anterior clinoid process was (9.52±0.38) mm, width of its root was (11.45±0.67) mm. The percentage of anterior clinoid gasification was 20%. Anterior clinoid process was close to cranial nerve and internal carotid artery. ③ Falciform ligament, annular tendon and the region dura were relatively tough and firm, and no significant space was between them and the optic nerve. ④ Three trochlear nerves (15%) in this group were pulled by posterior ethmoidal arteries, causing them to be close to superior rectus tendons. ⑤ The ophthalmic artery went beneath the optic nerve when it was in the optic canal. Conclusion ① Optic canal should be full cut. ② It can reduce the chance of damage to cranial nerve and internal carotid artery by grinding anterior clinoid process correctly. ③ The method to incise falciform ligament and the dura vertically on the optic nerve, and to slit annular tendon close to the inside when near the orbital orifice, can depressurize optic nerve effectively, and it also can reduce the chance of damage to the trochlear nerve and avoid damage to the ophthalmic artery.
optic canal; optic nerve; transcranial decompression of optic canal; applied anatomy
時間:2015-12-30 14:38
http://www.cnki.net/kcms/detail/34.1065.R.20151230.1438.042.html
安徽省科技攻關項目(編號:12010402113)
安徽醫科大學第一附屬醫院神經外科,合肥 230022
梅照軍,男,主治醫師,碩士研究生;
程宏偉,男,主任醫師,碩士生導師,責任作者,E-mail:chw001@163.com
R 323.1
A
1000-1492(2016)01-0090-04
2015-10-22接收

