中性粒細胞與淋巴細胞比值對重型顱腦損傷預后的預測價值
張俊 陳晉 朱建軍 婁偉宏
中性粒細胞與淋巴細胞比值對重型顱腦損傷預后的預測價值
張俊 陳晉 朱建軍 婁偉宏
目的 探索中性粒細胞與淋巴細胞比值(NLR)與重型顱腦損傷(STBI)的關系以及對STBI患者短期預后的預測價值。方法選取STBI患者(外傷組)與健康體檢者(對照組)各126例,比較兩組NLR,分析STBI患者臨床特征與NLR的關系,NLR與1周死亡、6個月死亡和6個月神經功能預后不良[格拉斯哥昏迷評分(GCS)1~3分]的關系及預測價值。結果外傷組NLR明顯高于對照組(P<0.01),NLR與STBI患者受傷時GCS呈顯著負相關(r=-5.120,P<0.01)。NLR是外傷后1周死亡(OR=2.051,95%CI:1.051~4.005)、6個月死亡(OR=2.047,95%CI:1.233~3.397)和 6個月預后不良(OR=2.113,95%CI:1.329~3.360)的獨立危險因素。NLR預測外傷后1周死亡(AUC=0.807,95%CI:0.727~0.871)、6個月死亡(AUC=0.813,95%CI:0.734~0.877)和6個月預后不良(AUC=0.804,95%CI:0.724~0.869)的價值較大。NLR與GCS對STBI預后的預測價值比較,差異無統計學意義(P>0.05)。結論STBI患者NLR明顯升高,與STBI受傷時GCS呈負相關;NLR與STBI患者短期死亡和神經功能預后不良密切相關,具有臨床預測價值。
重型顱腦損傷 中性粒細胞與淋巴細胞比值 預后 預測價值
炎癥反應是腦損傷病理機制的重要組成部分[1-2],而白細胞參與腦出血后中樞神經系統和全身系統的炎癥反應過程[3]。中性粒細胞與淋巴細胞比值(NLR)作為一種新型的炎癥指標,與糖尿病、冠心病、急性胰腺炎等急慢性炎癥性疾病的病情嚴重度和預后密切相關[4-8]。本研究通過檢測重型顱腦損傷(STBI)患者外周血NLR,旨在分析NLR與STBI嚴重度及預后預測的關系。
1 對象和方法
1.1 對象 選擇2011年2月至2014年2月本院神經外科治療的126例STBI患者為外傷組,其中男81例,女45例;年齡18~76歲,平均(42.3±16.5)歲;外傷至入院時間0.5~6.0 h,平均(2.9±1.4)h。入院時,格拉斯哥昏迷評分(GCS)3~8分,平均(5.4±1.9)分;收縮期動脈壓64~189 mmHg,平均(132.6±26.6)mmHg;舒張期動脈壓30~114 mmHg,平均(74.2±18.8)mmHg;平均動脈壓38.7~126.7 mmHg,平均(91.2±20.7)mmHg。瞳孔散大53例(42.1%),環池消失或模糊65例(51.6%),中線移位>5mm 50例(39.7%),外傷性蛛網膜下腔出血70例(55.6%),顱內血腫65例(51.6%),腦挫裂傷86例(68.3%),腦干損傷22例(17.5%),24h內急診手術68例(54.0%)。選擇本院同期健康體檢者126例為對照組,其中男79例,女47例;年齡22~75歲,平均(40.4±12.3)歲。兩組均排除最近2周內有過感染性疾病,使用過激素或其他免疫抑制劑,有高血壓、糖尿病、冠心病等疾病的患者;外傷組還排除既往有嚴重腦外傷、腦出血、腦梗死和多發性硬化等神經系統疾病,使用過抗血小板或抗凝藥物,有血友病、白血病和粒細胞減少癥等血液系統疾病的患者。兩組在性別、年齡方面差異均無統計學意義(均P>0.05)。
1.2 方法
1.2.1 NLR計算 采集健康人群體檢時和STBI患者外傷后(4.0±1.4)h靜脈血各2ml,采用法國ABX PENTRA60五分類血球計數儀對外周血白細胞進行計數,計算NLR。
1.2.2 預后評估 由專人負責電話或門診隨訪,記錄患者神經功能恢復(GCS 1~3分為預后不良)及死亡情況,臨床研究終點包括1周死亡、6個月死亡和6個月預后不良。
1.3 統計學處理 使用SPSS 10.0和MedCalc 9.6.4.0統計軟件,計量資料以表示,組間比較采用t檢驗;計數資料用率表示,組間比較采用χ2檢驗。STBI患者臨床特征與NLR的關系采用Spearman相關和多元線性回歸分析。NLR與臨床研究終點的關系采用二分類logistic回歸分析;NLR對臨床研究終點的預測價值采用ROC曲線分析,計算AUC;有預測價值指標間比較采用Z檢驗。
2 結果
2.1 外傷組NLR變化 外傷組NLR為3.6±1.3,明顯高于對照組的1.9±0.5(t=13.314,P<0.01)。顱內血腫患者NLR為3.9±1.5,明顯高于非顱內血腫患者的3.4±1.1(t=2.190,P<0.05);腦挫裂傷患者NLR為3.8±1.4,明顯高于非腦挫裂傷患者的3.3±1.1(t=2.096,P<0.05);腦干損傷患者NLR為4.3±1.4,明顯高于非腦干損傷患者的3.5±1.3(t=2.544,P<0.05)。
2.2 STBI患者臨床特征與NLR的關系 STBI患者GCS、中線移位>5mm、瞳孔散大、環池消失或模糊、外傷性蛛網膜下腔出血均與NLR呈顯著相關性(均P<0.05);進一步作多元線性回歸分析,NLR與受傷時GCS呈顯著負相關(r=-5.120,P<0.01),見表1。

表1 STBI患者臨床特征與NLR的關系(n=126)
2.3 NLR對外傷后1周死亡的預測價值 外傷后1周有18例(14.3%)死亡。NLR、GCS、中線移位>5mm、瞳孔散大、環池消失或模糊、外傷性蛛網膜下腔出血均與外傷后1周死亡相關(均P<0.05),見表2。經二分類logistic回歸分析,NLR(OR=2.051,95%CI:1.051~4.005)和GCS(OR=0.250,95%CI:0.144~0.512)是STBI患者外傷后1周死亡的獨立危險因素(均P<0.05)。經ROC曲線分析,NLR(AUC=0.807,95%CI:0.727~0.871)和GCS(AUC=0.894,95%CI:0.826~0.942)可顯著預測STBI患者外傷后1周死亡(均P<0.01)。NLR與GCS對外傷后1周死亡的預測價值比較,差異無統計學意義(Z= 1.424,P>0.05)。
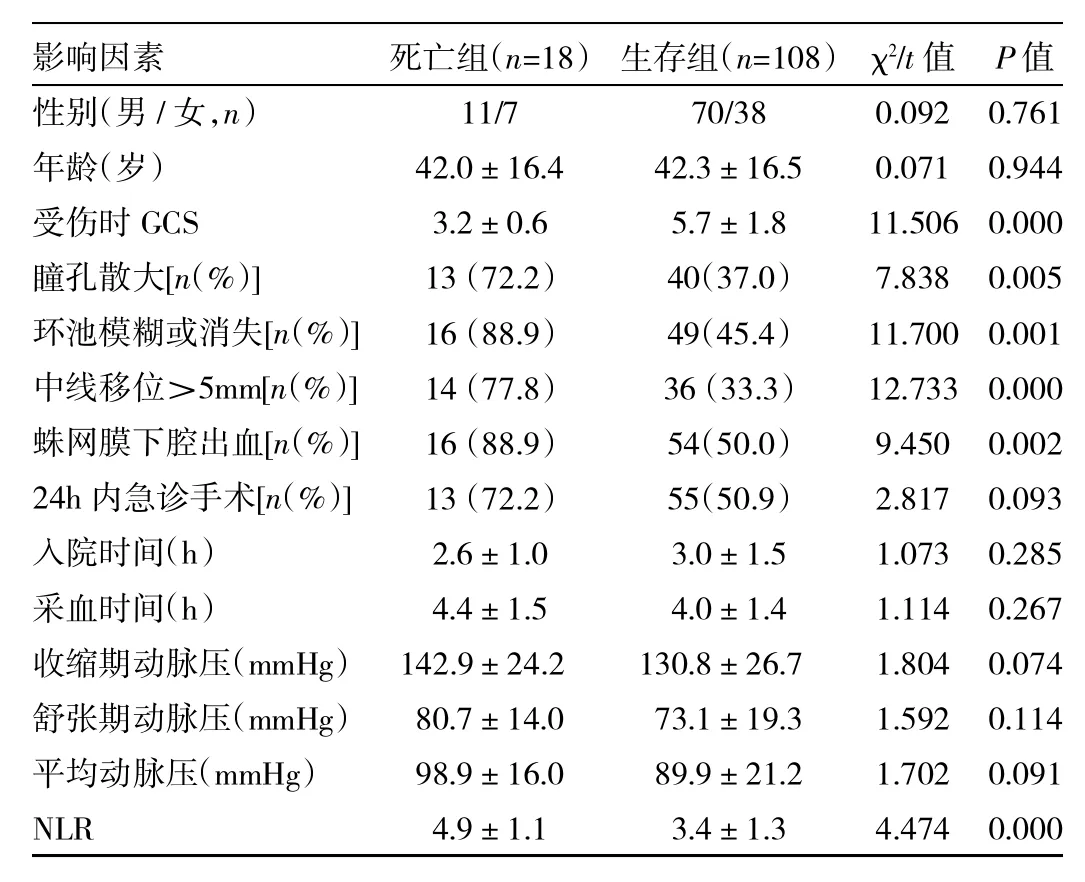
表2 STBI患者1周死亡的相關因素分析
2.4 NLR對外傷后6個月死亡的預測價值 外傷后6個月有38例(30.2%)死亡。NLR、GCS、中線移位>5mm、瞳孔散大、環池消失或模糊、外傷性蛛網膜下腔出血均與外傷后6個月死亡相關(均P<0.05),見表3。經二分類logistic回歸分析,NLR(OR=2.047,95%CI:1.233~3.397)和GCS(OR=0.360,95%CI:0.227~0.572)是STBI患者外傷后6個月死亡的獨立危險因素(均P<0.01)。經ROC曲線分析,NLR(AUC=0.813,95%CI:0.734~0.877)和 GCS(AUC=0.879,95%CI:0.809~0.930)均可顯著預測STBI患者外傷后6個月死亡(均P<0.01)。NLR與GCS對外傷后6個月死亡的預測價值比較,差異無統計學意義(Z=1.292,P>0.05)。
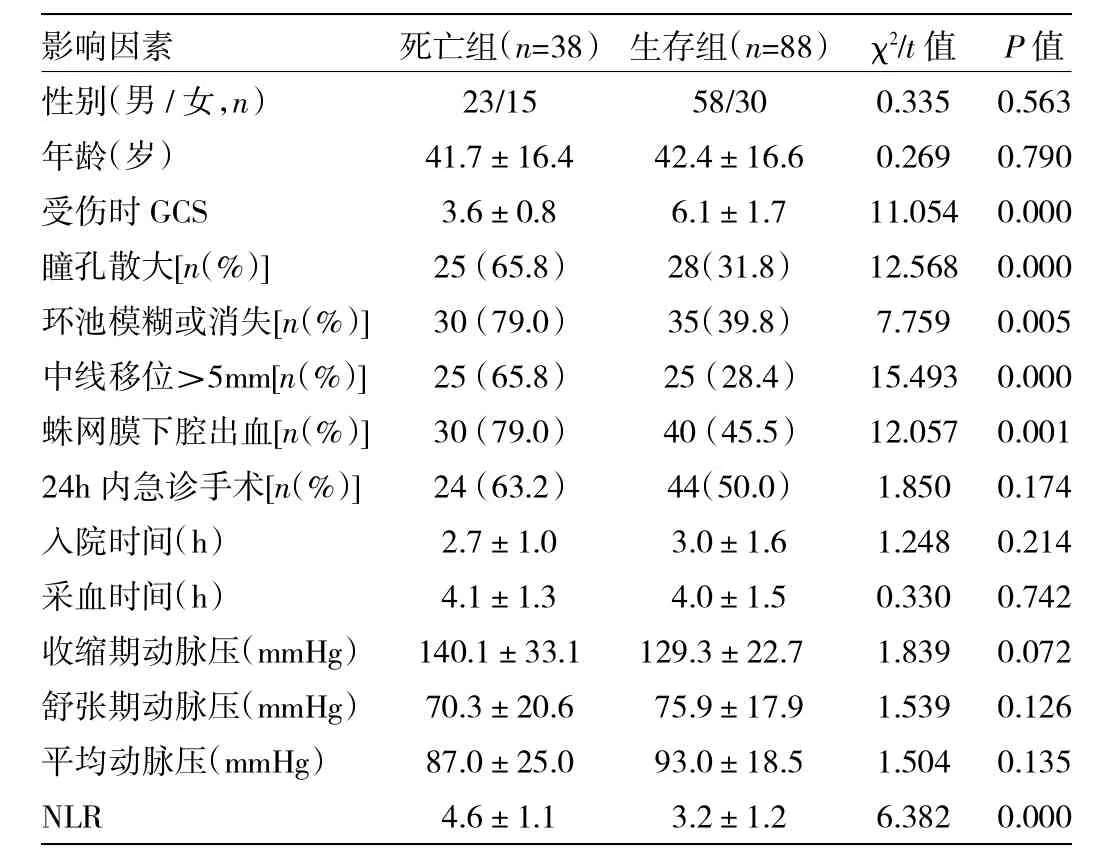
表3 STBI患者6個月死亡的相關因素分析
2.5 NLR對外傷后6個月預后不良的預測價值 外傷后6個月有62例(49.2%)神經功能預后不良。NLR、GCS、中線移位>5mm、瞳孔散大、環池消失或模糊、外傷性蛛網膜下腔出血均與外傷后6個月預后不良相關(均P<0.05),見表4。經二分類logistic回歸分析,NLR(OR=2.113,95%CI:1.329~3.360)和GCS(OR=0.464,95% CI:0.342~0.630)是STBI患者外傷后6個月預后不良的獨立危險因素(均P<0.01)。經ROC曲線分析,NLR(AUC=0.804,95%CI:0.724~0.869)和 GCS(AUC= 0.871,95%CI:0.800~0.924)均可顯著預測STBI患者外傷后6個月預后不良(均P<0.01)。NLR與GCS對外傷后6個月預后不良的預測價值比較,差異無統計學意義(Z=1.390,P=0.165)。
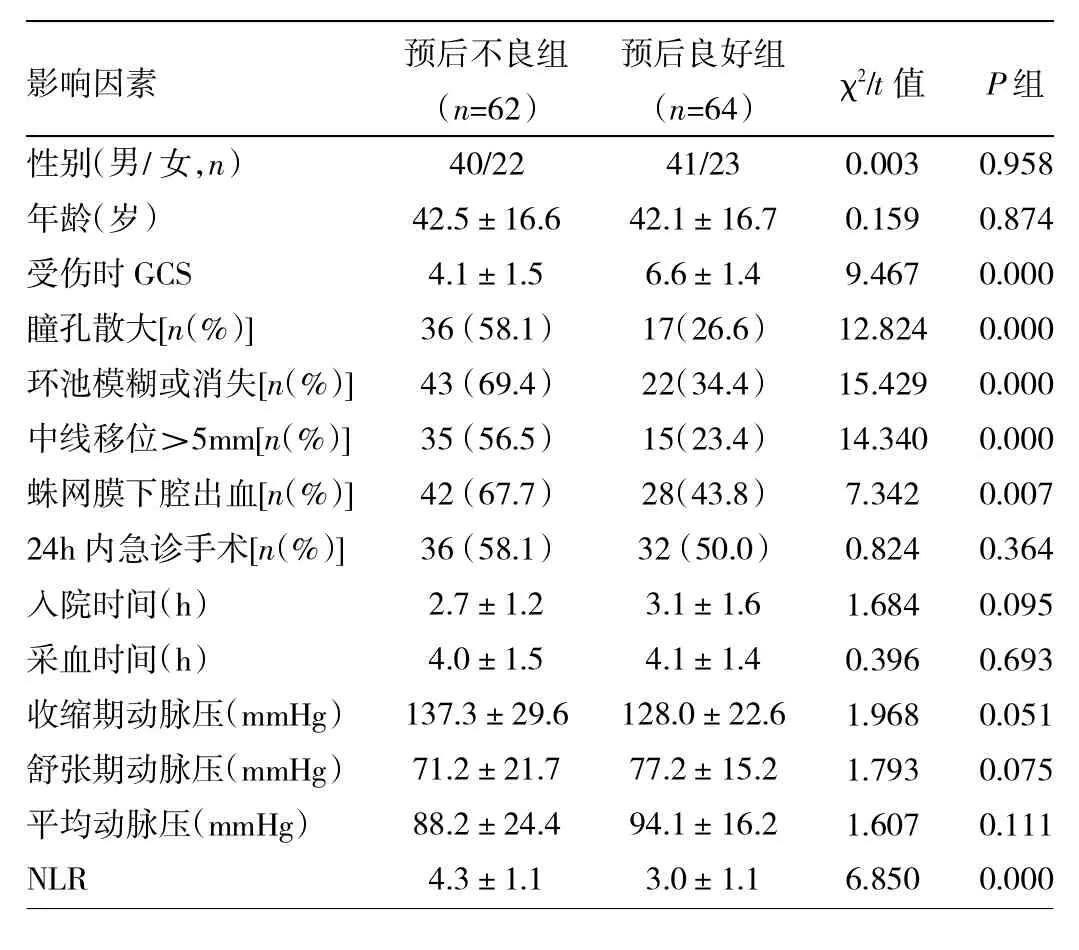
表4 重型顱腦損傷患者6個月預后不良的相關因素分析
3 討論
STBI病死率高,預后較差;STBI患者往往需要氣管插管,因此GCS不能正確反映患者病情以及評估預后[9-10]。 STBI過程十分復雜,可并發中樞神經系統局部反應,亦可并發全身系統性反應。因此,外周血中一些生化標志物濃度可以反映STBI傷情和預后[11-12]。
中性粒細胞、淋巴細胞是重要的免疫調節細胞。中性粒細胞主要參與非特異性炎癥反應,在毒性物質作用下分泌多種炎癥介質;淋巴細胞主要參與免疫系統的調控。STBI后,腦組織可出現中性粒細胞、淋巴細胞浸潤[13-14]。白細胞是由中性粒細胞、淋巴細胞等多種亞類細胞組成;采用白細胞計數反映病情欠細化。目前,臨床多采用中性粒細胞計數或百分數來反映有菌或無菌性炎性疾病的病情和預后;但考慮到淋巴細胞計數在多種疾病中保持穩定,中性粒細胞計數易受體液容積改變的影響;因此,學術界提出NLR作為一種新型的炎癥指標。許多研究證實NLR不但可以評估冠心病、腦梗死和糖尿病等慢性病的病情,也可以反映胰腺炎、膿毒癥和肺炎等急性病的預后[4-8]。因此,NLR在病情評價與預后預測方面具有重要臨床價值。
既往研究發現,外周血白細胞計數升高與腦出血患者早期神經功能惡化密切相關[3];但目前關于NLR與STBI病情及預后關系的研究較少。本研究排除了STBI患者有高血壓、糖尿病和冠心病等慢性病和感染性疾病后,發現STBI患者NLR明顯高于健康對照組;也發現不同腦損傷類型與NLR的關系,即顱內血腫、腦挫裂傷和腦干損傷患者NLR升高。本研究結果顯示NLR與受傷時GCS呈負相關,且NLR是STBI患者外傷后1周死亡、6個月死亡和神經功能預后不良的獨立危險因素;進一步作ROC曲線分析,揭示NLR預測STBI患者短期死亡和預后不良具有較高臨床價值。NLR與GCS的預測價值比較,NLR毫不遜色。
綜上所述,STBI患者NLR明顯升高,與STBI受傷時GCS呈負相關;NLR與STBI患者短期死亡和神經功能預后不良密切相關,對STBI病情評估和危險度分層具有臨床指導意義。
[1] Corps K N,Roth T L,McGavern D B.Inflammation and neuroprotection in traumatic brain injury[J].JAMA Neurol,2015,72(3):355-362.
[2] Sillesen M,Rasmussen L S,Jin G,et al.Assessment of coagulopathy,endothelial injury,and inflammation after traumatic brain injury and hemorrhage in a porcine model[J].J Trauma Acute Care Surg,2014,76(1):12-19.
[3] Sun W,Peacock A,Becker J,et al.Correlation of leukocytosis with early neurological deterioration following supratentorial intracerebral hemorrhage[J].J Clin Neurosci,2012,19(8):1096-1100.
[4] Bekler A,Erbag G,Sen H,et al.Predictive value of elevated neutrophil-lymphocyte ratio for left ventricular systolic dysfunction in patients with non ST-elevated acute coronary syndrome[J].Pak J Med Sci,2015,31(1):159-163.
[5] Erdem E.Neutrophil lymphocyte ratio in aute renal failure[J].Indian J Nephrol,2015,25(2):126-127.
[6] Wlodarczyk M K,Sobolewska A E,Stec-Michalska K,et al.Neutrophil-lymphocyte ratio in Crohn's disease patients predicts sustained response to infliximab 52-week therapy[J].J Gastrointestin Liver Dis,2015,24(1):127-128.
[7] Acar G,Fidan S,Uslu Z A,et al.Relationship of neutrophil-lymphocyte ratio with the presence,severity,and extent of coronary atherosclerosis detected by coronary computed tomography angiography[J].Angiology,2015,66(2):174-179.
[9] Hoogmartens O,Heselmans A,Van de Velde S,et al.Evidence-based prehospital management of severe traumatic brain injury:a comparative analysis of current clinical practice guidelines[J].Prehosp Emerg Care,2014,18(2):265-273.
[10] Zammit C,Knight W A.Severe traumatic brain injury in adults[J].Emerg Med Pract,2013,15(3):1-28.
[11] Zhang Z Y,Zhang L X,Dong X Q,et al.Comparison of the performances of copeptin and multiple biomarkers in long-term prognosis of severe traumatic brain injury[J].Peptides,2014,60 (10):13-17.
[12] Yu W H,Wang W H,Dong X Q,et al.Prognostic significance of plasma copeptin detection compared with multiple biomarkers in intracerebral hemorrhage[J].Clin Chim Acta,2014,433(6): 174-178.
[13] Corps K N,Roth T L,McGavern D B.Inflammation and neuroprotection in traumatic brain injury[J].JAMA Neurol,2015,72(3): 355-362.
[14] Lee J,Costantini T W,D'Mello R,et al.Altering leukocyte recruitment following traumatic brain injury with ghrelin therapy[J].J Trauma Acute Care Surg,2014,77(5):709-715.
Correlation of neutrophil to lymphocyte ratio with prognosis of patients with traumatic brain injury
ZHANG Jun. CHEN Jin. ZHU Jianjun. et al. Department of Neurosurgery. Xianju People's Hopsital, Xianju 317300, CHina
Objective To investigate the relationship between neutrophil to lymphocyte ratio(NLR)and prognosis of severe traumatic brain injury(STBI).MethodsOne hundred and twenty six STBI patients(trauma group)and 126 healthy individuals (control group)were recruited.The NLR value was compared between two groups.The correlation of NLR with Glasgow Coma Scale(GCS)scores of patients,the 1-week,6-month mortality and 6-month unfavorable outcome(GCS 1~3)were analyzed.ResultsNLR was significantly higher in trauma group than that in control group(P<0.01).NLR was negatively associated with (GCS)scores of STBI patients(r=-5.120,P<0.01).NLR was an independent risk factor for 1-week mortality(OR=2.051,95%CI: 1.051~4.005),6-month mortality(OR=2.047,95%CI:1.233~3.397)and 6-month unfavorable outcome(OR=2.113,95%CI: 1.329~3.360).The areas under receiver operating characteristic curve (AUC)of NLR for predicting 1-week mortality,6-month mortality and 6-month unfavorable outcome were 0.807(95%CI:0.727~0.871),0.813(95%CI:0.734~0.877)and 0.804 (95%CI: 0.724~0.869),respectively.There was no significant difference in prognostic predictive value of STBI between GCS scores and NLR (P>0.05).ConclusionNLR is significantly elevated in STBI patients and has negative associationwith GCS scores at trauma.NLR is closely correlated with short-term mortality and unfavorable outcome and has clinical prognostic value.
Severe traumatic brain injury Neutrophil lymphocyte ratio Prognosis Predictive value
2015-11-30)
(本文編輯:陳丹)
317300 仙居縣人民醫院神經外科
張俊,E-mail:zhangjun961119@163.com

