肝細胞癌患者術后并發腹脹的危險因素分析
劉芳 石春鳳 劉梅 劉偉紅
(第二軍醫大學東方肝膽外科醫院肝外五科,上海 200438)
?
肝細胞癌患者術后并發腹脹的危險因素分析
劉芳 石春鳳 劉梅 劉偉紅
(第二軍醫大學東方肝膽外科醫院肝外五科,上海 200438)
目的 了解肝細胞癌患者術后并發腹脹情況并分析其影響因素,為臨床制訂并實施針對性的護理干預措施提供依據。方法 對2014年1-6月我院肝細胞癌術后患者進行腹脹評估,對發生腹脹的127例患者進行資料采集,分析不同程度腹脹發生的影響因素。結果 肝細胞癌術后并發腹脹的發生率為23.92%,術中出血量、肝門阻斷時間、手術時間、低血鉀、低蛋白血癥、低血紅蛋白及并發腹水等因素是本次研究中肝癌患者術后并發腹脹的主要原因,差異有統計學意義(P<0.05)。基于腹脹程度的多項Logistics多因素分析結果顯示,中度腹脹與肝門阻斷時間、血清低蛋白相關,重度腹脹與肝門阻斷時間、手術時間、血清低鉀、血清低蛋白相關。結論 肝細胞癌患者術后并發腹脹的程度較重,醫護人員可以依據其影響因素給予針對性的治療和護理,從而減輕患者的不適,促進患者的康復。
肝細胞癌; 并發癥; 術后腹脹
Hepatocellular carcinoma; Complications; Postoperative abdominal distention
肝細胞癌患者首選治療方法是手術,目前國內的手術方式大多以開腹手術為主,肝癌切除術具有創傷性大、涉及血管及器官較復雜,術后患者活動受限大的特點。肝細胞癌患者術后并發腹脹是臨床上常見的護理問題,不同程度的腹脹給患者造成著各種預后問題,重度腹脹不僅會引起患者的不適,還會影響切口及吻合口的愈合,對術后恢復有著較大的影響[1-2]。腹部手術術后預防腹脹是非常必要的[3]。本研究對我院行手術治療并發腹脹的肝癌患者進行回顧性分析,了解術后發生不同程度腹脹的影響因素,以期為臨床制訂并實施針對性的護理干預提供參考依據。
1 資料與方法
1.1 一般資料 病例來源為我科2014年1-6月肝細胞癌術后發生腹脹的患者共127例。其中男性患者93例,女性患者34例,平均年齡(49.26±12.55)歲,按術前肝功能Child-Pugh評分均為肝癌切除術適應證。在性別、年齡、肝功能Child-Pugh評分上無統計學差異。
1.2 方法 組織6人小組進行討論(工作10年以上,職稱在護師以上經驗豐富的護士5名、主治醫生1名),通過查閱檢索文獻資料,確定與肝細胞癌患者術后腹脹可能的相關因素(表1)。對行手術治療的肝細胞癌患者進行腹脹評估,評估者通過觀察、詢問和叩診的方法分別于術后第一日9∶00起至術后第四日,每天9∶00、21∶00進行腹脹評估,記錄腹脹評分,以平均分記錄。
1.3 評價指標 經臨床醫生和護理專家討論評分標準如下:持續時間評分標準為24 h內無癥狀為0分,偶有腹脹感為1分,整天有持續腹脹感為3分,在1分和3分癥狀之間為2分;腹脹程度評分為無癥狀為0分,微感腹脹為1分,腹脹難忍為3分,在1分與3分癥狀之間為2分;持續時間評分與腹脹程度評分相加即為總分。將發生腹脹的患者分為輕度腹脹(0~2分)、中度腹脹(3~4分)和重度腹脹(5~6分)。
1.4 統計學方法 采用SPSS 16.0軟件進行數據處理,根據臨床經驗,以各因素為自變量,以并發腹脹為因變量,進行單因素分析,探討發生腹脹的相關因素;以腹脹程度(輕度腹脹為1,中度腹脹為2,重度腹脹為3)中1為參考分類,構建三分類Logistic回歸模型,采用基于偏最大似然估計的前進法進行對因變量的逐步回歸,以P<0.05為差異有統計學意義,評價各因素在肝細胞癌患者術后并發腹脹的影響。
2 結果
2.1 肝細胞癌患者手術后并發腹脹的情況 127例并發腹脹患者中,輕度腹脹37例(29.1%),中度腹脹45例(35%),重度腹脹45例(35%)。
2.2 肝細胞癌患者術后不同影響因素下并發腹脹程度的比較 見表1。

表1 肝細胞癌患者術后不同影響因素下并發腹脹程度的比較 例(%)
2.3 肝細胞癌患者術后并發腹脹的多因素分析 見表2。

表2 肝細胞癌患者術后并發腹脹的多因素分析
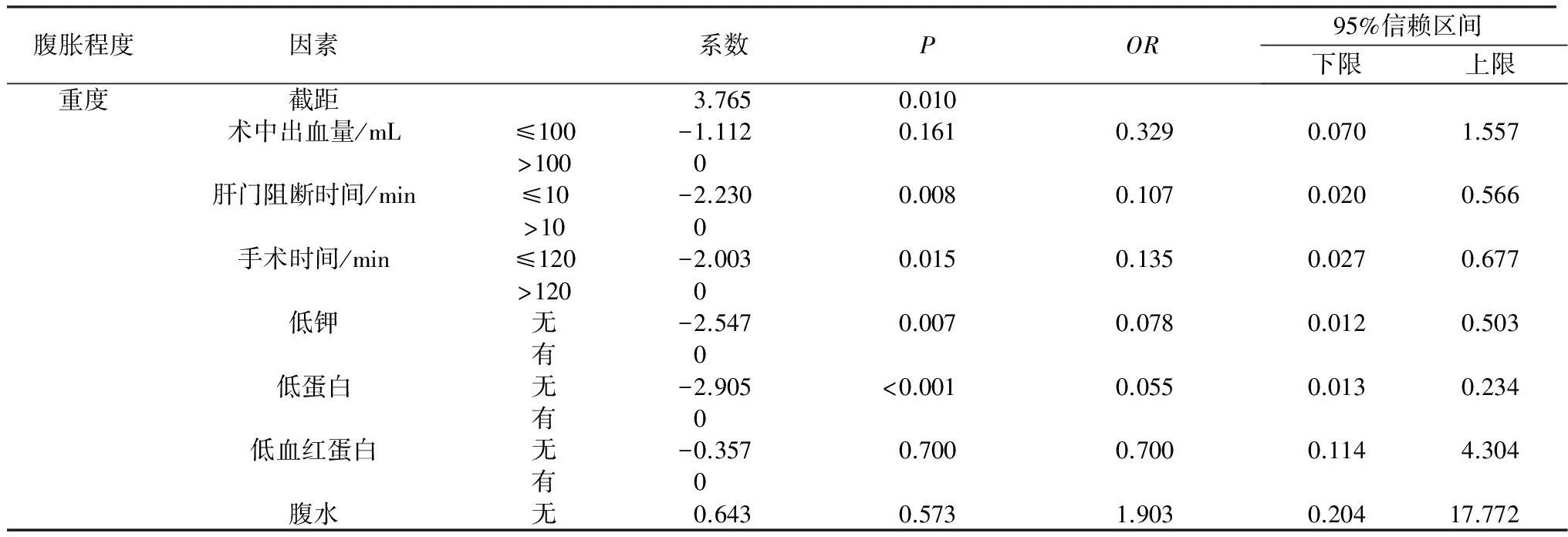
續表2 肝細胞癌患者術后并發腹脹的多因素分析
3 討論
3.1 肝細胞癌患者術后發生腹脹情況 腹脹是腹部外科手術后最常見的臨床表現之一。顧克敏等[4]的研究中,腹部手術后腹脹的發生率為8%~28%,本研究中肝細胞癌患者術后腹脹發生率為23.92%。肝細胞癌患者的手術治療后易發生低血鉀、低蛋白血癥、低血紅蛋白及并發腹水等。本研究中:手術時間120 min以上的有97例,其中發生中、重度腹脹的占77.3%,超過180 min的有28例;有82.5%的肝門阻斷時間長的患者發生中、重度腹脹;出血量大于100 mL的96例,大于500 mL的36例,其中發生中、重度腹脹的占78.1%;術后肝臟合成蛋白受限、并發電解質紊亂等,種種原因導致患者的腸蠕動恢復緩慢,本研究中80%以上的患者發生中、重度腹脹或并發低鉀、低鈉、低蛋白。本研究證明肝細胞癌患者術后發生腹脹的概率高,且腹脹帶給患者的危害將直接影響患者術后的恢復,甚至引起更嚴重的并發癥,在臨床護理工作中,應注重觀察和評估。
3.2 肝門阻斷時間對肝細胞癌患者術后發生腹脹的影響 肝門阻斷術是肝膽外科在術中對肝臟進行操作前為了減少出血而實施的步驟。肝臟每分鐘大約有1 000 mL血液通過,為減少肝臟手術中的出血,手術中需阻斷肝臟的血供,但是阻斷時間是有限制的,持續性血流阻斷可引起更為嚴重的肝臟缺血再灌注損傷。術后并發癥的發生會導致病程延長,腸蠕動恢復減慢,進而導致不同程度的腹脹。本研究中,也證實了肝門阻斷時間與發生腹脹的概率、腹脹的嚴重程度呈正相關。隨著外科手術技術的進步,為減少阻斷時間,外科醫生對肝血流阻斷技術也有著不同的觀點和方法[6]。對術中肝血流阻斷時間較長的患者,應加強術后腹脹的觀察,根據患者的主訴和臨床表現,進行評估,可以提前做好預防工作。
3.3 手術時間對肝細胞癌患者術后發生腹脹的影響 手術時間的延長也意味著手術給患者帶來的創傷增大;致使麻醉藥的使用量增加;術野暴露的時間過長,導致腹腔溫度、濕度的變化等,這些都是導致術后發生腹脹的原因。術中的不確定因素較多,因而對手術的時間是無法確定和改變的,但對手術時間較長的患者,術后應給予針對性的護理措施,減少并發腹脹的概率或減輕腹脹程度。
3.4 圍手術期營養支持對肝細胞癌患者術后發生腹脹的影響 本研究中指出血清低鉀、血清低蛋白與腹脹及腹脹程度相關。由于術中失血、大量體液滲出以及術后胃腸減壓、腹腔引流等丟失大量的電解質、術后較長時間禁食,以及補充不足均可引起水電解質失衡,低鈉、低鉀可抑制胃腸平滑肌,影響胃腸動力的恢復[5]。相對前面的兩個因素,圍手術期營養支持是可控因素。監測患者血清血紅蛋白、電解質的變化,及時補充和調節,可以減少腹脹的發生率或減輕腹脹的發生程度。
[1] 曹偉新,李樂之.外科護理學[M].北京:人民衛生出版社,2010:222-226.
[2] 王明英,張榮珍.消化道疾病術后并發胃動力障礙的防治及護理[J].實用醫技雜志,2009,16(6):498.
[3] Andreas Stengel,Yvette Taché.Ghrelin:New insight to mechanisms and treatment of postoperative gastric Ileus[J].Current Pharmaceutical Design,2011,17(16):1587-1593.
[4] 顧克敏,曾秘,劉敏,等.術后腹脹幾種治療方法的比較[J].哈爾濱醫藥,2007,27(2):22.
[5] 潘樹波,趙義軍.選擇性肝門阻斷法在右半肝切除中的可行性[J].肝膽外科雜志,2014,22(2):160.
上海市護理學會面上基金(編號:2015MS-B02)
劉芳(1981-),女,江蘇,本科,主管護師,研究方向:外科臨床護理及心理護理
石春鳳,E-mail:shicf2013@163.com
R473.73
B
10.16821/j.cnki.hsjx.2016.20.029
2016-03-18)

