子宮肌瘤不同手術方式對卵巢與性功能的影響
董 欣,楊威威,劉曉艷
子宮肌瘤不同手術方式對卵巢與性功能的影響
董 欣,楊威威,劉曉艷
目的 分析子宮肌瘤全子宮切除與次全子宮切除術對卵巢與性功能的影響。方法 選擇2014-08至2016-08診斷癥狀性子宮肌瘤患者120例,按入院先后以信封法隨機分為全子宮切除手術(全子宮組)與次全子宮切除手術(次全子宮組),各60例。兩組年齡、病程、子宮大小、肌瘤數目及平均直徑比較,差異無統計學意義。比較兩組手術時間、術中出血量、術后腸道恢復時間、住院時間、住院費用,以及下肢靜脈血栓、陰道感染率差異。分別于術前與術后3、6個月采用放射免疫法檢測血清雌二醇(E2)、促卵泡生成激素(FSH)、促黃體生成激素(LH)水平變化。于術前及術后6個月,采用女性性功能調查問卷指數對兩組患者術后性功能進行評估。結果 次全子宮組手術時間、術中出血量、術后腸道恢復時間、住院時間、住院費用均少于全子宮組患者,術后下肢靜脈血栓、陰道感染率也低于全子宮組,兩組比較差異均有統計學意義(P<0.05)。術后3、6個月,次全手術組血清E2、FSH、LH水平與術前比較波動不明顯,全子宮組術后3個月,血清E2下降,FSH、LH水平輕度升高,6個月恢復正常水平,但不同時間點兩組比較差異無統計學意義。全子宮手術組患者性功能評分顯著低于次全子宮組,其中,以性交痛、性欲滿意度、陰道潤滑度指標明顯降低,兩組比較差異有統計學意義(P<0.01)。結論 子宮肌瘤經腹子宮切除術對卵巢功能無明顯影響,但子宮全切除術后性生活滿意度較低。
子宮肌瘤;子宮切除術;性功能;卵巢功能
子宮肌瘤是常見良性腫瘤,發生率較高[1]。多數子宮肌瘤臨床癥狀輕微,但也有部分子宮肌瘤存在典型臨床癥狀,需要進一步處理。目前,依據患者臨床癥狀輕重,子宮肌瘤的處理包括藥物對癥處理和手術治療。子宮肌瘤為類固醇激素依賴性腫瘤,受體內雌、孕激素及細胞因子影響,子宮肌瘤隨時間呈緩慢生長變化,經腹手術切除帶瘤子宮成為臨床主要措施。鑒于子宮肌瘤以肌壁間生長為主,且多發,大小不一。因此,傳統經腹子宮全切除術及子宮次全切除術成為主要經典術式。既往有關觀點認為行子宮切除術,術中切斷子宮動脈上行支,使子宮卵巢動脈吻合支血供減少,影響卵巢血液供應,有可能促發卵巢功能早衰現象發生[2,3]。同時,切除子宮缺乏對于卵巢內分泌激素的反饋調節作用,也可能導致卵巢功能紊亂。子宮切除也可導致盆底解剖結構發生改變,進一步影響術后患者性生活質量。本研究總結分析了120例癥狀性子宮肌瘤經腹切除患者,分析子宮肌瘤全子宮切除與次全子宮切除術對患者卵巢與性功能變化影響,旨在為臨床治療提供依據。
1 對象與方法
1.1 對象 選擇癥狀性子宮肌瘤120例, 年齡37~49歲,平均(45.52±3.39)歲;病程1.3年~8.7年,平均病程(4.69±1.32)年;肌瘤直徑1.4~9.3 cm,平均(3.68±1.65)cm。子宮肌瘤診斷符合全國高等醫學教育本科教材婦產科學第8版[4]。入組標準:(1)患者子宮肌瘤診斷均具有子宮MRI影像學依據;(2)臨床存在經期延長、經量增多,經期疼痛、下腹部墜漲感明顯;(3)入組患者均為多發肌瘤,臨床存在中、重度貧血癥狀,且積極藥物治療效果不顯著者;(4)宮頸TCT、HPV檢查正常或經陰道鏡檢查+宮頸活檢除外宮頸病變。排除標準:(1)存在嚴重肝腎功能不全者;(2)單發性子宮肌瘤可以行子宮肌瘤剔除手術者;(3) 凝血機制異常或者存在手術禁忌證;(4)子宮頸黏膜病理檢查示CIN>Ⅰ級者。本研究得到醫院醫學倫理學委員會批準,獲得患者或者家屬知情同意,簽署知情同意書。
1.2 分組 按入院先后以信封法隨機分為全子宮組與次全子宮組,各60例。兩組年齡、病程、子宮大小、肌瘤數目及平均直徑比較,差異無統計學意義(P>0.05,表1)。
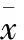
表1 次全子宮組與全子宮組一般資料比較 (n=60;±s)
1.3 臨床指標 比較兩組患者手術時間(min)、術中出血量(ml)、術后腸道恢復時間(h)、住院時間(d)、住院費用(千元),以及皮下氣腫發生率(%)、下肢靜脈血栓發生率(%)、陰道感染率(%)差異。
1.4 檢驗指標 所有患者分別于術前與術后3、6、12個月晨空腹抽取外周肘靜脈血3 ml,3000 r/min離心,靜置15 min沉淀,-20 ℃冰箱保存備用。采用放射免疫法檢測血清雌二醇(E2)、促黃體生成激素(LH)、促卵泡生成激素(FSH)水平變化。試劑盒購自南京建成生物科技有限公司,嚴格按照說明書操作進行。
1.5 性功能評價 于術前及術后6個月,采用女性性功能調查問卷指數(FSFI問卷)[5],對兩組患者術后性功能進行評估。FSFI問卷包括6個方面,19個條目,總分95分,分值越低,代表性功能越差。
2 結 果
2.1 臨床療效 術后次全子宮組患者手術時間、術中出血量、術后腸道恢復時間、住院時間、住院費用均少于全子宮組,術后皮下氣腫發生率、下肢靜脈血栓發生率、陰道感染率也低于全子宮組,兩組比較差異均有統計學意義(P<0.05,表2)。
2.2 卵巢功能 術后3、6個月,次全手術組患者血清E2、FSH、LH水平與術前比較波動不明顯,全子宮組術后3個月,血清E2下降,FSH、LH水平輕度升高,至6個月恢復正常水平。但不同時間點兩組比較差異無統計學意義(表3)。
2.3 性生活質量比較 術后6個月,全子宮手術組患者性功能評分顯著低于次全子宮組,其中,以性欲、性交痛、性滿意度,以及陰道潤滑度指標明顯降低,兩組比較差異均有統計學意義(P<0.05,表4)。
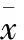
表2 次全子宮組與全子宮組圍術期指標比較 [n=60;±s;(n;%)]
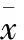
表3 次全子宮組與全子宮組卵巢功能比較 (n=60;±s)
注:E2.雌二醇;LH.促黃體生成激素;FSH.促卵泡生成激素
表4 次全子宮組與全子宮組性生活質量(FSFI問卷)比較 (±s;n=60)
注:①表示兩組術后t檢驗結果
3 討 論
子宮切除是治療癥狀性子宮肌瘤的主要方式。傳統手術方式分為經腹子宮全部切除與子宮次全切除術。近年來隨著微創理念的出現[5,6],在腹腔鏡輔助下行子宮肌瘤切除也應用較多。腹腔鏡下子宮肌瘤切除術多適用于子宮漿膜下肌瘤或者肌瘤直徑4~9 cm,易于手術野暴露者;但不適合子宮肌瘤位于子宮壁肌層、肌瘤多發、大小不一以及位置特殊者,如子宮頸部、闊韌帶、膀胱及子宮血管處等。因此,以傳統開腹手術切除病變子宮仍被認為是目前經典的手術方式[7]。
經腹子宮切除是根治子宮肌瘤的主要方法,依據術式不同分為全子宮切除與次全子宮切除術兩種方式。卵巢的血液供應主要來自于卵巢動脈及子宮卵巢動脈吻合支雙重供血。腹式子宮切除主要手術特點在于全子宮切除在切除子宮同時離斷了固定宮頸附著的子宮主韌帶、子宮骶韌帶及子宮動脈下行支,推移膀胱下行,環剪陰道穹隆。而次全子宮切除術在子宮峽部或者稍上方橫斷子宮體,保留宮頸部分及子宮動脈下行支,子宮頸血液供應充足。由于經腹子宮切除在術中均對子宮動脈上行支給予離斷,造成子宮卵巢動脈吻合支血液供應中斷,卵巢血供減少可能促發卵巢早衰發生,嚴重影響患者生活質量。因此,如何保證術后卵巢功能良好成為臨床研究的重要課題。
既往有研究報道,卵巢血液供應大多數來自于子宮卵巢動脈的吻合支與獨立的卵巢動脈雙重供血[8]。因此,手術對于卵巢功能影響較小。但也有研究認為,基于子宮卵巢動脈吻合支供血為卵巢供血的主干支[9]。因此,從理論上分析任何切斷子宮卵巢動脈吻合支手術或子宮動脈栓塞治療均可能減少卵巢血液供應,對卵巢功能造成一定影響。文獻[10]認為,子宮不僅為生殖器官,而且也為內分泌器官。子宮內腺體的分泌功能對于卵巢激素的分泌起到反饋與負反饋機制,起到調節女性內分泌激素平衡作用。子宮全手術切除不僅造成患者器官缺失的心理失落感,引起強烈的心理生理反應,而且可能導致內分泌激素調節失衡。多項研究表明,盡管子宮全切除術是治療子宮多發肌瘤的有效方法,但子宮切除可以減少卵巢供血,嚴重影響女性激素分泌及患者心理及新陳代謝異常[11]。雌二醇、促卵泡生成激素、促黃體生成激素是卵巢分泌的主要激素。當卵巢功能減退時,血雌二醇水平下降,促卵泡生成激素、促黃體生成激素水平上升。
本研究發現,術后3、6個月次全手術組血清E2、FSH、LH水平與術前比較波動不明顯,全子宮組術后3個月,血清E2下降,FSH、LH水平輕度升高,至6個月恢復正常水平,但不同時間點兩組比較差異無統計學意義。本研究結果表明,全子宮切除肌瘤手術盡管在術后3個月出現短暫性卵巢分泌激素波動,但與次全子宮切除術比較,對于卵巢功能影響無明顯差異。由于卵巢血液供應變異較大,臨床分為三種類型:Ⅰ型為子宮動脈與卵巢動脈雙供血;Ⅱ型卵巢動脈單獨供血;Ⅲ型為完全的子宮動脈供血。對于Ⅲ型患者,經腹肌瘤子宮切除或者介入子宮動脈栓塞術均可能造成卵巢供血動脈減少,導致卵巢功能早衰。這可能是研究中部分子宮全切除患者術后短暫性卵巢功能波動的原因。同時,術后子宮切除造成患者器官缺失的失落感可能引發患者心理強烈波動,引發激素-內分泌激素軸失衡,也可能是卵巢功能波動的原因之一。
由于子宮全切除與部分切除手術方式的主要區別在于子宮頸的保留。子宮次全切除術維持了宮頸與陰道穹隆完整性,保留了宮頸的正常生理及分泌功能。因此,與全子宮切除術患者比較,術后患者性生活質量可能存在差異。本研究以采用女性性功能調查問卷指數(FSFI問卷)對兩組患者術后性功能進行評估。FSFI問卷包括6個方面,19個條目,總分95分,分值越低,代表性功能越差。
本研究發現,全子宮手術組患者性功能評分顯著低于次全子宮組,其中,以性欲、性交痛、性滿意度以及陰道潤滑度指標明顯降低。研究結果表明子宮肌瘤次全子宮切除術與子宮全切除術比較,更好地改善了子宮肌瘤患者術后性功能,提高了生活質量。
本研究中顯示次全子宮組患者手術時間、術中出血量、術后腸道恢復時間、住院時間、住院費用少于全子宮組,術后臨床并發癥如下肢靜脈血栓發生率、陰道感染率也低于全子宮組。也有研究報道,子宮次全切除術盡管可以避免損傷輸卵管及膀胱,宮底及宮頸組織的保留有效避免了術后穹隆脫垂的發生,宮頸管黏液分泌有利于保持性生活質量,但保留的子宮頸可能發生病變,特別是宮頸癌的風險[12,13]。目前,對于子宮肌瘤患者,是否保留子宮宮頸尚無明確的指征[14,15]。但對于部分術前檢查宮頸正常的子宮肌瘤患者,應該提倡子宮肌瘤次全切除術作為首選術式。
綜上所述,子宮肌瘤經腹子宮切除術對患者卵巢功能無明顯影響,但子宮全切除術后性生活滿意度較低。由于本研究中樣本量較小,研究結論尚待進一步擴大研究證實。
[1] 張素娥.子宮肌瘤的研究進展[J].河北醫藥,2013,35(6):920-921.
[2] 馮麗霞,張勝華,辛玲麗,等.子宮動脈栓塞術治療癥狀性肌壁間子宮肌瘤的治療時機對卵巢功能的影響 [J].中國微創外科雜志,2012,12(9):808-811.
[3] 鄭晨雁,沈娟華,付林鳳.不同術式子宮肌瘤切除對患者卵巢功能及性功能的影響[J].中國基層醫藥,2014,21(23):3535-3537.
[4] 張巧利,孫愛軍.圍絕經期子宮肌瘤的研究進展[J].中國婦幼健康研究,2013,24(2):271-274.
[5] 毛炎紅.腹腔鏡輔助下陰式子宮切除術100例[J].武警醫學,2015,26(9):940-943.
[6] 杜 君,熊傳旭,張 蒙.子宮肌瘤兩種切除術式對妊娠結局的比較[J].武警醫學,2016,27(8):764-766.
[7] 高 穎,李 珊,金偉新.陰道骶韌帶懸吊術預防子宮全切術后盆底功能障礙的效果評價[J].武警醫學,2015,26(9):920-922.
[8] 涂 皎,肖雁冰,曹 麗,等.全子宮與次全子宮切除術治療子宮肌瘤對女性卵巢功能的影響[J].實用婦產科雜志,2016,32(4):278-280.
[9] 嚴崴巍.子宮肌瘤子宮全切除術對卵巢內分泌功能影響的臨床研究[J].醫學綜述,2013,19(21):4027-4029.
[10] 黃圣潔,楊 舸,周 俊,等.基于微創技術下對因子宮肌瘤切除子宮的思考[J].中國社會醫學雜志,2014,31(5):367-369.
[11] 羅秀霞.不同手術方式對子宮肌瘤術后卵巢功能及性功能的影響[J].廣州醫學院學報,2014,42(3):39-42.
[12] 齊 璇.射頻消融治療子宮肌瘤的療效及其安全性[J].武警醫學,2013,24(8):652-654.
[13] 蔡麗坤,周麗梅,魏翠英.全子宮切除術后女性生活質量及性功能指數分析[J].廣東醫學, 2015,36(5):775-777.
[14] 劉福生,呼君瑜,秦 杰,等.子宮動脈栓塞術與子宮全切術對子宮肌瘤患者卵巢功能的影響比較[J].河北醫藥,2014,36(17):2663-2665.
[15] 賀 英,李立楠,王 霞,等.不同手術方式對子宮肌瘤患者療效及預后的影響[J].廣東醫學,2014,35(20):3165-3167.
(2016-09-27收稿 2016-11-15修回)
(責任編輯 郭 青)
Effect of different operation methods on ovarian function and sexual life of patients with uterine myoma
DONG Xin,YANG Weiwei, and LIU Xiaoyan.
Obstetrics and Gynecology, Shijiazhuang Sixth Hospital, Shijiazhuang 050015, China
Objective To analyze the effect of total hysterectomy and subtotal hysterectomy on ovarian function and sexual life of patients with uterine myoma.Methods Between August 2014 and August 2016, 120 cases of patients with symptomatic uterine myoma were selected and randomly and equally divided into total hysterectomy group and subtotal hysterectomy group. There was no significant difference in age, course of disease, duration of disease, uterine size, numbers of uterine myoma and the mean diameter between the two groups (P>0.05). The operation time, intraoperative blood loss volume, postoperative intestinal recovery time, length of hospital stay, medical expenses, deep vein thrombosis and vaginal infection rate were compared between the two groups. The levels of serum estradiol (E2), follicle stimulating hormone(FSH) and luteinizing hormone (LH) were analyzed by radioimmunoassay method pre-operativley and three months and six months post-operatively. The indexes of female sexual function questionnaires issued preoperatively and sixth months postoperatively was compared to evaluate the postoperative sexual function in the two groups.Results After operation, all the indexes of the operation time, bleeding volume, postoperative intestinal recovery time, length of hospital stay and medical expenses in the subtotal hysterectomy (surgical) group were reduced compared with the total hysterectomy group. The rates of deep vein thrombosis and postoperative vaginal infection were also lower than in the total hysterectomy group. There was statistically significant difference between the two groups (P<0.05). When the pre-operative serum E2, FSH and LH levels in the total hysterectomy (surgical) group were compared with postoperative ones, the fluctuation was not quite obvious. However, in the total hysterectomy (surgical) group, the levels of serum E2decreased, while FSH and LH levels increased slightly and returned to normal after six months, but there was no significant difference between the two groups at different time points (P>0.05). The uterine function score in the total hysterectomy (surgical) group was significantly lower than that of subtotal hysterectomy uterus group. Sexual desire, sexual pain, sexual satisfaction and the vaginal lubrication degree index decreased significantly. There was significant difference between the two groups (P<0.003).Conclusions Abdominal hysterectomy has no significant effect on ovarian function, but the degree of satisfaction with sexual life is lower for patients after abdominal hysterectomy.
uterus myoma; hysterectomy; sexual impact; ovarian function
董 欣,本科學歷,主治醫師。
050015,河北省石家莊市第六醫院婦產科
R731.4

