剖宮產術后再次妊娠選擇陰道分娩的可行性臨床分析
彭思蘋 張兵 黃秋虹 黎丹
剖宮產術后再次妊娠選擇陰道分娩的可行性臨床分析
彭思蘋 張兵 黃秋虹 黎丹
目的探討分析剖宮產術后再次妊娠選擇陰道分娩的可行性。方法80例剖宮產術后再次妊娠的產婦作為試驗組,80例無高危風險、無剖宮產指征的初產婦作為對照組,兩組均先接受陰道試產,若失敗則中轉剖宮產,對兩組進行回顧性臨床分析,比較兩組總產程時間、產后出血量、產后住院時間及分娩結果。結果試驗組總產程時間(11.43±1.25)h長于對照組(9.28±1.61)h,差異具有統計學意義(P<0.01);兩組產后出血量[(180.80±30.02)ml VS(179.54±29.16)ml]及產后住院時間[(4.45±2.64)d VS(3.92±1.75)d]比較差異均無統計學意義(P>0.05)。兩組陰道分娩成功率(81.25% VS 83.75%)及母嬰存活率(100.00% VS 100.00%)比較差異均無統計學意義(P>0.05)。結論只要準確掌握了瘢痕子宮陰道分娩的適應證和禁忌證,對剖宮產術后再次妊娠的孕婦而言,經陰道分娩是完全可行的,且安全可靠,值得推廣。
剖宮產;術后;再次妊娠;陰道分娩
近年來,隨著剖宮產術的廣泛應用,以及我國二胎政策的開放,使剖宮產術后再次妊娠的孕婦明顯增多[1-5]。而剖宮產術后瘢痕子宮再次妊娠是一種比較危險的妊娠類型,尤其是這類產婦應該選取何種方式進行分娩,一直是產科醫生所面臨的棘手難題。據資料顯示[1]:這類產婦為規避子宮破裂和試產失敗的風險,再次剖宮產將成為其首選分娩方式。為了研究剖宮產術后再次妊娠選擇陰道分娩的可行性,本研究就本院2014年10月~2016年10月收治的80例瘢痕子宮陰道分娩產婦進行分析,以探討其臨床可行性,詳情報告如下。
1 資料與方法
1.1 一般資料 選取2014年10月~2016年10月本院收治的80例剖宮產術后再次妊娠(無試產禁忌證)的產婦作為試驗組,年齡20~38歲,平均年齡(28.33±3.63)歲,孕周36~42周,平均孕周(38.53±1.36)周。同期再選取80例無高危風險、無剖宮產指征的初產婦作為對照組,年齡19~40歲,平均年齡(27.95±4.02)歲,孕周36~42周,平均孕周(38.48±1.30)周。兩組產婦一般資料比較,差異無統計學意義(P>0.05),有臨床可比性。
1.2 分娩方法 兩組產婦均于產前完成了相關檢查和風險評估及科學的分娩指導,且無明顯的剖宮產指征,在產婦及其家屬自愿的前提下,接受陰道試產,陰道分娩過程按照常規流程進行即可。最后,若陰道試產失敗,則中轉剖宮產完成分娩。
1.3 觀察指標 觀察比較兩組產婦的總產程時間、產后出血量、產后住院時間及分娩結果(陰道分娩成功率、中轉剖宮產率、母嬰存活率)。
1.4 統計學方法 采用SPSS18.0統計學軟件處理數據。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組總產程時間、產后出血量、產后住院時間比較 試驗組總產程時間長于對照組,差異具有統計學意義(P<0.01);兩組產后出血量及產后住院時間比較差異均無統計學意義(P>0.05)。見表1。
2.2 兩組分娩結果比較 兩組陰道分娩成功率及母嬰存活率比較差異均無統計學意義(P>0.05)。見表2。
表1 兩組總產程時間、產后出血量、產后住院時間比較(±s)

表1 兩組總產程時間、產后出血量、產后住院時間比較(±s)
注:與對照組比較,aP<0.01,bP>0.05
組別 例數 總產程時間(h) 產后出血量(ml) 產后住院時間(d)試驗組 80 11.43±1.25a180.80±30.02b4.45±2.64b對照組 80 9.28±1.61 179.54±29.16 3.92±1.75 t 9.434 0.269 1.497 P<0.01 >0.05 >0.05
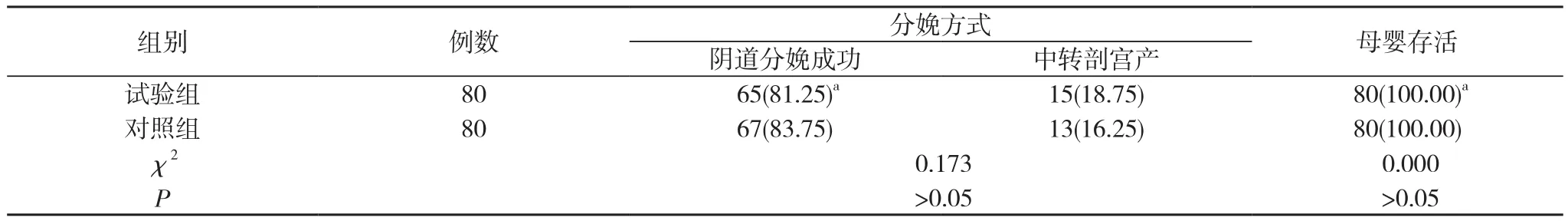
表2 兩組分娩結果比較[n(%)]
3 討論
一直以來,受“一次剖宮產,永遠剖宮產”傳統理念的影響,再次剖宮產無可置疑的成為了剖宮產術后瘢痕子宮妊娠的首選分娩方式[4,6-10]。但是,如果這些產婦再次選擇了剖宮產,將會明顯增加我國的剖宮產率,并且瘢痕子宮妊娠再次選擇剖宮產的并發癥和危害將顯著高于陰道分娩及初次剖宮產者。并且,越來越多的學者提出[5-7]“剖宮產術后并非永久剖宮產”的概念,且不斷有國內外相關研究予以權威證實。因此,探討分析“剖宮產術后再次妊娠選擇陰道分娩的可行性”是極有必要的。
據我國余琳等[8]學者的《剖宮產術后再次妊娠陰道試產的多中心臨床研究》表明:剖宮產史不應該是再次剖宮產的手術指征,而剖宮產術后再次妊娠的產婦是完全可以嘗試陰道試產的,且陰道分娩成功率至少在60%以上,甚至可與無剖宮產指征初產婦的陰道分娩成功率相近。這與本研究結果具有一致性:試驗組和對照組的陰道分娩成功率分別為81.25%、83.75%,比較差異無統計學意義(P>0.05)。此外,現剖宮產多采用子宮下段橫切的手術方式進行,這樣做可有效減少對子宮的傷害及術后瘢痕組織的形成,從而為剖宮產術后再次妊娠選擇陰道分娩的可行性打下良好的基礎[11-15]。因此,對于剖宮產術后再次妊娠的產婦,如果沒有明確的剖宮產指征(剖宮產史除外),是完全可以嘗試陰道試產的,此次除總產程時間延長外,其可行性與初產婦相比并無明顯差異。
當然,臨床醫生要把握好剖宮產術后再次妊娠的試產指征[16,17]:距離前次剖宮產>2年;前次剖宮產切口為子宮下段橫切口,愈合良好;無其他剖宮產指征出現。另外醫療機構還要具備良好的監護設備及搶救條件,能具備緊急剖宮產及新生兒復蘇搶救能力,以應付試產過程中出現的意外,保障母嬰安全。要充分地給孕婦及家屬做好宣教,制定詳細的分娩計劃及應急預案,使孕婦及家屬能理解配合,提高產婦剖宮產術后再次妊娠選擇陰道分娩意愿,促進陰道分娩,降低剖宮產率,減少再次剖宮產帶來的母嬰并發癥。
[1]江秋霞,段麗玲.剖宮產后再次妊娠經陰道分娩68例臨床分析.現代中西醫結合雜志,2011,20(26):3309-3310.
[2]陸宣平,陳友國,韓冰,等.剖宮產術后瘢痕子宮再次妊娠分娩方式的研究進展.實用婦產科雜志,2014,30(4):260-262.
[3]申恒春.剖宮產術后瘢痕子宮再次妊娠93例分娩方式探討.實用婦產科雜志,2013,29(3):234-236.
[4]張海燕,王天成.剖宮產術后再次妊娠經陰道分娩的成敗因素探索.中華婦幼臨床醫學雜志(電子版),2012,8(6):622-623.
[5]朱慶雙.剖宮產術后再次妊娠分娩387例臨床分析.中華婦幼臨床醫學雜志(電子版),2011,7(1):45-47.
[6]楊春華,李靜,張家樹,等.剖宮產術后子宮瘢痕妊娠經陰道分娩67例臨床分析.實用臨床醫藥雜志,2016,20(13):220-221.
[7]何鐳,陳錳,何國琳,等.剖宮產術后再次妊娠陰道分娩孕婦的妊娠結局分析.中華婦產科雜志,2016,51(8):586-591.
[8]余琳,蘇春宏,王曉怡,等.剖宮產術后再次妊娠陰道試產的多中心臨床研究.中華婦產科雜志,2016,51(8):581-585.
[9]楊玲竹,柴珂.剖宮產術后再次妊娠陰道分娩的可行性研究進展.中國婦產科臨床雜志,2008,9(6):472-473.
[10]徐云.剖宮產術后再次妊娠經陰道分娩可行性及安全性臨床分析.中南醫學科學雜志,2016,44(1):91-92.
[11]李小波.剖宮產術后再次妊娠陰道分娩的臨床分析.醫學美學美容旬刊,2015(2):239-240.
[12]彭晴.剖宮產術后再次妊娠陰道分娩的臨床分析.大家健康(學術版),2016,22(1):137-138.
[13]卞鵬.剖宮產術后再次妊娠選擇陰道分娩的可行性分析.河南醫學研究,2016,25(5):1442-1443.
[14]陳佩芬,李林娜.剖宮產術后再次妊娠經陰道分娩可行性分析.河北醫學,2014(4):549-551.
[15]銀杉.剖宮產術后再次妊娠陰道分娩的臨床分析.醫學信息,2014(11):506-507.
[16]霍玲,王偉.剖宮產術后再次妊娠185例分娩方式臨床分析.中國傷殘醫學,2014(20):8-10.
[17]張麗.剖宮產術后再次妊娠256例分娩方式的臨床分析.中國社區醫師(醫學專業),2011,13(34):125.
Clinical analysis on feasibility of vaginal delivery in re-pregnancy after cesarean section
PENG Si-ping,ZHANG Bing,HUANG Qiu-hong,et al.Guangdong Province Foshan City Nanhai District Sixth People’s Hospital,Foshan 528200,China
ObjectiveTo explore feasibility of vaginal delivery in re-pregnancy after cesarean section.MethodsA total of 80 maternal women with re-pregnancy after cesarean section named as experimental group,and 80 primipara without high risk and indication of cesarean section named as control group.Both groups received vaginal trial production first and transfer to cesarean section if fault.Comparison were made on total duration time of labor,postoperative bleeding volume,postoperative hospital stay time and labor outcome.ResultsThe experimentalgroup had longer total duration time of labor as(11.43±1.25)h than(9.28±1.61)h in the control group,and the difference had statistical significance(P<0.01).Both groups had no statistically significant difference in postoperative bleeding volume [(180.80±30.02)ml VS(179.54±29.16)ml]and postoperative hospital stay time[(4.45±2.64)d VS(3.92±1.75)d](P>0.05).Both groups had no statistically significant difference in success rate of vaginal delivery(81.25% VS 83.75%) and survival rate of maternal and infants(100.00% VS 100.00%)(P>0.05).ConclusionVaginal delivery is totally feasible for-pregnant women after cesarean section,as long as grasp the indication and contraindication accurately.This method is also safe and reliable and worth promotion.
Cesarean section; Postoperation; Re-pregnancy; Vaginal delivery
10.14164/j.cnki.cn11-5581/r.2017.01.093
2016-11-14]
528200 廣東省佛山市南海區第六人民醫院

