控制性減壓術與標準大骨瓣減壓術防治老年重型顱腦損傷并發腦梗死的對照研究
楊波 丁文學 陶本章 尚愛加
控制性減壓術與標準大骨瓣減壓術防治老年重型顱腦損傷并發腦梗死的對照研究
楊波 丁文學 陶本章 尚愛加
目的 比較控制性減壓術與標準大骨瓣減壓術在防治老年重型顱腦損傷并發腦梗死中的應用價值。 方法 選取我院2012年1月至2015年8月收治的92例老年重型顱腦損傷病人作為研究對象,按照隨機數字表將其分成2組,每組46例。觀察組行控制性減壓術治療,對照組行標準大骨瓣減壓術治療,比較2組病人術中、術畢、術后6月顱內壓控制情況,術后腦梗死發生情況以及術后6月預后情況。 結果 觀察組術中、術畢、術后6月各時點顱內壓均顯著低于對照組(P<0.01);觀察組腦梗死發生率為6.52%,明顯低于對照組(23.91%),平均腦梗死體積為(6.11±1.36) cm3,明顯小于對照組(P<0.05);觀察組病人術后6月神經行為認知狀態檢查表評分、Barthel 指數、GOS評分均顯著高于對照組(P<0.01);觀察組預后良好率為78.26%,相對于對照組的39.13%有明顯上升(P<0.01)。 結論 控制性減壓術治療老年重型顱腦損傷效果顯著,可有效降低術后腦梗死發生率,改善病人預后。
控制性減壓術; 標準大骨瓣減壓術; 重型顱腦損傷; 腦梗死; 老年人
重型顱腦損傷為神經外科常見急危重癥,具有病情重、進展快、并發癥多、致殘率及致死率高等特點[1]。對于老年人來說,身體各項功能衰退,病情更加危急,臨床上可見很多老年重型顱腦損傷病人術后因合并大面積腦梗死而引起病情惡化,導致致殘率及致死率顯著上升[2]。國內報道老年重型顱腦損傷病人的死亡率為34.8%~37.8%[3]。重型顱腦損傷病人傷后常伴頑固性顱內高壓,去骨瓣減壓術則可有效降低顱內壓,但常規標準大骨瓣減壓術因減壓過快常引起術中急性腦膨出及術后腦梗死等一系列并發癥[4]。為解決這一難題,本研究對我院收治的老年重型顱腦損傷病人給予控制性減壓術治療,并與標準大骨瓣減壓術進行對照,旨在為防治老年重型顱腦損傷并發腦梗死探尋一種安全有效的手術方式。現報道如下。
1 資料與方法
1.1 一般資料 選取我院2012年1月至2015年8月收治的92例老年重型顱腦損傷病人作為研究對象。納入標準:(1)經頭顱CT或MRI確診為重型顱腦損傷,且入院時格拉斯哥昏迷評分(GCS)3~8分;(2)頭顱CT掃描顯示中線偏移≥5 mm,顱腦損傷表現為腦裂傷、腦出血、顱內單發或多發血腫,術前未發現有梗死灶;(3)年齡60~80歲,性別不限;(4)未發生休克及骨折;(5)病人對此次研究知情,簽署知情同意書。排除標準:(1)嚴重心、肺、肝、腎功能異常,嚴重全身感染、凝血功能障礙;(2)合并嚴重糖尿病、高血壓等基礎疾病;(3)合并失血性休克、多器官功能衰竭;(4)伴有骨折或其他重要器官損傷等嚴重合并傷;(5)既往有腦梗死、腦腫瘤史;(6)不愿接受手術治療。根據病人的入院順序進行編號,并采取隨機數字表將這92例病人隨機分成2組,每組46例。分組經醫院倫理委員會批準。其中觀察組男32例,女14例,年齡60~79歲,平均(66.2±7.4)歲;受傷至入院時間0.5~6 h,平均(2.30±0.87)h;受傷原因:車禍傷19例,跌落傷14例,重物砸傷10例,其他3例;損傷部位:廣泛腦挫裂傷28例,腦干損傷10例,復合血腫8例;術前單側瞳孔散大25例,雙側瞳孔散大11例;GOS 3~8分,平均(4.88±2.07)分;術前顱內壓(41.4±6.3) mmHg。對照組男30例,女16例,年齡60~78歲,平均(65.8±6.8)歲;受傷至入院時間0.5~6.2 h,平均(2.19±0.55)h;受傷原因:車禍傷22例,跌落傷15例,重物砸傷7例,其他2例;損傷部位:廣泛腦挫裂傷30例,腦干損傷7例,復合血腫9例;術前單側瞳孔散大27例,雙側瞳孔散大8例;GOS 3~8分,平均(4.93±1.75)分;術前顱內壓(40.5±5.7) mmHg。2組病人基線資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 觀察組病人行控制性減壓術治療,先去除骨瓣,在頭顱CT監測下于血腫最厚的硬膜處做一小橫切口,緩慢釋放血性腦脊液與部分血液腫塊,初步減壓。增加吸氧濃度,給予過度換氣以進一步促使顱內壓下降,注意過度換氣時間不應>30 min。于顱內置入顱內壓監測探頭,深度<2 cm,當顱內壓降至20 mmHg以下后,對硬腦膜給予放射狀切開,再迅速將吸引器置入硬膜切口處,將部分血腫組織或挫傷組織緩慢吸除干凈,若腦組織無膨出跡象,則完全敞開硬腦膜,并進一步清除血腫與失活的腦組織。待血腫全部清除干凈后,對出血位置給予有效止血。術中如有腦組織膨出者,采取咬骨鉗咬除蝶骨嵴,擴大骨窗,促使顱內壓下降,也可通過過度通氣或靜滴甘露醇來降低顱內壓。若上述方法均不能奏效,則對部分硬腦膜給予網狀式切開。對頑固性顱內高壓者,采取擴大內減壓術,將部分非功能區額葉、顳葉等腦組織進行切除,并采用游離骨膜、顳肌筋膜瓣、人工硬膜等對硬膜進行減張修補縫合。于側裂處放置引流管,常規關顱。
對照組病人采取標準大骨瓣減壓術治療,去除骨瓣,將顱內壓監測探頭置于骨窗邊緣硬膜切口部位,放射狀切開硬腦膜,將血腫塊及失活腦組織清除干凈。若顱內壓控制不滿意,可進一步切除非功能區腦組織,擴大容積,實施減壓。再減張修補縫合硬膜。于側裂處放置引流管,常規關顱。
1.3 觀察指標 (1)顱內壓:儀器為美國強生公司生產的數字式顱內壓監測儀,術前于手術對側額頂顱骨鉆孔,將探頭輕輕置入硬膜下5~7 cm,于皮下潛行一段距離后,另行戳孔引出,注意不影響手術切口,隨后將其固定好。探頭與監護儀連接,進行持續顱內壓監測。記錄2組病人不同時點(術中、術畢、術后6月)顱內壓變化情況。(2)腦梗死:根據術后頭顱CT或MRI檢查判斷有無發生腦梗死,腦梗死診斷標準參照1996年中華神經科學會制定的各類腦血管疾病診斷要點[5]。統計2組術后腦梗死發生率及腦梗死體積。腦梗死體積按照Pullicino等[6]公式計算:腦梗死體積=π/6×長×寬×CT掃描陽性層數層面。(3)預后:對2組病人均進行6月隨訪,采取GOS、神經行為認知狀態檢查(NCSE)評分、日常生活活動能力評分(Barthel 指數)對2組病人的預后進行評估。其中GOS分為5級,評分為1~5分,5分為恢復良好,4分為輕度殘疾,3分為重度殘疾,2分為植物生存,1分為死亡。評分越低表明預后越差,GOS為4~5分為預后良好,1~3分為預后不良。預后良好率=預后良好例數/總病例數×100%。

2 結果
2.1 2組病人不同時點顱內壓比較 觀察組術中、術畢、術后6月各時點顱內壓均顯著低于對照組,差異有統計學意義(P<0.01)。見表1。
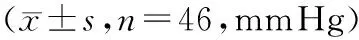
表1 2組病人不同時點顱內壓比較
注:與觀察組比較,**P<0.01
2.2 2組病人術后腦梗死發生率及腦梗死體積比較 觀察組術后發生3例腦梗死,腦梗死發生率為6.52%,平均腦梗死體積為(6.11±1.36) cm3;對照組術后發生11例腦梗死,腦梗死發生率為23.91%,平均腦梗死體積為(12.09±3.64) cm3。觀察組腦梗死發生率明顯低于對照組(χ2=5.392,P=0.020),平均腦梗死體積明顯小于對照組(t=2.226,P=0.048)。
2.3 預后 觀察組病人術后6月NCSE評分、Barthel 指數、GOS均顯著高于對照組(P<0.01),觀察組預后良好率為78.26%,相對于對照組的39.13%有明顯上升(P<0.01)。見表2,3。


組別NCSE(分)Barthel指數GOS(分)觀察組68.4±6.376.5±3.74.2±1.3對照組50.8±5.866.9±3.43.0±1.2t13.94012.9574.600P<0.001<0.001<0.001
3 討論
老年人由于生理功能低下,機體屏障功能減退,再加上老年人多合并糖尿病、高血壓、心肺疾病等多種基礎疾病,且均存在不同程度動脈硬化,故顱腦損傷后腦梗死等嚴重并發癥發生率較高[7]。研究證實[8],年齡是顱腦損傷后并發腦梗死的重要危險因素。顱腦損傷并發腦梗死的發病機制目前尚未完全明確,但各種原因引起的顱內缺血缺氧是腦梗死發生的主要病理基礎。重型顱腦損傷合并腦梗死后病人預后很差,故如能采取相應措施降低腦梗死發生率意義重大,而手術方式的選擇也可對術后腦梗死的發生產生影響[9]。

表3 2組病人預后比較(n,%,n=46)
對于顱腦損傷病人而言,標準大骨瓣減壓術應用廣泛,并已被列入重型顱腦損傷病人的救治指南中。標準大骨瓣減壓術治療顱腦損傷的目的在于去除骨瓣、清除血腫,進而使水腫的腦組織能適當往顱腔外膨出,以減輕對中線結構,特別是腦干的壓迫。標準大骨瓣減壓術治療重型顱腦損傷盡管有效,但由于術中減壓過快,可致壓力填塞效應突然消除或減輕。壓力填塞效應是指顱內出血或腦水腫產生顱內高壓,對顱內形成壓迫,并于疾病早期階段形成較小血腫,也可不形成血腫。標準大骨瓣減壓術因壓力填塞效應突然消除或減輕,術中極易出現急性腦膨出,術后易引起遲發性顱內血腫,使腦梗死的發生風險明顯增加[10]。Tamaki等[11]的研究發現,快速清除顱內血腫可致血液流變學出現嚴重惡化,引起血管缺血/再灌注損傷。而術中進行控制性減壓可最大限度減輕腦缺血/再灌注損傷,對腦血管與神經功能起到有效的保護作用[12]。控制性減壓術中,通過在顱內置入顱內壓監測探頭,可對顱內壓進行實時監測,并于術中合理、適度控制減壓速度,將顱內壓下降速度控制在1.3 mmHg/min左右,可有效保護血管,降低缺血/再灌注損傷的發生風險,與此同時也可對血管運動中樞起到最大限度的保護效用,進而降低血管通透性,減輕腦腫脹程度[13]。控制性減壓術可將顱內壓控制在較為穩定的水平,可有效防止壓力填塞效應迅速減輕所致血管損傷、硬腦膜剝離等。術中通過分次剪開硬腦膜不會造成腦組織快速移位,也不會引起腦血管較大程度扭曲,顱內壓可平穩下降,因而術后腦梗死發生風險顯著下降。
本研究中,觀察組病人行控制性減壓術治療后,顱內壓控制相對于對照組更好,且術后腦梗死發生率明顯低于對照組,觀察組發生腦梗死的3例病人平均腦梗死體積為(6.11±1.36) cm3,也顯著低于對照組。可見,控制性減壓術在預防術后腦梗死發生及減小腦梗死體積方面效果突出。通過近年來的臨床經驗,并結合大量文獻,筆者認為,控制性減壓術的要點主要為:(1)對有急性硬膜下血腫病人,需在顳側血腫最厚處快速鉆孔,對硬腦膜做局部切開,釋放出部分血腫,起到初步減壓作用。(2)首次切開硬膜時需避開血管較多的區域,例如外側裂及大腦表面橋靜脈回流區,以避免損傷血管以及腦膨出引發的血管嵌頓。(3)骨瓣形成后應緩慢去除,給麻醉師預留出調整顱內壓及血壓的時間。(4)對硬腦膜張力極高,出現腦膨出趨勢的病人,可將顳極方向硬腦膜弧形剪開至蝶骨脊,將顳極切除,首先解除對腦干的壓迫,再放射狀剪開硬腦膜。(5)硬腦膜一旦敞開后,需盡快止血,及時清除血腫與失活腦組織。(6)對因腦挫裂傷水腫或顱內血腫再發腦疝而需再次行開顱手術治療的病人,仍應遵循控制性減壓治療原則。本研究中,對2組病人進行6月隨訪發現,觀察組病人術后6月NCSE評分、Barthel 指數、GOS均顯著高于對照組。可見,控制性減壓術對改善重型顱腦損傷病人的預后具有重要作用。本研究所得結果與李鑫等[14]的研究具有較高的一致性。
綜上所述,控制性減壓術治療重型顱腦損傷效果突出,其可通過逐步控制性釋放顱內壓力,防止因顱內壓下降過快而導致腦梗死等一系列嚴重并發癥的發生,術后病人機體恢復快、預后好,值得在臨床進一步推廣應用。
[1] 張康,高翔,李文平,等.大骨瓣減壓與常規骨瓣減壓治療重型顱腦損傷的對照研究[J].東南國防醫藥,2015,17(3):256-258.
[2] 云強,江名芳,蘇寧,等.老年人創傷性大面積腦梗死的危險因素分析[J].疑難病雜志,2014,13(11):1182-1184.
[3] 王忠誠.神經外科學[M].武漢:湖北科學技術出版社,1998:269-270.
[4] 袁雪松,卞曉星,魏文峰,等.分步控制性減壓術治療重型腦外傷的臨床應用[J].國際神經病學神經外科學雜志,2015,42(2):155-158.
[5] 中華神經科學會.各類腦血管疾病診斷要點[J].中華神經科雜志,1996,29(6):379.
[6] Pullicino P, Nelson RF, Kenall BE, et al. Small deep infarcts diagnosed on computed tomography [J]. Neurology, 1980, 30 (10): 1090-1096.
[7] 林其炎,何素嬌,零達尚,等.老年顱腦損傷患者并發創傷性腦梗死的危險因素研究[J].實用心腦肺血管病雜志,2015,23(7):136-138.
[8] 齊心,陳鵬,李震,等.重型顱腦損傷并發腦梗死的相關危險因素分析及治療策略[J].四川醫學,2013,34(10):1613-1614.
[9] 孫文棟,劉振杰.標準大骨瓣減壓術和控制性減壓術防治老年重型顱腦損傷并發腦梗死的療效[J].中國老年學雜志,2013,33(19):4731-4733.
[10]Gulburd JN, Sviri GE. Role of dural fenestrations in acute subdural hematoma[J]. J Neurosurg,2001,95(2):263-267.
[11]Tamaki T, Node Y, Yamamoto Y, et al. Cardiopulmonary hemodynamic changes during acute subdural hematoma evaluation [J]. Neural Med Chir(Tokyo),2006,46(5):219-224.
[12]潘文勇,孟慶海,李環亭,等.控制性階梯式減壓在重型顱腦損傷手術中的應用[J].中華神經外科疾病研究雜志,2014,13(1):36-39.
[13]權瑜,鞏守平,呂健,等.控制性減壓術對中老年重型顱腦損傷的治療效果評價[J].解放軍醫藥雜志,2016,28(2):66-69.
[14]李鑫,劉少波,張彭.控制性減壓術治療重型、特重型顱腦損傷[J].中國微侵襲神經外科雜志,2013,18(5):219-221.
Comparative study on controlled decompression and standard decompressive craniectomy in treating severe craniocerebral injury and in preventing cerebral infarction in the elderly
YANGBo,DINGWen-xue.
DepartmentofNeurosurgery,ShenzhenLonghuaDistrictPeople’sHospital,Shenzhen518109,China;TAOBen-zhang,SHANGAi-jia.DepartmentofNeurosurgery,GeneralHospitalofPLA,Beijing100853,China
Objective To compare the application value of controlled decompression and standard decompressive craniectomy on the prevention of severe craniocerebral injury complicated with cerebral infarction in the elderly. Methods Ninety-two patients with severe craniocerebral injury recruited in our hospital were divided into two groups randomly, with 46 cases in each group. Patients in observation group received controlled decompression treatment, and the control group underwent standard decompressive craniectomy treatment. Intracranial pressure, the incidence rate of cerebral infarction and the prognosis of the two groups were recorded and compared. Results Intracranial pressure in observation group was significantly lower than that in the control group during operation, at the end of operation and six months after operation(P<0.01). The incidence rate of cerebral infarction in the observation group was 6.52%,which was significantly lower than that of the control group(23.91%). The mean infarct volume was 6.11±1.36 cm3and 12.09±3.64 cm3in the observation group and control group respectively, with significant difference (P<0.05). NCSE, Barthel index and GOS scores of the observation group six months after operation were significantly higher than those of control group(P<0.01). And the patients in the observation group showed better prognosis compared to the control group(P<0.05). Conclusions Controlled decompression treatment in elderly patients with severe brain injury can effectively reduce the incidence of postoperative cerebral infarction and improve prognosis.
controlled decompression; standard decompressive craniectomy; severe traumatic brain injury; cerebral infarction; aged
全軍醫藥衛生科研基金 (10BJZ04)
518109廣東省深圳市,深圳龍華新區人民醫院神經外科(楊波,丁文學);100853北京市,中國人民解放軍總醫院神經外科(陶本章,尚愛加)
R 687.3
A
10.3969/j.issn.1003-9198.2017.03.012
2016-04-21)

