傳統(tǒng)與新型抗癲癇藥物治療新診斷癲癇患者的一年保留率比較
薛艷玲
(翼城縣人民醫(yī)院神經內科,山西 臨汾 043500)
為了更明確抗癲癇藥物價值,近年將保留率的概念引入臨床研究內,通過對一定觀察期后仍持續(xù)治療藥物使用人數,與起始使用同一藥物的人數比例值,以此客觀評估藥物綜合價值。本次研究抽取于2014年4月~2017年9月間我院門診隨診90例新診斷癲癇患者為臨床資料展開回顧性分析,觀察傳統(tǒng)與新型抗癲癇藥物治療新診斷癲癇患者的一年保留率差異,旨意為臨床患者治療用藥選擇提供參考,現總結如下。
1 資料與方法
1.1 一般資料
抽取90例新診斷癲癇患者為臨床資料展開回顧性分析,本組患者均選自于2014年4月~2017年9月間我院門診隨診;本組患者中男41例,女49例,年齡18~60歲,平均年齡(30.3±6.9)歲,根據患者給藥不同分對照組45例給予傳統(tǒng)抗癲癇藥物治療,即苯妥英鈉組15例,丙戊酸鈉組15例,卡馬西平組15例;實驗組45例則給予新型抗癲癇藥物治療,即拉莫三嗪組15例,托吡酯組15例,奧卡西平組15例;各組患者一般資料差異無統(tǒng)計學意義(P>0.05),具有可比性。
納入標準:①所有患者入院均行相關檢查確診,符合WHO關于抗癲癇與癲癇綜合征的診斷標準;②所有患者均為首次確診的癲癇患者,且既往未接受抗癲癇藥物治療者;③患者癲癇發(fā)作頻率為1年>2次;④患者與其家屬對本次研究內容知情,并自愿簽署同意書;⑤患者與其家屬均同意為期一年的隨訪時間。
排除標準:①經MRI、頭顱CT等診斷確診患者存在顱內炎癥、腫瘤等疾病;②伴有嚴重心肝脾肺腎等臟器疾病者;③伴有全身性血液系統(tǒng)疾病者;④妊娠或哺乳期患者;⑤伴有嚴重精神類疾病者。
1.2 方法
本次研究課題遵循對新診斷癲癇患者施以單藥治療原則,依據臨床相關用藥規(guī)定,針對患者癲癇發(fā)作類型、年齡、經濟條件等多因素綜合考慮,施以不同藥物干預。對于治療期間單藥控制效果不佳者,酌情考慮改用、加用其他藥物治療,但對于此類病例不作保留率記錄;本組患者均獲得≥1年時間隨訪,對于其中治療失敗者,分析其失敗原因。
1.3 療效判定標準
①完全控制:經藥物干預后,患者癲癇發(fā)作有效控制,或在相同周期內發(fā)作次數減少>75%,發(fā)作時癥狀減輕,持續(xù)時間縮短,經腦電圖檢測顯示明顯改善;②好轉:藥物干預后,癲癇發(fā)作次數減少50%~75%,腦電圖略有改善;③失敗:癲癇發(fā)作的次數、患者臨床癥狀與體征等均無變化,或趨向嚴重。
1.4 統(tǒng)計學方法
對研究內所產生的數據,均做好統(tǒng)計工作,隨后將其輸入SPSS 21.0統(tǒng)計學軟件內處理;P<0.05用于表示差異具有統(tǒng)計學意義;其中計數資料均由“率”表示,組間比較采用x2值檢驗。
2 結 果
2.1 各組間一年保留率差異
實驗組中拉莫三嗪、托吡酯、奧卡西平一年保留率明顯高于對照組(P<0.05),其中又以拉莫三嗪保留率最高,苯妥英鈉保留率最低。見表1。
2.2 各組停藥原因分析
通過對各組停藥的原因分析,實驗組副作用發(fā)生率低于對照組(P<0.05),在療效因素、費用因素、其他因素比較中,兩組差異不大(P>0.05)。見表2。
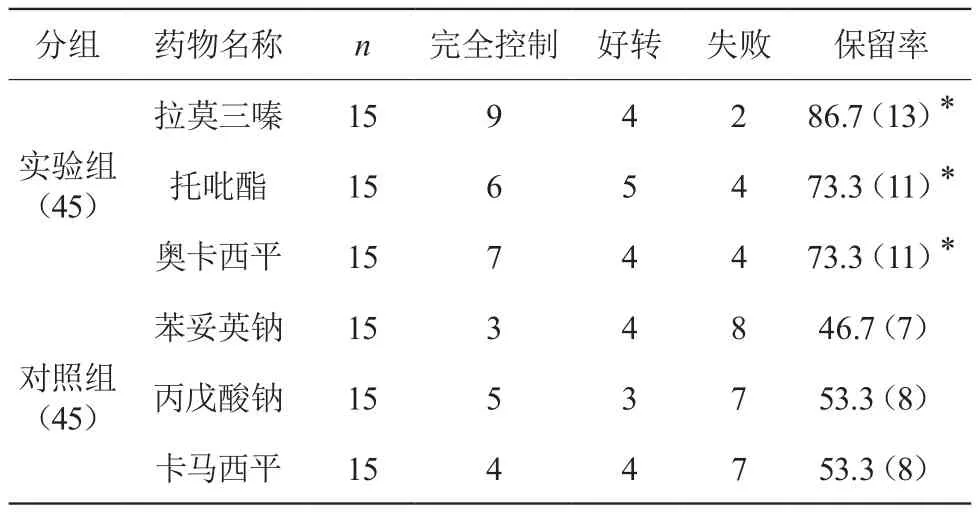
表1 各組間一年保留率差異(%)

表2 各組停藥原因分析 [n(%)]
3 討 論
癲癇是一組由多因素導致的慢性腦部疾患,患者臨床特征主要為腦部神經元過度放電引起的突發(fā)性、反復性、短暫性中樞神經功能失常[1]。臨床治療中多以藥物為主,經過現代醫(yī)療的進步,不僅明顯提升抗癲癇藥物療效,其藥物種類也呈多樣化,其中部分傳統(tǒng)抗癲癇藥物因嚴重副反應等因素逐漸被淘汰,仍存在部分療效確切的藥物在臨床中廣泛應用,如卡馬西平、丙戊酸鈉等[2]。
保留率的概念引入,其旨意在于對臨床藥物特定時間段內療效的客觀評估指標,是藥物效果以及其臨床安全性的綜合體現指標,以此反映患者有無存在繼續(xù)用藥意愿,同時也是對藥物臨床療效、費用、副作用、對患者生活質量體現的綜合性指標[3]。在我國臨床中適用于諸多藥物的研究,為臨床用藥提供了重要依據[4]。從本次研究結果處可見,新型抗癲癇藥物拉莫三嗪、托吡酯、奧卡西平一年保留率明顯高于傳統(tǒng)藥物(P<0.05),其中又以拉莫三嗪保留率86.7%最高,苯妥英鈉保留率46.7%最低。由此提示新型抗癲癇藥物在癲癇的治療中具有較好效果。在李瑞杰,顧家鵬對736例新診斷癲癇患者分為5組,即卡馬西平、丙戊酸、托吡酯、奧卡西平、拉莫三嗪,通過為期2年時間的保留率統(tǒng)計顯示,拉莫三嗪以85.9%(67/78)最高,其次分別為奧卡西平78.6%(44/56)、托吡酯77.7%(80/103)、丙戊酸74.4%(218/293)、卡馬西平73.3%(151/206)。由此指出拉莫三嗪單藥治療癲癇患者2年保留率最高。這與本次研究結果一致。另外從對各組停藥的原因分析來看,實驗組副作用發(fā)生率低于對照組(P<0.05),在療效因素、費用因素、其他因素比較中,兩組差異不大(P>0.05)。其中副作用為主要停藥原因,對其副作用中,傳統(tǒng)抗癲癇藥物更多為共濟失調、頭暈、肝功受損、血小板下降、皮疹、認知功能影響等為主,而新型藥物則相對較輕,主要為頭暈、皮疹、肥胖、多毛、共濟失調等。
綜上所述,對于新診斷癲癇患者的臨床治療用藥,選擇新型抗癲癇藥物效果更優(yōu),與傳統(tǒng)藥物治療相比,更助于提升一年保留率。
[1]皮鳳蘭,胡化俠,張 渺,魏一芳.不同抗癲癇藥物對新診斷癲癇患者認知功能的影響[J].精神醫(yī)學雜志,2016,29(04):299-301.
[2]范宏業(yè).新診斷癲癇兒童藥物治療后發(fā)作和緩解的相關因素研究[D].鄭州大學,2016.
[3]盧如意.新診斷癲癇患者藥物治療的保留率比較及相關因素研究[A].中國抗癲癇協會.第六屆CAAE國際癲癇論壇摘要集[C].中國抗癲癇協會,2015:1.
[4]杜 燁.新診斷癲癇患者藥物治療不同結局的相關因素研究[D].浙江大學,2015.

