Graves眼病患者骨代謝指標與骨密度的變化及意義
蘇俊平 張博 孟慶蘭 劉春燕 陳雪 陳云霞
·論著·
Graves眼病患者骨代謝指標與骨密度的變化及意義
蘇俊平 張博 孟慶蘭 劉春燕 陳雪 陳云霞
目的 探討Graves眼病(GO)患者骨代謝指標與骨密度(BMD)的變化及意義。方法 選取收治的60例GO患者為GO組,其中分為輕度GO組18例,重度GO組42例。另設同期于醫院進行健康體檢的正常人為對照組(40例)。測定3組骨代謝指標[鈣離子(Ca2+)、骨鈣素(BGP)、骨堿性磷酸酶(BAP)、總Ⅰ型前膠原氨基端延長肽(PINP)、β-膠原特殊序列(β-Crosslaps)]及第2~4腰椎(L2~4)、股骨頸、Ward三角和大轉子區BMD。結果 GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps較對照組明顯升高,且重度GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps較輕度GO組明顯升高,差異有統計學意義(P<0.05)。GO組L2~4、股骨頸、Ward三角和大轉子區BMD較對照組明顯降低,且重度GO組L2~4、股骨頸、Ward三角和大轉子區BMD較輕度GO組明顯降低,差異有統計學意義(P<0.05)。GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps與BMD具有負相關性(P<0.05)。GO組骨量減少、骨質疏松發生率較對照組明顯升高,且重度GO組骨量減少、骨質疏松發生率較輕度GO組明顯升高,差異有統計學意義(P<0.05)。結論GO能夠導致高轉換型骨質疏松,積極篩查骨代謝指標和BMD對于防治GO、判斷疾病嚴重程度具有重要意義。
Graves眼病;骨代謝指標;骨密度;骨質疏松
Graves眼病(graves ophthalmopathy,GO)是由多種因素誘發的與甲狀腺功能亢進癥(甲亢)有關的自身免疫性內分泌疾病,又稱甲亢突眼,患者主要表現為眼球突出、畏光流淚、眼瞼及結膜充血腫脹、眼球活動受限、復視,嚴重者眼瞼不能閉合、角膜潰瘍、感染、眼瞼及視神經受損甚至失明[1,2]。然而,GO發病機制尚未明確,大多數學者認為自身免疫機制在GO發生發展中發揮重要作用[3,4]。目前臨床治療GO多采用抗甲狀腺藥物結合糖皮質激素等措施,但療效欠佳,且治療時間延長容易誘發抑郁癥、庫欣綜合征、高血壓等不良反應[5-7]。骨質疏松是長期使用糖皮質激素的常見不良反應,患者發生骨折的幾率大為提高,嚴重影響患者生活質量和預后。本研究選取收治的GO患者60例,通過觀察患者血清骨代謝指標及骨密度(BMD)的變化,為GO患者骨質疏松的預防提供理論依據。
1 資料與方法
1.1 一般資料 選取2014年5月至2016年10月滄州市人民醫院收治的GO患者60例,其中男34例,女26例;年齡27.8~39.2歲,中位年齡35.2歲;病程1.5~2.9年,平均2.2年;Ⅰ度突眼13例,Ⅱ度突眼22例,Ⅲ度突眼25例。根據GO臨床活動性評分(CAS)和眼睛疾病嚴重性用改良方法(NOSPECS)將其分為輕度GO組和重度GO組。輕度GO患者CAS<4,NOSPECS<5;重度GO患者CAS≥4,NOSPECS≥5。輕度GO組18例,包括男10例,女8例;年齡29.2~38.5歲,中位年齡34.6歲;病程1.5~2.7年,平均(1.9±0.3)年;Ⅰ度突眼4例,Ⅱ度突眼9例,Ⅲ度突眼5例。重度GO組42例,包括男24例,女18例;年齡27.8~39.2歲,中位年齡35.7歲;病程1.8~2.9年,平均(2.0±1.4)年;Ⅰ度突眼9例,Ⅱ度突眼13例,Ⅲ度突眼20例。另選取同期于我院進行健康體檢的正常人40例為對照組,其中男25例,女15例;年齡28.4~45.1歲,中位年齡38.8歲。3組性別比、年齡比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入與排除標準
1.2.1 納入標準:①符合美國甲狀腺協會制定的診斷和分級標準;②常規檢查甲狀腺功能,包括游離甲狀腺激素(FT3、FT4)、促甲狀腺激素(TSH)、促甲狀腺激素受體抗體(TS-Ab)、甲狀腺過氧化物酶抗體(TpoAb);X線可見骨小梁減少、變細,骨皮質變薄;③排除其他原因引起的突眼;④近期未服用過免疫抑制藥物。
1.2.2 排除標準:①合并嚴重心、肝、肺、腎疾病;②甲狀腺功能異常;③炎癥、自身免疫性疾病;④顱內或球后占位性疾病;⑤意識障礙,依從性差者。
1.3 臨床檢查 常規眼科檢查,包括視力、眼壓、外眼、眼底、眼球運動、屈光度等。采用Hertel突眼計測量突眼度,若單(雙)眼>14mm,或雙眼相差在2mm以上判斷為眼球突出,重復測量3次,取均值。采用超聲、CT及MRI判斷眼外肌功能。
1.4 主要試劑及設備 放免試劑盒購自南京建成生物工程研究所,嚴格參照試劑盒說明書操作。全自動生化分析儀購自美國貝克曼公司。雙能BMD吸收儀購自美國GE公司。
1.5 檢測指標及方法
1.5.1 骨代謝指標:抽取清晨空腹靜脈血5ml,分離血清后置于-80℃冰箱備用。采用放免法測定骨代謝指標[骨鈣素(BGP)、骨堿性磷酸酶(BAP)、總Ⅰ型前膠原氨基端延長肽(PINP)、β-膠原特殊序列(β-Crosslaps)]。采用全自動生化分析儀測定血清鈣離子(Ca2+)。
1.5.2BMD:采用雙能BMD吸收儀測定第2~4腰椎(L2~4)、股骨頸、Ward三角和大轉子區骨密度(BMD)。以上測定部位的峰值BMD均值≤2.0個標準差即為骨質疏松。以上測定部位的峰值BMD均值<1.0~2.0個標準差即為骨量減少。

2 結果
2.1 3組骨代謝指標比較GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps較對照組明顯升高,且重度GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps較輕度GO組明顯升高,差異均有統計學意義(P<0.05)。見表1。

表1 3組骨代謝指標比較 ±s
注:與對照組比較,*P<0.05;與輕度GO組比較,#P<0.05
2.2 3組BMD比較GO組L2~4、股骨頸、Ward三角和大轉子區BMD較對照組明顯降低,且重度GO組L2~4、股骨頸、Ward三角和大轉子區BMD較輕度GO組明顯降低,差異均有統計學意義(P<0.05)。見表2。
表2 3組BMD比較

組別L2~4股骨頸Ward三角大轉子區重度GO組(n=42)0.71±0.12?#0.65±0.07?#0.61±0.05?#0.50±0.06?#輕度GO組(n=18)1.03±0.15?0.80±0.12?0.80±0.11?0.68±0.09?對照組(n=40)1.30±0.240.99±0.121.29±0.180.85±0.13
注:與對照組比較,*P<0.05;與輕度GO組比較,#P<0.05
2.3 3組骨代謝指標與BMD相關性分析 對照組血清Ca2+、BGP、BAP、PINP、β-Crosslaps與各部位BMD均無相關性(P>0.05)。GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps與各部位BMD均具有負相關性(P<0.05)。見表3、4。

表3 對照組骨代謝指標與BMD相關性

表4 GO組骨代謝指標與BMD相關性
2.4 3組骨量減少、骨質疏松發生率比較GO組骨量減少、骨質疏松發生率較對照組明顯升高,且重度GO組骨量減少、骨質疏松發生率較輕度GO組明顯升高,差異均有統計學意義(P<0.05)。見表5。
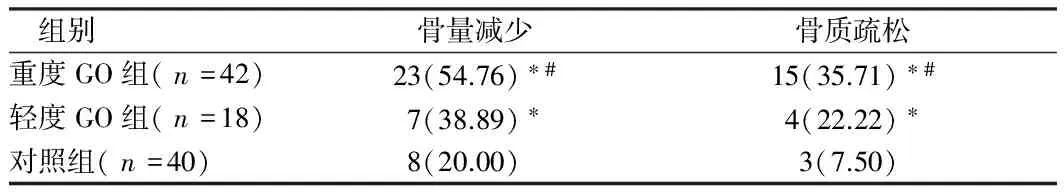
表5 3組骨量減少、骨質疏松發生率比較 例(%)
注:與對照組比較,*P<0.05;與輕度GO組比較,#P<0.05
3 討論
甲狀腺功能亢進(甲亢)是引起甲狀腺相關眼病(GO)的常見甲狀腺疾病,其中Graves病是甲亢的最常見病因,占全部甲亢的80%~85%[8]。臨床研究發現Graves病患者均伴發不同程度的GO,一般情況下GO與甲亢同時出現,但25%的患者發生在甲亢癥狀出現之前或之后[9]。GO的早期病理變化主要是球后淋巴細胞浸潤、氨基葡聚糖沉積及間隙水腫,晚期則發展為球后組織纖維化、脂肪浸潤,隨著病變進展逐漸累及角膜和視神經,導致患者視力下降甚至失明[10,11]。患者主要表現為眼球前突、眼瞼退縮、眼眶組織水腫、視神經病變及眼外肌運動障礙。
近年來,國內外學者對GO的發病原因及致病機制進行了廣泛而深入的探討,但其具體發病機制迄今尚未闡明,研究發現其與遺傳因素、環境因素、細胞因子、自身抗體等多種因素密切相關,其中自身免疫因素在其中發揮關鍵作用[12]。故針對GO目前尚無特異性療法,僅限于對癥治療和控制免疫炎性反應。其中抗甲狀腺藥物是治療Graves病的基礎療法,但單用此類藥物療效欠佳。糖皮質激素具有良好的免疫抑制作用,有資料顯示,糖皮質激素用于治療Graves病能夠明顯緩解患者臨床癥狀,有效率可達60%左右,但不良反應明顯,即通過直接影響成骨細胞和破骨細胞活性引起骨轉換增加,因而導致骨質丟失、骨量下降及骨質疏松[13]。然而,GO對骨代謝和BMD的影響目前研究尚少。
正常情況下,由成骨細胞和破骨細胞介導的骨重建過程維持于平衡狀態。在骨代謝過程中鈣離子(Ca2+)、骨鈣素(BGP)、骨堿性磷酸酶(BAP)、總Ⅰ型前膠原氨基端延長肽(PINP)、β-膠原特殊序列(β-Crosslaps)是骨代謝反應的可靠指標[14-16]。其中BGP、BAP、PINP是成骨細胞分泌的反映成骨細胞活性和骨質礦化的生化指標,而β-Crosslaps由破骨細胞分泌,能夠直接反映骨吸收程度,可做為篩選骨質疏松癥的敏感指標。本結果顯示,GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps較對照組明顯升高,且重度GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps較輕度GO組明顯升高,差異均有統計學意義(P<0.05),這表明GO患者骨吸收和骨形成加快,且骨吸收速度較骨形成速度明顯增加,進而導致骨代謝紊亂、骨量減低及骨質疏松。BMD測定是目前確診骨質疏松的“金標準”,具有準確性高、低輻射、誤差小、重復性好的優點。本研究結果顯示,GO組L2~4、股骨頸、Ward三角和大轉子區BMD較對照組明顯降低,且重度GO組L2~4、股骨頸、Ward三角和大轉子區BMD較輕度GO組明顯降低,差異有統計學意義(P<0.05),這表明GO患者確實存在BMD降低。且相關性分析顯示,GO組血清Ca2+、BGP、BAP、PINP、β-Crosslaps與各部位BMD均具有負相關性(P<0.05)。此外,本研究也證實GO組骨量減少、骨質疏松發生率較對照組明顯升高,且重度GO組骨量減少、骨質疏松發生率較輕度GO組明顯升高,差異有統計學意義(P<0.05)。
綜上所述,GO患者血清骨代謝指標明顯升高,BMD明顯降低,即呈高骨轉換狀態,最終導致骨量減少和骨質疏松。因此,臨床針對GO患者應積極監測其骨代謝指標和BMD,這對于評估骨質疏松風險、降低骨質疏松發生率并改善GO患者生活質量具有重要臨床意義。
1BahnRS.Graves’ophthalmopathy.NEnglJMed,2010,362:726-774.
2BartalenaL,BaldeschiL,DickinsonAJ,etal.ConsensusstatementoftheEuropeangrouponGraves’orbitopathy(EUGOGO)onmanagementofGraves’orbitopathy.Thyroid,2008,18:333-346.
3ZhuW,YeL,ShenL,etal.Aprospective,randomizedtrialofintravenousglucocorticoidstherapywithdifferentprotocolsforpatientswithgraves’ophthalmopathy.JClinEndocrinolMetab,2014,99:1999-2007.
4 王芳,陳貴芹.重度Graves眼病患者免疫調節分子表達及相關性.實用醫學雜志,2016,32:251-254.
5DikWA,VirakulS,vanSteenselL.CurrentperspectivesontheroleoforbitalfibroblastsinthepathogenesisofGraves'ophthalmopathy.ExpEyeRes,2016,142:83-91.
6EvsyutinaY,TrukhmanovA,IvashkinV,etal.Casereportofgraves’diseasemanifestingwithodynophagiaandheartburn.WorldJGastroenterol,2015,21:13582-13586.
7 樊琳琳,吳君麗,盧穎,等.激素沖擊治療聯合放療對中重度Graves眼病臨床療效分析.現代生物醫學進展,2016,16:4734-4736.
8 陸再英,鐘南山,謝毅,等主編.內科學.第7版.北京:人民衛生出版社,2008.1712.
9 劉福平.甲狀腺相關性眼病的病情評判與治療策略.中華臨床醫師雜志, 2010,4:32-34.

12 何筱瑩,李延兵.Graves’眼病的診斷和治療進展.國際外科學雜志,2012, 39:79.
13 羅維思,馮燕紅,李明星.Graves病對骨代謝相關指標及骨密度的影響.廣州醫科大學學報,2015,25:86-88.
14 羅巧彥,徐勇.骨代謝標志物的變異性和臨床應用的研究進展.天津醫藥,2015,43:221-224.
15 吳顯勁,梁棟偉,李秋麗,等.骨代謝生化指標測定在老年人骨質疏松癥中的應用.中國衛生檢驗雜志,2014,24:1604-1605.
16 陳瑋,徐將,陳超,等.中青年甲亢患者血清PINP、β-CTx與骨密度關系分析.安徽醫科大學學報,2014,49:804-807.
Study on the changes and significance of bone metabolic indexes and bone mineral density in patients with Graves ophthalmopathy
SUJunping*,ZHANGBo,MENGQinglan,etal.
*DepartmentofEndocrinology,People’sHospitalofCangzhouCity,Hebei,Cangzhou061000,China
Objective To investigate the changes and significance of bone metabolic indexes and bone mineral density in patients with Graves ophthalmopathy (GO).Methods A total of 60 patients with GO who were admitted and treated in our hospital from May 2014 to October 2016 were selected as GO group,who were redivided into mild GO group (n=18) and severe GO group (n=42),moreover,theother40healthysubjectswereservedascontrolgroup.Thebonemetabolicindexes(Ca2+),osteocalcin(BGP),bonealkaliinephsphatase(BAP),totalprocollagentype1N-terminalpropeptide(PINP),β-collagenspecialsequences(β-Crosslaps),bonemineraldensity(BMD)inlumbarvertebrae(L2~4),femoralneck,Ward’striangleandtrochantermajorweredetectedandcomparedamongthethreegroups.Results The serum levels of Ca2+,BGP,BAP,PINP and β-Crosslaps in GO group were significantly increased,as compared with those in control group,moreover,which in severe GO group were significantly higher than those in mild GO group (P<0.05).ThelevelsofBMDinlumbar2~4 (L2~4),femoralneck,Ward'striangleandtrochanterregioninGOgroupweresignificantlydecreased,ascomparedwiththoseincontrolgroup,moreover,whichinsevereGOgroupweresignificantlylowerthanthoseinmildGOgroup(P<0.05).ThecorrelationanalysisshowedthatCa2+,BGP,BAP,PINPandβ-CrosslapswerenegativelycorrelatedtoBMD(P<0.05).BesidestheincidenceratesofosteopeniaandosteoporosisinGOgroupweresignificantlyhigherthanthoseincontrolgroup,furthermore,whichinsevereGogroupweresignificantlyhigherthanthoseinmildGOgroup(P<0.05).Conclusion GO can result in high-turnover osteoporosis,thus, the active detection of bone metabolic indexes and BMD plays an important role in prevention, treatment and severity evaluation of osteoporosis.
Graves ophthalmopathy;bone metabolic indexes;bone mineral density; osteoporosis
10.3969/j.issn.1002-7386.2017.09.011
061000 河北省滄州市人民醫院內分泌科(蘇俊平、劉春燕、陳雪、陳云霞),心內科(孟慶蘭);河北省滄州市中心醫院甲狀腺外科(張博)
R
A
1002-7386(2017)09-1324-04
2016-11-19)

