脊柱內鏡兩種術式治療腰骶椎間盤突出癥的療效比較
孫海濱 ,邱玉金 ,李明澤 ,蓋 利 ,張恒維
(1.濰坊醫學院;2.濰坊醫學院附屬醫院 脊柱外科,山東濰坊 261000)
經皮脊柱內窺鏡下腰椎間盤摘除術(percutaneous endoscopic lumbar discectomy,PELD) 在臨床上已取得較大成就[1]。然而針對腰5/骶1間隙上很多技術有其局限性,尤其在高髂脊、小關節突增生、橫突肥大等條件下,穿刺困難。Ebrahei發現L5/S1 椎間隙非常大,平均為 31mm(12~40mm);并且這個椎間節段僅有骶神經通過,使得此段椎管的空間較其它空間更大。2012年白一冰教授在原有TESSYS技術基礎上增大穿刺的頭傾角,創立椎間孔鏡(broad easy immediate surgery,BEIS)具有更寬廣的適應證、手術野、拓展空間[2]。
1 臨床資料與方法
1.1 研究對象
入組標準:我科自2014年3月~2016年2月收治的因L5/S1椎間盤突出癥行“椎板間隙入路”及“BEIS入路”椎間盤突出髓核摘除術患者。分為“椎板間隙入路組”及“BEIS組”。
排除標準:①年齡 >65歲;②術前存在嚴重腰椎不穩;③術前手術節段存在MODIC改變或Pfirrmann分級≥6級;④術前鄰近節段Pfirrmann分級≥5級。
納入患者共98例,椎板間隙入路組36例,男21例、女 15例;年齡 14~56歲,平均 31±0.5歲;BEIS組62例,男40例、女22例;年齡18~62歲,平均35±0.5歲。2組年齡及性別無顯著差異。
1.2 手術方法
1.2.1 椎板間隙入路
患者取俯臥位,定位L5/S1椎間盤,透視下對腰部穿刺點進行體表金屬定位(畫線標記),通過影像學資料確定手術穿刺針的進針角度并標記穿刺點。C臂透視下定位L5/S1間隙,用2%利多卡因給予局部麻醉直至小關節突及其周圍組織,在C臂透視下將穿刺針尖置于棘突連線正中央,側位置于LS/S1椎間隙中后1/3處,給予美蘭:碘海醇1:4的混合液約2ml行椎間盤內髓核造影劑染色,依次置入工作套管,最后置入7.5mm套筒,透視見位置滿意后行鏡下操作。
1.2.2 BEIS入路
患者取側臥位。標記棘突中線,C臂透視定位L5/S1間隙,透視下對腰部穿側部位進行體表金屬定位(畫線標記),L5/S1向左旁開約12cm(視患者體型而定),標記穿刺點。穿刺點皮膚、深筋膜分別給予2%利多卡因3ml、9ml,麻醉成功后,術前再次核對患者信息無誤后,給予穿刺,經C臂透視下確認穿刺針位于下位椎體上關節突尖部與下位椎體后上角,確認穿刺針位置滿意后,給予關節突周圍2%利多卡因麻醉,將穿刺針緊靠上關節突前方進入椎間盤內,注入美蘭:碘海醇(1:4)的混合液約2ml給予椎間盤內髓核造影劑染色,置入導桿,順導桿旋入1~3級逐級套管,將上關節突前上部用三級套筒鉆逐級打磨,將椎間孔擴大,直至套管足以進入椎間孔,并將關節突骨面磨平,完成椎間孔成形術。繼而在C臂透視下將工作套管置入,透視正位工作管道尖端到達棘突連線,側位工作管道尖端到達椎體后緣連線,將工作管道置入并透視確認位置工作套管末端到達硬膜囊及神經根腹側,行鏡下操作。
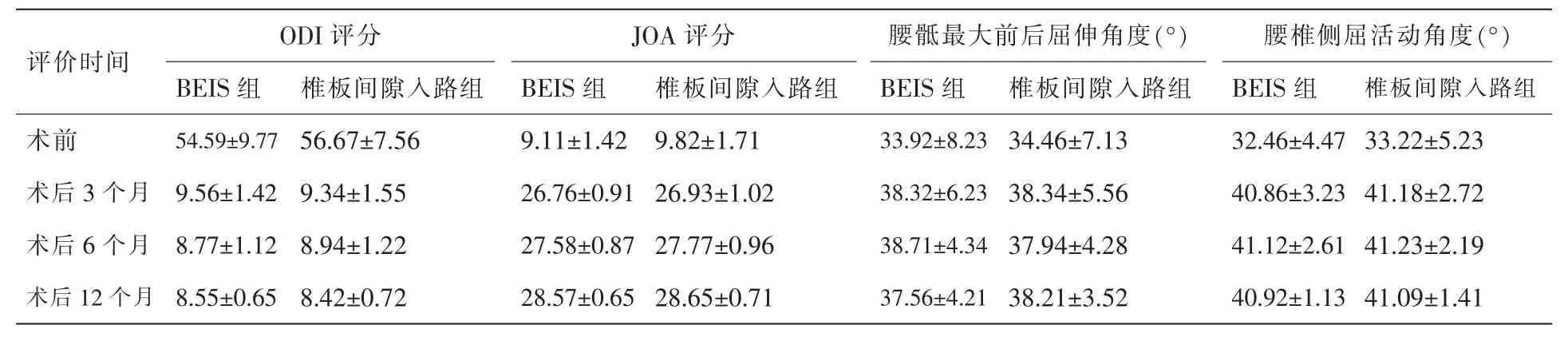
表1 2組OKI評分、JOA評分、腰骶最大前后屈伸角度、腰椎側屈活動角度結果比較
1.2.3 術后處理
2組患者術后返回病房,對癥藥物治療,密切關注患者雙下肢感覺及肌力變化情況,術后d2在腰圍保護下下地活動,無其他意外情況術后d3出院,出院后帶腰圍2個月。術后6周門診復查。
1.3 評價標準
患者術后隨訪12個月,觀測患者術后規定時間(oswestry disability index,ODI)評分及(japanese orthopaedic association scores,JOA)評分。同時監測患者術后3個月、6個月、12個月腰椎最大前后屈伸活動度及側屈活動度。
1.4 統計學方法
應用SPSS19.0軟件進行統計學處理。患者手術效果及術后腰椎活動比較采用t檢驗。
2 結果
患者術后規定時間脊柱ODI評分、JOA評分及腰椎最大前后屈伸及側屈角度見表1。可見患者術前及術后規定時間的ODI評分、JOA評分、患者腰椎過伸過屈角度及最大側屈角度,均無統計學差異(均P>0.05)。2組患者術后腰痛及下肢疼痛癥狀均較術前明顯緩解,術后改善率均>90%,術后腰椎活動度均能達到正常值。
3 討論
目前臨床上對于腰椎間盤突出癥首選保守治療,但仍有部分患者經嚴格保守治療效果欠佳,不得不行手術治療[3]。PELD與其它脊柱髓核摘除術治療效果無明顯差異,張西峰等[4,5]也證實了經椎板間隙入路技術及側后路椎間孔鏡技術治療椎間盤突出的手術效果。有學者表明,將來脊柱內鏡將有可能成為治療腰椎間盤突出癥的金標準[6]。
經皮椎間孔鏡“BEIS”技術的優勢有:隨時保持與患者交流,避免損傷神經根;創傷小;內鏡向尾側傾斜度更大,利于處理向尾側脫出游離的髓核[7],而后路椎板間隙入路則不受髂嵴及其它骨性結構的阻礙。后路 “椎板間隙入路”大部分僅僅需縱行切開黃韌帶,雖然部分患者需要切除少量的黃韌帶,但國內大部分學者已報道對于脊柱的穩定性及腰椎的活動性無明顯影響。
2組患者手術效果明顯,通過統計2種術式對腰椎活動度的影響,2組患者術后腰椎活動度較術前均增大,考慮患者術前因疼痛較著,以致腰椎的前屈后伸及側屈活動度降低,術后患者疼痛緩解,腰椎屈伸活動度恢復,但2組間數據比較無統計學差異。2組患者術后腰椎前屈、后伸及側屈活動度均能達到正常值,表明2種術式對腰椎活動度影響相近,產生這種結果的原因可能是脊柱內鏡工作通道小,對脊柱及周圍結構磨損小,人體自身完全能夠代償因手術對脊柱及周圍組織造成的損傷,所以對脊柱活動性影響微乎其微,也可能是因收集的樣本數量偏小,隨訪時間較短,對腰椎活動的遠期影響還待進一步監測。
對2種術式比較,側路椎間孔鏡BEIS技術適應證更加廣泛,術野擴展空間更大,適于腰椎間盤突出癥合并纖維環、髓核、黃韌帶鈣化等,可視下手術、標準規范流程操作[8];有明確的手術結束的標準[9]。而后路椎板間隙入路目前有文獻報道在內鏡下切開或咬除黃韌帶能有局部粘連或瘢痕組織形成[10],且適應證較窄,對于高位脫垂型、極外側型操作困難,黃韌帶及周圍組織粘連嚴重的患者風險明顯加大,對于先天性椎板間隙發育異常及因椎間盤退變后導致的椎間隙變窄患者則不能采用椎板間隙入路,同時椎板間隙入路對神經根及硬膜損傷可能較大,風險較側路椎間孔鏡要明顯升高。
[1]張西峰,張琳.脊柱內鏡技術的歷史、現狀與發展[J].中國疼痛醫學雜志,2015,21(2):81-85.
[2]李嵩鵬,白一冰,李義凱.側后路經皮脊柱內鏡治療腰椎間盤突出癥的應用進展[J].頸腰痛雜志,2014,35(3):217-220.
[3]徐寶山,馬信龍,夏群,等.椎間孔鏡TESSYS技術治療腰椎間盤突出癥效果分析[J].天津醫藥,2014,42(5):470-472.
[4]張立巖,張西峰.經椎板間孔入路間斷內窺鏡下治療L5、S1椎間盤突出癥療效分析[J].中國修復重建外科雜志,2011,25(10):1164-1167.
[5]張西峰,張琳.脊柱內鏡技術的歷史、現狀與發展[J].中國疼痛醫學雜志,2015,21(2):81-85.
[6]Gibson JN,Cowie JG,Iprenburg M.Transforaminal endoscopic spinal surgery:The future ‘gold standard’for discectomy?-A review[J].Surgeon,2012,10(5):290-296.
[7]聶鴻飛,曾建成,宋躍明,等.經皮椎板間入路與經皮椎間孔入路內窺鏡下椎間盤切除術治療L5/S1椎間盤突出癥的短期療效比較[J].中國脊柱脊髓雜志,2016,26(3):225-232.
[8]金曉峰,白一冰.椎間孔鏡下脫出游離型腰椎間盤突出摘除術 39 例報道[J].浙江創傷外科雜志,2014,6(27):66-67.
[9]管曉菲,范國鑫,吳信波,等.腰椎椎間孔狹窄癥的影像學診斷和治療進展[J].中國脊柱脊髓雜志,2015,25(6):549-552.
[10]Kim CH,Chung CK.Endoscopic interlaminar lumbar discectomy with splitting of the ligament flavum under visual control[J].Journal of Spinal Disorders& Techniques,2012,25(5):125-133.

