經縱裂入路顯微切除術治療鞍結節腦膜瘤效果觀察
王冠 黃衛民 彭才祖
廣東佛山市高明區人民醫院神經外科 佛山 528500
經縱裂入路顯微切除術治療鞍結節腦膜瘤效果觀察
王冠 黃衛民 彭才祖
廣東佛山市高明區人民醫院神經外科 佛山 528500
目的 觀察經縱裂入路顯微切除術治療鞍結節腦膜瘤的效果。方法 將2011-01—2015-12間佛山市高明區人民醫院收治的46例鞍結節腦膜瘤患者隨機分為2組,各23例。對照組采用額下入路顯微切除術,觀察組采用經縱裂入路顯微切除術。比較2組患者治療前后昏迷評分、有效率及并發癥發生率。結果 治療前2組GCS評分差異無統計學意義(P>0.05)。治療后觀察組GCS評分優于對照組,差異有統計學意義(P<0.05)。觀察組總有效率高于對照組,不良反應發生率低于對照組,差異有統計學意義(P<0.05)。結論 采用經縱裂入路顯微切除術治療鞍結節腦膜瘤,可有效改善GCS評分,提高總有效率,且不良反應發生率低。
經縱裂入路顯微切除術;鞍結節腦膜瘤;GCS評分
鞍結節腦膜瘤是發生于鞍結節或周邊3 cm范圍的腦膜瘤,占顱內腦膜瘤的5.3%~10.1%,對患者的生活質量及生命造成極大威脅[1]。由于其位置較深,且該部位解剖結構較為復雜,伴有大量重要的神經及血管,顯著增加了切除術難度[2]。因此,選取適當的手術入路方式對提高治療效果具有重要作用。為探討經縱裂入路顯微切除術治療鞍結節腦膜瘤的臨床效果,現對2011-01—2015-12間在我院接收不同手術治療的46例鞍結節腦膜瘤患者的臨床資料進行回顧性分析,報告如下。
1 資料與方法
1.1 一般資料 隨機將46例鞍結節腦膜瘤患者分為2組,各23例。觀察組:男10例,女13例;年齡41~61歲,平均51.05歲。病程13~20個月,平均16.11個月。對照組:男11例,女12例;年齡40~62歲,平均51.01歲。病程12~21個月,平均16.23個月。2組患者的年齡、性別、病程等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法
1.2.1 對照組 采用額下入路顯微切除術。取平臥位,在雙額發際內行冠狀切口。前翻皮瓣,降低骨窗前緣至顱前窩底處。確定并標記顱骨鉆孔位置,進行開放額竇操作,妥善進行封閉,防止發生鼻漏及感染等并發癥。
1.2.2 觀察組 采用經縱裂入路顯微切除術:(1)取仰臥位,做冠狀皮膚切口和發際內側單側額瓣。(2)抬高背部約20°,使其頭部基本呈水平狀態后打開顱腔,將顱底完全暴露。(3)對額竇及額骨骨瓣分別進行開放游離,將內部黏膜清除干凈。填塞適量軟組織,并使用生物蛋白膠封閉。(4)沿矢狀竇弧形將硬腦膜剪開,完全顯露上矢狀竇,緩慢釋放腦脊液。顯微鏡下銳性分離前縱裂,直至蝶骨平臺,分離過程中避免損傷蛛網膜層。(5)雙極電凝將腫瘤基底部位的血供完全阻斷,剖開胞膜后對腫瘤進行分塊切除,降低瘤內壓。于蛛網膜下對腫瘤及周邊組織進行銳性分離。(6)術后實施脫水及抗感染治療。
1.3 觀察指標及評定標準 運用格拉斯哥昏迷(GCS)評分標準[3]對2組患者治療前后昏迷情況進行評估。參照腫瘤切除分級標準評定有效率[4]:腫瘤明顯殘余為III級;腫瘤完全切除,電灼粘連硬膜為II級;腫瘤及粘連的硬膜和顱骨均被完全切除為I級。切除有效率=I級率+II級率。
2 結果
2.1 2組患者治療前后GCS評分比較 治療前2組GCS評分差異無統計學意義(P>0.05)。治療后觀察組GCS評分優于對照組,差異有統計學意義(P<0.05),見表1。

表1 2組患者治療前后GCS評分對比±s,分)
2.2 2組患者有效率對比 觀察組切除總有效率為95.65%,對照組為65.22%,2組差異有統計學意義(P<0.05),見表2。
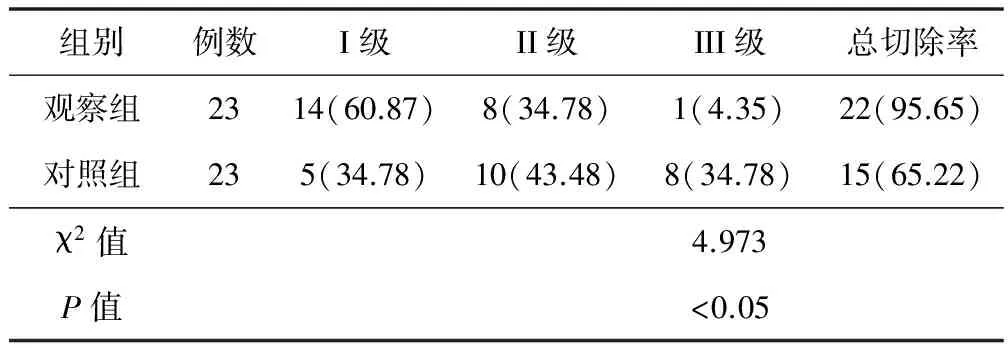
表2 2組患者切除有效率對比[例數(%)]
2.3 2組患者并發癥發生率對比 觀察組發生2例并發癥(8.70%),其中1例感染、1例腦組織損傷;對照組發生8例并發癥(34.80%),其中4例感染、2例腦組織損傷、2例上消化道出血。2組差異有統計學意義(χ2=4.600,P<0.05)。
3 討論
鞍結節腦膜瘤是一種發病率較高的良性腫瘤。由于發病部位上方有視神經交叉等重要結構,所以患者早期伴有視力下降[5]。鞍結節腦膜瘤接近于垂體,部分患者會發生垂體受壓的內分泌功能異常改變,如泌乳素分泌量增多、垂體功能降低等。經腦部MRI檢查可對鞍結節腦膜瘤的形態、結構、內部血流狀態及其與相鄰血管和神經的解剖關系進行仔細觀察,有助于制訂合理的手術方案[6]。
治療鞍結節腦膜瘤的常用方法為顯微手術,但臨床對于手術入路的選擇存在一定爭議。額下路方式切口較小,可最大程度保證額竇的完整性,并且術后視力改善效果良好。但有研究指出[7],額下入路顯微切除術無法對視交叉下方區域、視神經下方及內側面的腫瘤組織進行有效清除,極易形成手術死角。此外,額下入路顯微切除術容易對視交叉神經產生牽拉等作用,增加術后并發癥發生率。經縱裂入路顯微切除術是在傳統經前顱底入路方式基礎上改進的一種手術方式。該術式可避免對額葉牽拉,同時可將視交叉、視神經及鞍結節充分暴露,術野較為開闊[8]。經縱裂入路可在第一間隙和第四間隙同時操作,在不牽拉視交叉和前交通動脈復合體的前提下,便可將突入三腦室底部的腫瘤組織有效清除。本文治療前2組GCS評分無顯著差異。治療后觀察組GCS評分、總有效率及不良反應發生率等各項數據均顯著優于對照組,效果滿意。
[1] 翁胤侖,歐陽樂平,李方成,等.鞍結節腦膜瘤的顯微外科治療[J].中華顯微外科雜志,2013,36(5):436-439.
[2] 何澤元,康東,熊學華,等.經縱裂入路顯微切除術治療鞍結節腦膜瘤的臨床療效分析[J].中國腫瘤臨床與康復,2015,22(11):1 342-1 344.
[3] 張遙,蔣傳路.顯微外科手術治療鞍結節腦膜瘤的臨床觀察[J].哈爾濱醫科大學學報,2015,27(2):175-176.
[4] 李錦平,宋英倫,王嘉煒,等.鞍結節腦膜瘤顯微手術治療的探討[J].中國醫藥導刊,2015,32(7):680-681,683.
[5] 譚源福,肖紹文,張超元,等.經外側額下入路切除鞍結節腦膜瘤[J].中華神經外科雜志,2014,30(5):475-476.
[6] 李凱,李立新,黃保勝,等.鞍結節腦膜瘤32例顯微手術治療體會[J].江蘇醫藥,2015,31(16):1 910-1 913.
[7] 郭華,涂偉,祝新根,等.鞍結節腦膜瘤顯微外科治療[J].中國現代醫學雜志,2014,24(25):72-75.
[8] 張文波,黃進興,梁明禮,等.鞍結節腦膜瘤28例的顯微手術治療[J].中華顯微外科雜志,2015,38(3):306-308.
(收稿 2016-05-13)
R739.41
B
1077-8991(2017)03-0014-03

