顱腦外傷術后顱內感染的相關因素
盧少波,王穎健
(江蘇省常熟市中醫院(新區醫院)神經外科,江蘇常熟215500)
顱腦外傷術后顱內感染的相關因素
盧少波,王穎健
(江蘇省常熟市中醫院(新區醫院)神經外科,江蘇常熟215500)
目的評估顱腦外傷術后發生顱內感染現象的誘因。方法選擇因患有顱腦外傷而進入本院接受手術治療患者中發生顱內感染共31例,分析其相關臨床資料,并對其顱內感染風險進行評估。結果開放型創口(21例)、術前格拉斯哥昏迷評定分數(19例<8分)、腦室外引流(29例未接受)、創口腦脊液漏(21例未出現)以及手術時長(14例介于2 h-4 h)等均屬于顱內感染現象出現的單因素;對于具有統計學意義的單因素,作為變量,進行Logistic多因素分析,得知腦室外引流、GCS評分以及開放性顱腦損傷與顱內感染現象出現關系密切。接受對癥處理后,本組31例患者治愈22例,死亡9例。結論當顱腦外傷患者實施手術治療后,一旦出現腦脊液漏及有腦室外引流,或者手術操作時間過長,都可能會誘發顱內感染,所以需要加以個性防治,從而提升治療質量。
開顱血腫清除術;鉆孔血腫沖洗引流術;腦室外引流術;顱腦外傷;顱內感染
顱內感染是顱腦外傷術后比較常見的并發癥之一,不僅會導致患者住院時間延長,增加患者的經濟負擔,同時也對患者預后造成嚴重影響,甚至死亡。顱腦外傷術后發生顱內感染現象的誘因較多,為避免誘發顱內感染現象,本文選擇因顱腦外傷而在本院接受手術治療患者中發生顱內感染的31例患者展開研究工作,評估其危險因素后,再進行個性化預防,以期降低顱內感染事件發生幾率,提升患者治療質量。
1 資料與方法
1.1 臨床資料選擇2012年1月~2016年1月江蘇省常熟市中醫院(新區醫院)因顱腦外傷接受手術治療且發生顱內感染問題的31例患者。其中,男20例,女11例;年齡26~71歲,平均(50.2±5.5)歲。入選患者均符合顱腦外傷相關診斷標準,并經顱腦CT及MRI等檢查證實。
1.2 方法
1.2.1 治療方案
1.2.1.1 手術治療方案根據患者臨床指征,制定適合患者的手術展開治療,手術類型涉及(1)開顱血腫清除術+去骨瓣減壓術,本組有28例接受該術式;(2)開顱血腫清除術+腦室外引流術,本組有2例接受該術式;(3)鉆孔血腫沖洗引流術,本組有1例接受該術式。
用藥治療方案根據患者臨床指征,選擇適合患者的藥品展開治療,藥物類型涉及:(1)利奈唑胺(拜耳醫藥保健有限公司,國藥準字:J20050049)+美羅培南(海正輝瑞制藥有限公司,國藥準字:H20030331),本組有2例接受上述藥物;(2)鹽酸萬古霉素(浙江醫藥股份有限公司新昌制藥廠,國藥準字:H20033366),本組有6例接受上述藥物,其中有2例患者加用頭孢吡肟(哈藥集團制藥總廠,國藥準字:H20050383);(3)萬古霉素(浙江浙北藥業有限公司,國藥準字:H20023137),本組有23例接受上述藥物,其中,單用患者有9例;與磷霉素(東北制藥集團沈陽第一制藥有限公司,國藥準字:H20003694)聯用患者有2例;與美羅培南(海正輝瑞制藥有限公司,國藥準字:H20030331)聯用患者有7例;與頭孢吡肟(哈藥集團制藥總廠,國藥準字:H20050383)聯用患者有3例;與頭孢曲松(廣州白云山天心制藥股份有限公司,國藥準字:H44023314)聯用患者有1例;與頭孢他啶(山東羅欣藥業集團股份有限公司,國藥準字:H20056834)聯用患者有1例。
1.2.2 因素分析方法全方位收集、整理患者相關臨床信息,包括:(1)病例資料;(2)術前格拉斯哥昏迷評定分數;(3)窗口類型;(4)手術時長;(5)年齡等,并予以多因素logistic分析及單因素分析。
1.3 統計學方法本研究數據均用SPSS20.0統計軟件處理,計數資料用例數(n)表示,計數資料組間率(%)的比較采用c2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 顱內感染現象出現的單因素經用藥治療和調查評估得知,開放型創口、性別、術前格拉斯哥昏迷評定分數、年齡、腦室外引流、創口腦脊液漏以及手術時長等均屬于顱內感染現象出現的單因素。見表1。
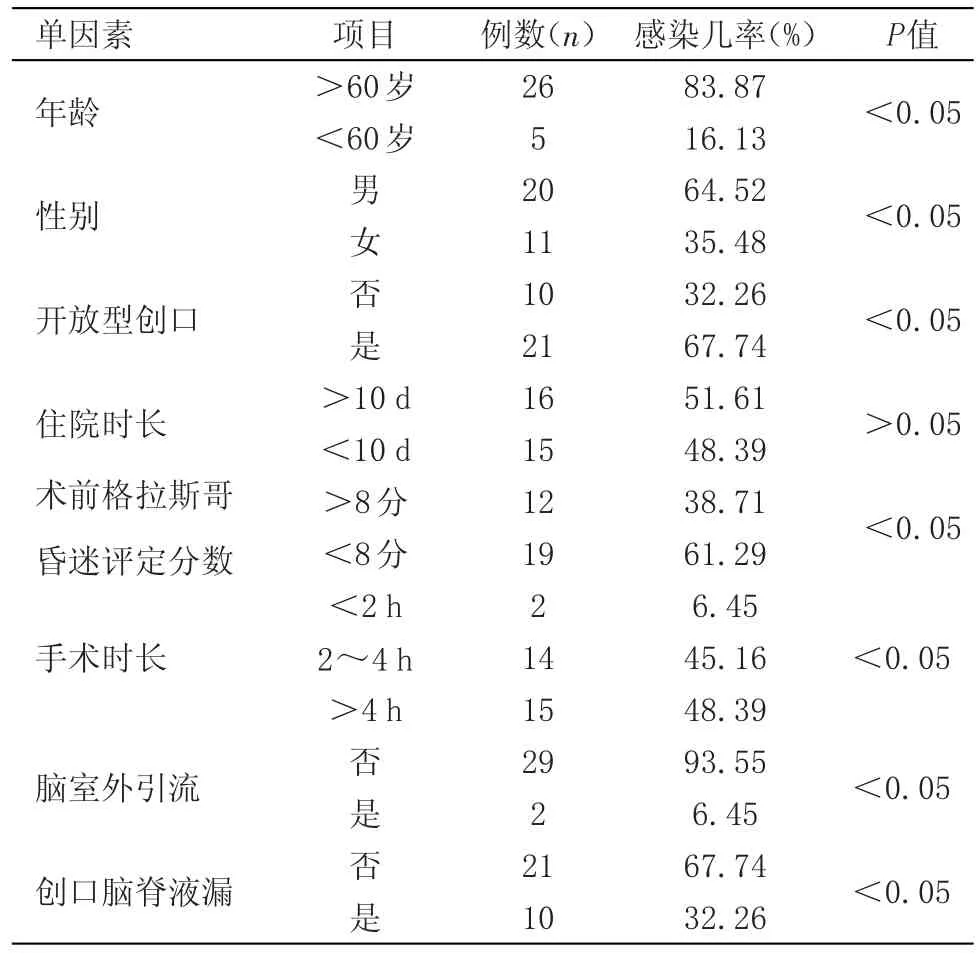
表1 顱內感染現象出現的單因素
2.2 顱內感染Logistic多因素分析對于具有統計學意義的單因素,作為變量,進行Logistic多因素分析,得知腦室外引流、GCS評分以及開放性顱腦損傷與顱內感染現象出現關系密切。見表2。
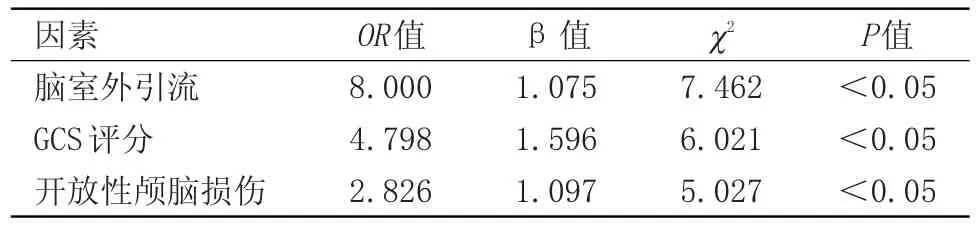
表2 顱內感染現象出現的危險性因素
3 討論
艾尼瓦爾·那斯肉拉等[1]實踐、觀察發現,顱腦外傷多因高能損傷、交通事故、高空墜落所致,顱腦外傷患者的死亡率較高,即使搶救成功,患者也多存在神經功能障礙,因此其預后較差,臨床較多需手術治療,常見術式涉及開顱血腫清除術+去骨瓣減壓術、開顱血腫清除術+腦室外引流術、鉆孔血腫沖洗引流術等,盡管上述手術方案均可挽救患者生命,但是在操作流程中,如果任何一個環節出現疏漏,都可能會誘發顱內感染現象,不僅影響患者手術質量,而且還影響其后期預后水平,所以要加以防范[2]。本研究通過手術、用藥治療和調查評估得知,開放型創口、術前格拉斯哥昏迷評定分數、腦室外引流、創口腦脊液漏以及手術時長等均屬于顱內感染現象出現的單因素;其中具有統計學意義的單因素作為變量,進行Logistic多因素分析,得知腦室外引流、GCS評分以及開放性顱腦損傷與顱內感染現象出現關系密切,具體情況如下。
(1)年齡。一般而言,如果患者年齡偏大,患病后,其免疫能力會急速降低,且容易并發其他慢性病癥,嚴重影響患者防御能力,所以高齡患者感染幾率明顯偏大。(2)術前格拉斯哥昏迷評定分數。若患者術前格拉斯哥昏迷評定分數低于8分,表明其病情十分嚴重,腦組織受損狀況更為突出,一旦并發開放型創口或者水腫現象,極易誘發顱內感染。(3)創口腦脊液漏。當發生腦脊液漏后,外界的病原菌會發生逆行現象,引起顱內感染現象[3]。(4)手術時長。若手術操作時間過長,腦組織長時間暴露于手術野,易誘發感染現象[4]。鑒于此,為提升手術操作質量、避免顱內感染現象發生,在顱腦外傷患者救治工作中,建議進行以下操作:第一,定期檢測手術室內空氣指標,并做好術前各項消毒工作[5]。與此同時,術前客觀評估手術患者健康指數,以其年齡為指標,查看其血壓指數以及血糖指數,避免患者血壓值、血糖值出現大幅波動現象;第二,手術醫師應不斷優化自身操作技術,通過縮短手術操作時長,避免術野長時間暴露,從而有效控制感染源[7-8]。第三,引流操作程序中,加強引流管監護,除了要遵循無菌原則外,還要縮短患者引流時長,有助于防范顱內感染[9-10]。
綜上所述,當顱腦外傷患者實施手術治療后,一旦出現腦脊液漏及有腦室外引流,或者手術操作時間過長,都可能會誘發顱內感染,所以需要加以個性防治,從而提升治療質量。
[1]艾尼瓦爾·那斯肉拉,羅琴.顱腦外傷所致昏迷患者下呼吸道感染危險因素分析及治療對策[J].臨床肺科雜志,2013,18 (11):1969-1970.
[2]程曉媚,陳偉娣,徐紅燕,等.顱腦外傷患者發生肺部醫院感染的危險因素與預防對策[J].中華醫院感染學雜志,2013,23 (8):1809-1811.
[3]陳飛宇,陳光烈,任浩君,等.顱腦外傷患者開顱術后顱內感染的相關因素與耐藥性分析[J].中華醫院感染學雜志,2016 (4):799-801.
[4]劉曉嫻,朱偉雄.顱腦外傷患者并發醫院肺部感染危險因素分析與護理對策[J].國際護理學雜志,2013,32(7):1407-1408.
[5]戴錕,孫曉陽.顱腦外傷患者有創顱內壓監測并發顱內感染的多因素分析[J].神經損傷與功能重建,2015(4):317-319.
[6]許靖,姚小紅,謝和賓,等.閉合性顱腦外傷患者圍術期輸血與術后院內感染的關系[J].中南大學學報(醫學版),2015,40 (7):797-801.
[7]謝賢生,劉勝初,張顯強.47例顱腦外傷術后顱內感染的相關危險因素分析[J].贛南醫學院學報,2013,33(6):848-850.
[8]雍成明,楊代明,宣家龍,等.顱腦術后顱內感染相關因素分析及防治措施[J].安徽醫藥,2015,19(9):1745-1747.
[9]關仲陽.去骨瓣減壓術治療顱腦外傷的臨床意義探討[J].當代醫學,2015,21(1):41-42.
[10]黃宜生,余力.顱腦外傷急性腦膨出產生原因與處理方法分析[J].當代醫學,2016,22(28):36-37.
10.3969/j.issn.1009-4393.2017.16.026

