急性腦梗死后抑郁與外周血T 淋巴細胞分化群的相關性研究
葛繼暉 張 明 馮樹濤 韓 冰
1)鄭州人民醫院神經內科2區 鄭州 450000 2)鄭州市第一人民醫院神經外科一病區 鄭州 450000
急性腦梗死后抑郁與外周血T 淋巴細胞分化群的相關性研究
葛繼暉1)張 明2)馮樹濤1)韓 冰2)
1)鄭州人民醫院神經內科2區 鄭州 450000 2)鄭州市第一人民醫院神經外科一病區 鄭州 450000
目的 探討急性腦梗死后外周血T淋巴細胞亞群的變化與急性腦梗死后抑郁發病的相關性。方法 隨機選擇急性腦梗死患者68例,根據漢密爾頓抑郁量表評分分為并發抑郁組36例(HAMD 評分≥7 分)和未并發抑郁組 32 例(HAMD 評分<7 分),比較2組相關神經系統評分(包括美國衛生研究院神經功能缺損評分、日常生活活動能力 Barthel 指數、簡易精神狀態量表評分)的差異。另隨機選取健康對照組25例,應用流式細胞儀技術分別檢測3組樣本外周血T淋巴細胞分化群(CD4+、CD8+、CD4+/CD8+)的變化。結果 (1)并發抑郁組與未并發抑郁組相關神經系統評分比較差異無統計學意義(P>0.05)。(2)急性腦梗死后并發抑郁組患者外周血清CD4+含量(39.96±6.89)%明顯減少,與未并發抑郁組(44.33±7.57)%及健康對照組(49.82±8.02)%比較,差異均有統計學意義(P<0.05);CD8+含量(28.34±9.11)%增加,與未并發抑郁組(23.94±6.11)%、健康對照組(21.55±4.98)%比較,差異均有統計學意義(P<0.05)。未并發抑郁組CD4+含量減少,與健康對照組比較差異有統計學意義(P<0.05);CD8+含量與健康對照組比較差異無統計學意義(P>0.05)。并發抑郁組、未并發抑郁組、健康對照組外周血清 CD4+/CD8+分別為(2.10±0.69)、(1.59±0.50),(2.52±0.64),組間對比差異有統計學意義(F=10.79,P<0.05)。結論 通過外周血T 淋巴細胞分化群的研究發現,急性腦梗死后存在一定程度的免疫失衡,并發抑郁癥患者失衡更明顯,主要表現在輔助性 T 淋巴細胞 CD4+降低更明顯,闡明了腦梗死后抑郁的相關發病機制,為治療提供了新的靶點。
急性腦梗死;抑郁癥;T 淋巴細胞亞群
腦梗死后,誘導的機體局部炎性反應包括多種免疫細胞的參與,其中T淋巴細胞水平的改變可在一定程度上反映機體免疫水平的變化[1],其與腦梗死后抑郁之間的關系尚不清楚。本研究探討腦梗死后抑郁的發病機制與T淋巴細胞亞群變化的相關性,現分析如下。
1 資料與方法
1.1 一般資料 選取2014-12-2016-02在鄭州人民醫院神經內科住院的急性腦梗死患者為研究對象,均完成相關檢查及相關內科治療。納入標準:(1)急性起病,病程均<24 h;(2)診斷符合中國急性缺血性卒中診斷指南2014臨床診斷標準;(3)經頭顱MRI檢查顯示急性梗死灶。采用美國衛生研究院神經功能缺損評分(NIHSS)評價患者神經系統功能缺損程度;采用日常生活活動能力(ADL)Barthel 指數評價患者日常活動能力;采用簡易精神狀態量表評分(MMSE)評價患者認知功能。于確診 10 d 后采用漢密爾頓抑郁量表(Hamilton depression scale,HAMD-17項)評價患者抑郁程度,其中評分≥7分者36例為并發抑郁組,<7分者32例為未并發抑郁組。
1.2 實驗方法 比較2組患者相關神經系統評分(包括美國衛生研究院神經功能缺損評分、日常生活活動能力 Barthel 指數、簡易精神狀態量表評分)的差異。另隨機選擇同時期在鄭州人民醫院體檢的健康人25例為健康對照組,應用流式細胞儀技術分別檢測 3組樣本外周血T淋巴細胞分化群(CD4+、CD8+、CD4+/CD8+)的變化。急性腦梗死患者確診后 10~14 d 清晨 7:00 空腹抽取肘靜脈血 2 mL,健康對照組清晨空腹抽取肘靜脈血 2 mL,EDTA 抗凝管保存,儲存在 4°冰箱中,48 h內檢測。

2 結果
2.1 急性腦梗死患者功能評分比較 并發抑郁組與未并發抑郁組NIHSS 評分、Barthel 評分、MMSE 評分比較差異無統計學意義(P>0.05)。見表1。同時 NIHSS 評分 5~8 分、Barthel 指數 75~90分、MMSE 評分 25~28分患者,既有一定程度的神經系統功能缺損,其神志狀態也滿足參與漢密爾頓抑郁量表(HAMD-17 項)的評定,在此前提下進行T淋巴細胞亞群的分析。
表1 急性腦梗死患者功能評分比較±s,分)
2.2 各組T淋巴細胞分化群比較 如圖1所示,并發抑郁組血清 CD4+T 淋巴細胞含量(綠色折線)水平低于健康對照組(藍色折線)和未并發抑郁組(紅色折線)(P<0.05),而健康對照組(藍色折線)與未并發抑郁組(紅色折線)CD4+T 淋巴細胞水平比較差異無統計學意義(P>0.05)。

圖1 3組間 CD4+淋巴細胞統計比較
如圖2所示,不同組間CD8+T淋巴細胞所占比例,并發抑郁組血清CD8+T淋巴細胞含量(綠色折線)高于健康對照組(藍色折線)(P<0.05);余兩兩比較差異無統計學意義(P>0.05)。
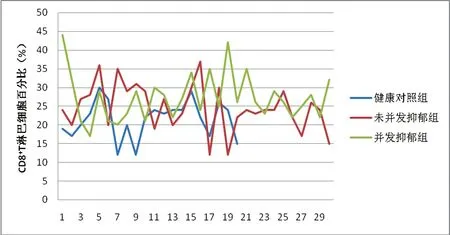
圖2 3組間 CD8+淋巴細胞統計比較
如圖3所示,不同組間 CD4+/CD8+T 淋巴細胞比值,健康對照組(藍色折線)、未并發抑郁組(紅色折線)、并發抑郁組(并發抑郁組)組間CD4+/CD8+值對比差異有統計學意義(F=10.79,P<0.05),并發抑郁組(綠色折線)和未并發抑郁組(紅色折線)CD4+/CD8+值均低于健康對照組(藍色折線)(P<0.05),且并發抑郁組(綠色折線)低于未并發抑郁組(紅色折線)(P<0.05)。

圖3 3組間 CD4+ /CD8+淋巴細胞統計
2.3 各組外周血T淋巴細胞分化群結果 并發抑郁組血清CD4+T淋巴細胞相對計數,均低于健康對照組、未并發抑郁組(P<0.05);并發抑郁組血清CD8+含量為,高于未并發抑郁組及健康對照組(P<0.05);健康對照組、未并發抑郁組、抑郁組血清CD4+/CD8+對比差異有統計學意義(F=10.79,P<0.05)。見表2。
表2 各組外周血T 淋巴細胞分化群對比±s,%)
3 討論
急性腦梗死患者常遺留神經功能缺損,造成殘疾,嚴重影響生活質量,給家庭和社會帶來沉重負擔。由身體疾患引起的心理落差導致情感障礙,易引起抑郁情緒的產生,這也是外源性反應性學說的觀點[2]。
急性腦梗死后出現腦組織損傷,導致部分功能障礙,除運動、感覺、語音等功能障礙外,還可損傷具有神經內分泌功能的組織,從而導致以中樞神經遞質為基礎的內分泌系統紊亂,這是目前關于抑郁癥發病機制如神經解剖學說及神經遞質學說的理論基礎[3]。下丘腦、垂體在結構和功能上聯系密切,被稱為下丘腦-垂體功能單位,包括下丘腦-腺垂體系統和下丘腦-神經垂體系統兩部分。下丘腦的部分神經元兼有神經元和內分泌細胞的功能,其分泌的信息物質可直接進入血液,將來自中樞神經系統的神經活動電信號轉變為激素分泌化學信號,參與內分泌系統的功能活動,這些區域的缺血性損傷直接導致下丘腦分泌系統的功能紊亂。另外,雙側大腦半球通過復雜的聯絡纖維和連合纖維與下丘腦緊密聯系,出現缺血性損傷也可間接導致下丘腦分泌系統的功能紊亂。現代免疫學觀點認為,T 淋巴細胞在介導細胞免疫、調節機體免疫功能方面起重要作用,T 淋巴細胞的功能狀態與許多疾病的臨床表現、轉歸密切相關[4]。研究發現,腦卒中患者外周血中的 CD4+T 淋巴細胞比例較健康對照組偏低[5],與本研究結果相一致。出現這種現象,目前考慮是由于腦梗死發生后,直接導致了腦組織的損傷,通過氧自由基的釋放、再灌注損傷等機制進一步導致了如海馬神經元上的糖皮質激素受體數目下降,干擾了下丘腦-垂體-腎上腺軸的正常生理功能,負反饋調節機制受損,使糖皮質激素釋放相對增多,導致一定程度的免疫抑制。
腦梗死后抑郁的具體發病機制目前尚不完全明確,神經遞質如5-羥色胺(5-hydroxytryptamine,5-HT)的失衡及下丘腦-垂體-腎上腺軸的功能損害這種觀點被大多數人接受,這些損傷會影響自主神經與下丘腦-腦垂體-腎上腺軸結構和功能上的連結,從而導致神經內分泌系統變化,進而改變神經、精神活動[6]。腦梗死后的抑郁情緒也可能通過某種機制反作用于神經-內分泌系統,加劇神經內分泌紊亂及免疫失衡。而生理狀態下,糖皮質激素在下丘腦及垂體的控制下,脈沖式進行釋放,表現為日周期波動。抑郁癥患者主要表現為心境低落、思維遲緩、意志活動減退、認知功能損害以及睡眠障礙、食欲減退等軀體癥狀[7]。這些癥狀改變了患者日常生活節奏和規律,繼而在一定程度上改變了神經內分泌系統的分泌規律,免疫失衡導致神經內分泌紊亂,神經內分泌紊亂又導致免疫失衡,二者相輔相成。本研究中的急性腦梗死患者,均為大腦半球的缺血性病變,并發抑郁組與未并發抑郁組中神經系統相關評分對比無明顯差異(P>0.05)。并發抑郁組 CD4+T 淋巴細胞相對計數較未并發抑郁組降低,CD8+T 淋巴細胞增加,CD4+/CD8+值變化差異均有統計學意義(P<0.05)。由此可見,急性腦梗死作為一種獨立因子可以導致患者的免疫系統的失衡,而急性腦梗死后抑郁患者CD4+T 淋巴細胞明顯減少,CD8+T 淋巴細胞增加,CD4+/CD8+值降低,明顯免疫失衡,是引起一系列神經內分泌的紊亂的原因之一,導致患者抑郁的機制之一。
綜上所述,腦梗死后會出現一定程度的免疫失衡,并發抑郁的患者這種免疫失衡更加明顯。腦梗死患者外周血中的CD4+、CD8+、CD4+/CD8+的變化,是引起一系列神經內分泌的紊亂的原因之一,導致腦梗死患者抑郁的機制之一,為尋找新的治療靶點提供了思路。
[1] Magnus T,Wiendl H,Kleinschnitz C.Immune mechanisms of stroke[J].Curr Opin Neurol,2012,25(3):334-340.
[2] 陳國棟,儲照虎.急性腦卒中患者抑郁發生情況及相關因素研究[J].蚌埠醫學院學報,2015,40(1):43-46.
[3] 聶本剛,喻明,李小剛,等.腦卒中后抑郁的下丘腦-垂體-腎上腺素軸功能改變和血漿單胺遞質的變化研究[J].臨床薈萃,2007,22(9):646-648.
[4] Haeusler KG,Schmidt WU,Fohring F,et al.Cellular immunodepression preceding infectious complications after acute ischemic stroke in humans[J].Cerebrovasc Dis,2008,25(1-2):50-58.
[5] Yan J,Read SJ,Henderson RD,et al.Frequency and function of regulatory T cells after ischaemic stroke in humans[J].J Neuroimmunol,2012,243(1-2):89-94.
[6] Kohen R,Cain KC,Buzaitis A,et al.Response to psychosocial treatment in poststroke depression is associated with serotonin transporter polymorphisms[J].Stroke,2011,42(7):2 068-2 070.
[7] Kim JM,Stewart R,Kang HJ,et al.A prospective study of statin use and poststroke depression[J].J Clin Psychopharmacol,2014,34(1):72-79.
(收稿2017-01-06)
R743.33
A
1673-5110(2017)10-0046-04

