關節鏡下Bankart修復術治療復發性肩關節前向不穩的療效分析
黨鵬,尼加提·阿不力米提,李綱,劉陽,孫學斌,張克遠
(新疆醫科大學第一附屬醫院 骨病運動損傷外科,新疆 烏魯木齊 830054)
關節鏡下Bankart修復術治療復發性肩關節前向不穩的療效分析
黨鵬,尼加提·阿不力米提,李綱,劉陽,孫學斌,張克遠
(新疆醫科大學第一附屬醫院 骨病運動損傷外科,新疆 烏魯木齊 830054)
目的 評價關節鏡下Bankart損傷修復術治療復發性肩關節前向不穩的臨床療效。方法 選取2010年2月-2015年2月因肩關節脫位在該院接受手術治療的患者共63例,其中53例獲得隨訪,男28例,女25例;年齡16~51歲,平均27.9歲。回顧性分析其臨床資料,觀察并總結其療效。采用美國加州洛杉磯大學肩關節評分系統(UCLA)、美國肩肘關節外科協會評分系統(ASES)、肩關節Constant-Murley評分、前屈上舉角度、外展外旋角度以及X線征象對術后效果進行評價。各組計量數據采用獨立樣本t檢驗進行統計學分析。結果 術后的ASES肩關節修正評分(97.0±6.8)分,與術前比較差異具有統計學意義(P <0.05);術后UCLA評分(29.6±2.5)分,與術前比較差異具有統計學意義(P <0.05)。術后肩關節Constant-Murley評分(99.1±2.4)分,前屈上舉平均(168.7±2.7)°,外展外旋平均為(72.6±8.7)°,與術前比較差異均無統計學意義(P >0.05)。結論 Bankart修復手術前后肩關節評分具有顯著差異,癥狀改善顯著,優良率高,說明對于肩盂骨缺損較輕或無、關節囊及周圍韌帶組織質量較好的復發性肩關節前脫位患者,關節鏡下Bankart修復術具有很好的療效。為進一步降低復發率,術前應對Bankart修復術后復發不穩的危險因素進行充分評估。
肩關節脫位;Bankart;關節鏡
Bankart損傷是肩關節復發性前向不穩定最常見的病理改變,其在肩關節前脫位中的發生率約為53.0%~100.0%。關節鏡下使用縫合錨釘將盂唇和關節囊組織復位固定至肩胛盂緣,并恢復肩關節前向穩定性是手術治療肩關節復發性脫位的主要方式[1-7]。本研究對本科室收治的有隨訪資料的53例肩關節復發性前脫位患者進行回顧性分析,以評估關節鏡下Bankart修復術對肩關節復發性前向不穩定的治療效果。
1 資料和方法
1.1 一般資料
2010年2 月-2015年2月共63例患者因肩關節前脫位在本院接受手術治療,按以下標準對患者進行篩選。入選標準:①患者入院前有肩關節前脫位致關節活動受限的病史;②術前常規行肩關節X線、CT三維重建及磁共振成像(magnetic resonance imaging,MRI)檢查,評估患肩骨缺損程度、關節囊及韌帶受損情況;③患者術后隨訪時間1年以上。排除標準:①關節盂缺損大于25.0%,肱骨頭后上方的溝槽狀骨性缺損(Hill-Sachs缺損)大于20.0%或伴有明顯關節絞索;②盂肱關節肱骨止點撕脫骨折,肱骨近段或大結節骨折;③合并類風濕關節炎或關節畸形;④肩關節手術失敗翻修的患者。
共53例有隨訪資料的患者納入本研究。其中,男28例,女25例;運動員6人,非運動員47人;年齡16~51歲,平均27.9歲;左肩29例,右肩24例;平均脫位次數6次(3~17次),術前病程平均72.3個月(3~394個月)。術后平均隨訪時間1年以上,隨訪時采用門診或者電話隨訪。
1.2 評價指標
術前對患者進行詳細的肩關節檢查,常規肩關節X線片、CT三維重建(圖1)及MRI評估患肩情況。術前術后采用美國加州洛杉磯大學肩關節評分系統(University of California,Los Angeles,UCLA)、美國肩與肘關節外科協會評分系統(American Shoulder and Elbows urgeons Surgeons,ASES)對肩關節評分,以及對術后肩關節活動度進行評價。
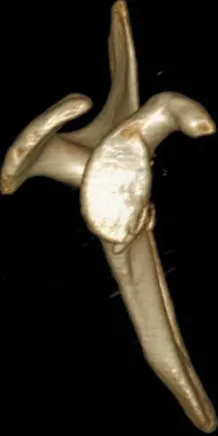
圖1 CT三維重建下所示Fig.1 Image of 3 d CT reconstuction
1.3 手術方 法
患者全身麻醉,取后傾10°健側臥位,肩關節外展60°, 患肢使用牽引架持續牽引,重量約3~6 kg。采用灌注泵系統進行關節灌注,維持60~75 mmHg的灌注壓力,術中對患者進行控制性降壓,使收縮壓控制在90~100 mmHg,平均動脈壓保持在60 mmHg以上。先取肩關節后入路,后方置入關節鏡,監視下建立肩關節前方入路和前上外側入路,分別置入工作通道,對盂肱關節內的結構進行初步診斷,了解Bankart損傷的類型(圖2A),并探明是否存在Hill-Sachs損傷、肩關節上盂唇前后部(superior labrumanterior and posterior,SLAP)、Kim損傷、盂肱下韌帶撕脫骨折及肩袖損傷等,存在以上損傷時需在關節鏡下做相應處理。關節鏡下清理滑膜組織,用鏟刀充分松解前下關節囊盂唇損傷處粘連(圖2B),松解后的盂唇及關節囊邊緣新鮮化處理,評估置釘部位并定位標記。根據盂唇撕裂的情況,必要時做穿肩胛下肌的5點鐘入路或后外側入路。置入4 mm金屬工作通道作為錨釘入路,常規在5點半、4點及3點半至2點位(右肩)的關節盂邊緣處由下至上置入4枚縫合錨釘(圖2C)。用縫合鉤將縫線引入關節囊,向盂緣上側拉緊,打結固定(圖2D)。在完成關節鏡Bankart修復后,再次評估肩關節前方的穩定性。
1.4 術后處理與功能鍛煉
患者術后戴頸肩支具6~8周,術后2周開始做支具保護下的被動活動,嚴格避免外展外旋位活動。根據患者疼痛的耐受程度逐步增大被動活動度。術后6周后開始外展外旋活動,術后12周可去支具,并恢復正常的關節活動度。告知患者6個月~ 1年后恢復接觸性體育活動。
1.5 統計學方法
應用SPSS 17.0統計學軟件進行數據分析。對兩組計量數據進行正態性分析,若服從正態分布采用均數±標準差(±s)表示,方差齊時采用t檢驗,方差不齊時采用修正t檢驗。以P <0.05為差異有統計學意義。
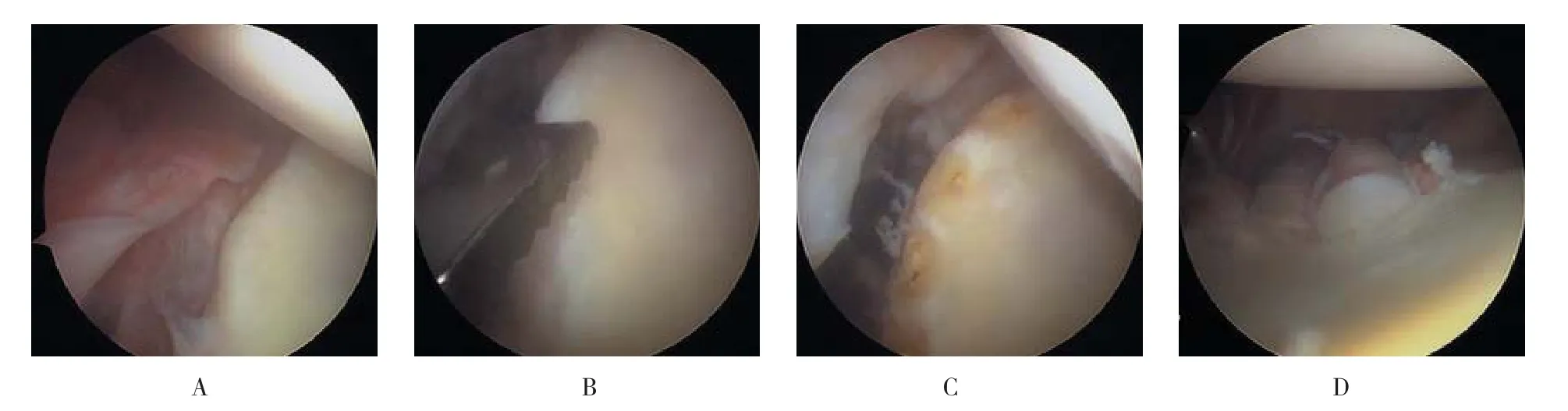
圖2 關節鏡下所示Fig.2 Images of arthroscope
2 結果
2.1 鏡下病理改變
關節鏡下病理診斷結果:Bankart損傷53例(占100.0%),其中有6例為骨性Bankart損傷;關節松弛11例(20.8%);SLAP損傷9例(17.0%);Hill-sachs損傷17例(32.1%);肩袖撕裂3例(5.7%)。
2.2 術后療效評分
根據患者術后的肩關節功能評分、關節活動度及X線征象對術后效果進行評價。本組患者平均隨訪15.3個月(12~29個月),隨訪期間出現再次脫位2例,脫位復發率為3.8%,恐懼試驗陽性2例(3.8%)。術后UCLA評分(29.6±2.5)分,ASES評分(97.0±6.8)分,與術前UCLA評分(22.4±3.4)分及術前ASES評分(85.1±5.7)分比較差異具有統計學意義(P <0.05)。術后肩關節Constant-Murley評分(99.1±2.4)分,前屈上舉平均(168.7±2.7)°,外展外旋平均為(72.6±8.7)°,與術前比較差異均無統計學意義(P >0.05)。見附表。術后肩關節X線片示錨釘位置良好,見圖3。
附表 術前術后的肩關節功能評分和關節活動度對比(分,±s)Attached table Contrast of function score and range of motion at shoulder joint in pre and post operation (score,±s)
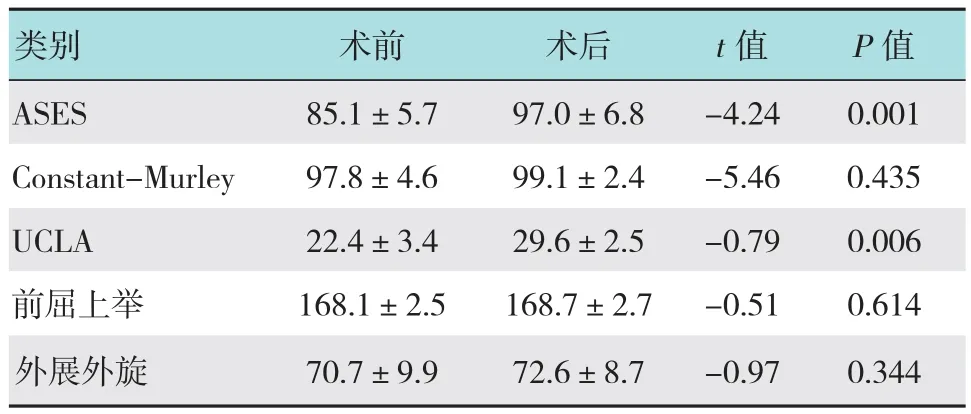
附表 術前術后的肩關節功能評分和關節活動度對比(分,±s)Attached table Contrast of function score and range of motion at shoulder joint in pre and post operation (score,±s)
類別 術前 術后 t值 P值ASES 85.1±5.7 97.0±6.8 -4.24 0.001 Constant-Murley 97.8±4.6 99.1±2.4 -5.46 0.435 UCLA 22.4±3.4 29.6±2.5 -0.79 0.006前屈上舉 168.1±2.5 168.7±2.7 -0.51 0.614外展外旋 70.7±9.9 72.6±8.7 -0.97 0.344
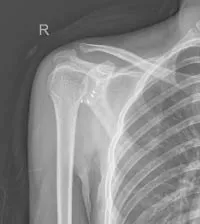
圖3 X線片所示Fig.3 Image of X-ray
3 討論
肩關節是人體關節中活動范圍最大的關節,同時也是發生脫位概率最高的關節,在人群中的發生率約2.0%,在運動員中發生率7.0%,多集中于過頭動作較多的項目,如棒球、排球、摔跤及游泳等,軍事訓練中此類損傷也較為常見[8]。根據肱骨頭脫位的方向可分為肩關節前脫位和后脫位,肩關節前脫位最為常見。由外傷引起的前方不穩定經常會導致典型的前下盂唇關節囊復合體和關節盂分離,即Bankart損傷。Bankart損傷破壞了前部盂肱關節在外展外旋位時的靜態穩定性,引起肩關節病理性松弛[9]。老年患者發生肩關節前方脫位時,病理改變往往是肩袖損傷合并Bankart損傷,與青年患者損傷機制不同[10]。BURKHEAD等[11]報告了復發性脫位行保守治療的療效,優良率僅為9.0%,HOVELIUS等[12]的一項延續10年的回顧性研究發現,復發性肩關節前脫位行保守治療的患者中,78.0%的患者在隨訪5年內均發生了再次脫位。目前,手術方式修復Bankart損傷治療復發性肩關節前脫位已被廣泛接受。
Bankart修復術的原理是通過上拉緊縮松弛的關節囊,重獲關節囊及盂唇的高度及緊張度,恢復盂唇-關節囊-韌帶復合體的完整性來重建肩關節前方的穩定結構。完整的盂唇可以增加50.0%的肩盂深度,如果切除盂唇,可使肩關節抵抗肱骨頭脫位的能力降低20.0%[13]。關節盂緣的缺失可顯著改變關節盂傾角,致使關節盂與肩胛-肱骨之間肌力方向的關系異常并改變關節盂凹的內在穩定性。通過關節鏡手術修復Bankart損傷一方面可使盂唇關節囊韌帶復合體的完整性得以恢復,減少肩關節過度平移;另一方面,關節脫位時關節囊韌帶復合體損傷不僅對關節的機械穩定性造成破壞,對本體感受器的靈敏度亦造成影響,而手術重建盂唇的高度可恢復本體感受器的靈敏度,改善患者主觀感受。
本研究共53例患者,患者術后肩關節評分(ASES、UCLA)與術前比較差異有統計學意義,僅2例出現術后再次脫位的情況,復發脫位的原因可能與該患者特殊工作性質及過早的肩關節力量訓練有關。隨訪病例中2例殘存恐懼試驗陽性,考慮與術中盂唇-關節囊-韌帶復合體復位不完全及不當的功能鍛煉有關。近年文獻報道術后復發率為4.0%~17.0%,復發的危險因素包括:患者年齡小(≤20歲)、高水平競技運動、縫合錨定的數量過少以及關節松弛和肩盂的骨性缺損等[14-15]。CARREIRA等[3]的研究中,10.0%的患者在Bankart修復術后肩關節再次出現脫位的情況,他們認為年齡是關節鏡手術修復Bankart術后最能預測復發風險的因素,年輕患者因活動強度較高,術后易再次外傷導致肩關節脫位。關節囊松弛在肩關節前向不穩的患者中較為常見, 尤其是慢性脫位或者復發性脫位的患者,若存在明顯擺動跨越征,并且行Bankart修復術后無明顯改善,可考慮將前側關節囊稍加緊縮(錨釘緊縮,打折法或盂唇松解后縫合)。GARTSMAN等[16]對47例患者應用縫合錨釘固定修復Bankart損傷,并運用關節囊熱緊縮技術糾正軟組織張力,94.0%的患者獲得滿意的治療效果,85.0%的患者恢復受傷前的運動水平。而RAYNOR等[17]的研究表明,關節囊熱緊縮技術可有效恢復韌帶的長度和緊張度,但軟骨溶解及神經損傷等并發癥使手術失敗率達到60.0%以上,韌帶承載強度的明顯下降可導致生理負荷下關節囊的再次拉伸,造成難以恢復的災難性后果。因此,該技術已逐漸被錨釘緊縮技術及打褶法所替代。除此以外,縫合錨釘的置入數量也會影響手術效果,錨釘數目過少,關節囊盂唇復合體難以得到可靠的固定,其與盂緣無法獲得更大的接觸面積,不利于愈合。
盂肱關節骨缺損導致肩盂凹面深度和關節接觸面積減少,使盂肱關節凹陷壓縮機制減弱,是Bankart術后復發不穩的一項重要高危因素。ITOI等[18]通過尸體研究認為,肩盂骨缺損寬度超過21.0%會引起明顯的肩關節不穩;YAMAMOTO等[19]認為盂唇骨質缺損4 mm與正常關節盂力學穩定性無差異,但大小為6 mm(約20.0%的關節盂直徑)的骨質缺損相比正常關節盂,穩定性明顯下降。當伴有嚴重的倒梨形Bankart骨缺損,或骨缺損累及肩胛盂最寬處20.0%的關節面,需關節鏡下或切開行Latarjet手術,另一觀點做自體髂骨或異體骨植骨,修復缺損的肩胛盂關節面。肩關節前脫位時肱骨頭后上方與肩胛盂前下方撞擊導致肱骨頭后上方缺損(Hill-Sachs損傷),易造成盂肱關節運動時接觸軌跡及嚙合異常。當肱骨頭軟骨缺損較大(>20.0%)時需進行Remplissage手術,將岡下肌腱縫合填充于肱骨頭缺損部位并固定。YAMAMOTO等[20]認為,當手臂上升到最大外旋位時,肱骨頭和關節盂的接觸點由肱骨頭后關節面的中下部轉到外上部,在關節盂和肱骨 頭之間產生的接觸區域成為“盂軌跡(glenoid track)”。正常肩關節的盂軌跡寬度為肩胛盂寬度的84.0%,若Hill-Sachs損傷的內側緣延伸 至盂軌跡內側緣的時候,則有發生嚙合性損傷及脫位的危險。DI GIACOMO等[21]在YAMAMOTO等[20]研究的基礎上進一步將Hill-Sachs損傷分為“在軌(on-track)”和“脫軌(off-track)”,若Hill-Sachs損傷的內側緣未及盂軌跡內側緣,盂軌跡區域為肩關節提供骨性支撐,此類損傷為“在軌”Hill-Sachs損傷,反之為“脫軌”Hill-Sachs損傷。筆者認為,結合盂軌跡與Hill-Sachs損傷的位置關系評價肱骨頭骨缺損,較單純根據缺損面積的方法更具價值。此外,盂肱下韌帶復合體的肱骨止點撕脫(humeral avulsion of inferior glenohumeral ligament,HAGL)是盂肱關節骨缺損的一種特殊類型,是指肩關節盂肱下韌帶肱骨頭止點處的撕裂損傷,發生率為9.0%~39.0%[22],可與Bankart損傷同時存在,形成盂肱下韌帶前束的雙極損傷,手術時若只處理一側,同樣會造成術后復發性不穩。因此,對于合并盂肱關節骨缺損的患者,術前通過CT三維重建對肩盂及肱骨頭骨缺損的部位及比例進行評估尤為重要。
綜上所述,本研究對Bankart修復手術前后肩關節進行評分,術后改善顯著,優良率高,說明對于肩盂骨缺損較輕或無、關節囊及周圍韌帶組織質量較好的復發性肩關節前脫位患者,關節鏡下Bankart修復術治療具有很好的療效。為進一步降低復發率,術前應對Bankart修復術后復發不穩的危險因素進行充分評估。
[1] SCHEIBEL M, TSYNMAN A, MAGOSCH P, et al. Postoperative subscapularis muscle insuffi ciency after primary and revision open shoulder stabilization[J]. Am J Sports Med, 2006, 34(10): 1586-1593.
[2] LENTERS T R, FRANTA A K, WOLF F M, et al. Arthroscopic compared with open repairs for recurrent anterior shoulder instability. A systematic review and meta-analysis of the literature[J]. J Bone Joint Surg Am, 2007, 89(2): 244-254.
[3] CARREIRA D S, MAZZOCCA A D, ORYHON J, et al. A prospective outcome evaluation of arthroscopic Bankart repairs:minimum 2-year follow-up[J]. Am J Sports Med, 2006, 34(5): 771-777.
[4] CHO N S, HWANG J C, RHEE Y G. Arthroscopic stabilization in anterior shoulder instability: collision athletes versus noncollision athletes[J]. Arthroscopy, 2006, 22(9): 947-953.
[5] FABBRICIANI C, MILANO G, DEMONTIS A, et al. Arthroscopic versus open treatment of Bankart lesion of the shoulder: a prospective randomized study[J]. Arthroscopy, 2004, 20(5): 456-462.
[6] KIM S H, HA K I, CHO Y B, et al. Arth roscopic anterior stabilization of the shoulder: two to six-year follow-up[J]. J Bone Joint Surg Am, 2003, 85-A(8): 1511-1518.
[ 7] MAZZOCCA A D, BROWN F M Jr, CARREIRA D S, et al.Arthroscopic anterior shoulder stabilization of collision and contact athletes[J]. Am J Sports Med, 2005, 33(1): 52-60.
[8] 敖英芳. 關節鏡外科學[M]. 北京: 北京大學醫學出版社, 2012:372.
[8] AO Y F. Arthroscopy[M]. Beijing: Peking University Medical Press, 2012: 372. Chinese
[9] ABBOUD J A, SOSLOWSKY L J. Interplay of the static and dynamic restraints i n glenohumeralinstability[J]. Clin Orthop Relat Res, 2002, 400: 48-57.
[10] ARAGHI A, PRASARN M, ST CLAIR S, et al. Recurrent anterior glenohumeral instability with onset after forty years of age[J].Bull Hosp Jt Dis, 2005, 62(3-4): 99-101.
[11] BURKHEAD W Z, ROCKWOOD C A Jr. Treatment of instability of the shoulder with an exercise program[J]. J Bone Joint Surg Am, 1992, 74(6): 890-896.
[12] HOVELIUS L, ERIKSSON K, FREDIN H, et al. Recurrences after initial dislocation of the shoulder. Results of a prospective study of treatment[J]. J Bone Joint Surg Am, 1983, 65(3): 343-349.
[13] SLABAUGH M A, FRIEL N A, WANG V M, et al. Restoring the labral height for treatment of Bankart lesions:a comparison of suture anchor constructs[J]. Arthroscopy, 2010, 26(5): 587-591.
[14] BOILEAU P, VILLALBA M, HéRY J Y, et al. Risk factors for recurrence of shoulder instability after arthroscopic Bankart repair[J]. J Bone Joint Surg Am, 2006, 88(8): 1755-1763.
[15] CVETANOVICH G L, MCCORMICK F, ERICKSON B J, et al. The posterolateral portal: optimizing anchor placement and labral repair at the inferior glenoid[J]. Arthrosc Tech, 2013, 2(3):e201-e204.
[16] GARTSMAN G M, RODDEY T S, HAMMERMAN S M.Arthroscopic treatment of multidirectional glenohumeral instability: 2-to 5-year follow-up[J]. Arthroscopy, 2001, 17(3):236-243.
[17] RAYNOR M B, HORAN M P, GREENSPOON J A. Outcomes after arthroscopic pancapsular capsulorrhaphy with suture anchors for the treatment of multidirectional glenohumeral instability in athletes[J]. Am J Sports Med, 2016, 44(12): 3188-3197.
[18] ITOI E, LEE S B, AMRAMI K K, et al. Quantitative assessment of classic anteroinferior bony Bankart lesions by radiography and computed tomography[J]. Am J Sports Med, 2003, 31(1): 112-118.
[19] YAMAMOTO N, ITOI E, ABE H, et al. Effect of an anterior glenoid defect on anterior shoulder stability a cadaveric study[J].Am J Sports Med, 2009, 37(5): 949-954.
[20] YAMAMOTO N, ITOI E. Osseous Defects Seen in Patients with Anterior Shoulder Instability[J]. Clin Orthop Surg, 2015, 7(4):425-429.
[21] DI GIACOMO G, ITOI E, BURKHART S S. Evolving concept of bipolar bone loss and the Hill-Sachs lesion: from “engaging/nonengaging” lesion to “on-track/off-track” lesion[J]. Arthroscopy,2014, 30(1): 90-98.
[22] 安佰京, 邢更彥. 關節鏡下Pushlock免打結技術治療復發性肩關節不穩臨床療效分析[J]. 中國醫學前沿雜志: 電子版,2016, 8(3): 21-24.
[22] AN B J, XING G Y. Pushlock free knotting technique in arthroscopy in the treatment of recurrent shoulder instability clinical effectiveness analysis[J]. Chinese Journal of the Frontiers of Medical Science: Electronic Edition, 2016, 8(3): 21-24.Chinese
(彭薇 編輯)
Bankart repair under arthroscope in treatment of recurrent anterior shoulder joint instability
Peng Dang, Ni-jiati Abulimiti, Gang Li, Yang Liu, Xue-bin Sun, Ke-yuan Zhang
(Department of Bone Disease and Sports Injury, the First Affi liated Hospital, Xinjiang Medical University,Urumqi, Xinjiang 830054, China)
Objective To assess the effectiveness of Bankart repair under arthroscope in treatment of recurrent anterior shoulder joint instability. Methods From February 2010 to February 2015, 63 patients with recurrent anterior shoulder dislocation under arthroscipic Bankart repair, and 53 patients (28 male, 25 female) were available for follow-up. The mean age at the time of surgery was 27.9 years (range, 16 ~ 51). All of the 63 patients underwent surgical treatments, and the effectiveness was evaluated with University of California at Los Angeles (UCLA),American Shoulder and Elbow Surgeon scores (ASES), Constant-Murley scores, forward elevation, abduction and external rotation and X-ray. Results The ASES scores, UCLA scores were (97.0 ± 6.8), (29.6 ± 2.5) respectively,improved significantly higher after the surgery (P < 0.05). No significant change was found regarding Constant-Murley scores (99.1 ± 2.4), forward elevation (168.7 ± 2.7)°, abduction and external rotation (72.6 ± 8.7)° compared with the pre-operation. Conclusions Signifi cant difference between pre-operation and post-operation suggests that Arthroscopic Bankart repair is a good option for the treatment of recurrent anterior shoulder dislocation without largeglenoid bone loss and poor quality Ligament and joint capsule. Risk factors of recurrence should be evaluated before the surgery to reduce the recurrence rate of dislocation.
shoulder joint dislocation; Bankart; arthroscopy
R684.7
A
2016-10-16
張克遠,E-mail:zhangkey2002@163.com;Tel:13999860861
10.3969/j.issn.1007-1989.2017.06.009
1007-1989(2017)06-0040-05

