結腸息肉電切術后并發缺血性腸病1例
談濤,李蜀豫
(湖北省第三人民醫院 消化內科,湖北 武漢 430415)
病例報告
結腸息肉電切術后并發缺血性腸病1例
談濤,李蜀豫
(湖北省第三人民醫院 消化內科,湖北 武漢 430415)
結腸息肉;電切;缺血性腸病
出血和穿孔是結腸息肉電切術的最常見并發癥,而并發缺血性腸病(ischemic colitis,IC)的則較為少見,如若誤診對患者的治療和預后產生嚴重影響。本文回顧1例結腸息肉電切術后并發IC的診治過程并結合文獻進行分析討論。
1 臨床資料
患者 女,81歲,主因“間斷腹痛、腹脹半個月,便血1 d”就診于本院。患者半個月前無明顯誘因出現腹痛、腹脹,以右下腹為主,疼痛不向腰背部放射,與進食無明顯相關性,無腹瀉、便血等相關伴隨癥狀,自服抑酸、護胃等藥物,癥狀稍有緩解。入院前1 d無明顯誘因解紅色血便2次,總量約50 ml,遂住院治療。既往有高血壓、冠心病等病史,曾行子宮肌瘤切除術。入院查體:神志清楚,痛苦面容,心肺未見明顯異常,腹平軟,右下腹壓痛,無腹肌緊張及反跳痛,腸鳴音正常,移動性濁音陰性。入科后完善相關檢查,血常規:白細胞13.30×109/L、中性粒細胞比率78.7%、血小板123.00×109/L、血紅蛋白112 g/L;糞便潛血(++);肝腎功、電解質和凝血功能等指標均未見明顯異常;腹部CT:肝臟體積縮小,左右葉比例失調,裂隙增寬,考慮肝硬化可能;心電圖、胸片等未見明顯異常。結腸鏡檢查提示結腸多發息肉(升結腸4枚、乙狀結腸3枚),結腸黏膜光滑,血管紋理清晰,未見充血、水腫、糜爛及潰瘍等病變。入院后第5天給予患者結腸多發息肉內鏡下黏膜切除術,術中共切除0.7~1.2 cm息肉7枚,創面用氬氣、金屬鈦夾等處理,操作時間約40 min。結腸息肉切除術后見圖1,術后病理提示管狀絨毛狀腺瘤。術后給予抗感染(左氧氟沙星+奧硝唑)、止血(云南白藥)、調節腸道菌群(培菲康)及補液等治療,術后8 h左右患者突發腹痛、便血,共3次,每次50~100 ml不等,急查血常規:白細胞18.35×109/L、中性粒細胞比率89.7%、血小板156.00×109/L、血紅蛋白97 g/L;糞便潛血(++++);術后12 h急診腸鏡檢查提示:手術部位創面未見出血,而升結腸黏膜充血、水腫,潰瘍形成,病變部位與正常黏膜有較清晰的分界線,考慮IC(圖2)。隨即行腸系膜CTA檢查提示(圖3):腹主動脈、腹腔干、腸系膜上、下動脈、雙側髂總、髂內及髂外動脈多發硬化伴狹窄,右半結腸及左半結腸腸壁增厚,腹腔及盆腔積液,考慮腸系膜動脈缺血性病變可能。此后給予患者改善微循環、抗感染、促進腸黏膜修復及補液等治療,患者腹痛、便血癥狀逐漸好轉,1周后腹痛、便血癥狀消失,大便轉黃后出院。1個月后復查結腸鏡未見明顯異常(圖4)。

圖1 結腸息肉切除術后Fig.1 After resection of colonic polyps

圖2 IC后急診腸鏡所示Fig.2 Emergency colonoscopy imaging after IC
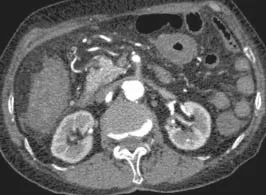
圖3 腸系膜CTA所示Fig.3 Mesenteric CTA imaging

圖4 1個月后復查腸鏡所示Fig.4 Colonoscopy after 1 month
2 討論
IC是由于閉塞性或非閉塞性動脈供血不足或靜脈回流受阻所致的結腸缺血性損傷[1],臨床主要表現為腹痛、便血和腹瀉,嚴重者可出現腸梗阻、穿孔、壞死、腹膜炎和感染性休克等。其臨床表現差異很大,疾病早期或輕癥患者臨床表現和體征無特異性,導致診斷困難,國內文獻薈萃分析其誤診率高達63.40%[2];而小部分病例尤其是急性腸系膜動脈閉塞形成的患者,如不能早期發現及時給予有效的治療,可很快發展為腸壁壞疽、腹膜炎、廣泛的中毒性巨結腸甚至出現多器官功能衰竭,其病死率高達93.00%[3]。因此,對于有腹痛、便血等癥狀的患者,及時結腸鏡或腸系膜CTA檢查對于提高IC的檢出率,減少病死率具有重要意義。
IC常見的致病因素包括全身循環動力異常、腸系膜血管病變、心血管疾病及全身性或局部疾病引起腸黏膜血流灌注減少。隨著內鏡技術的發展和內鏡檢查的逐漸普及,多種內鏡診治技術在臨床中應用越來越廣泛,而內鏡診治后并發的IC也越來越引起人們的重視。結腸息肉電凝電切術是最常見的結腸息肉內鏡切除方法,其常見的并發癥包括出血和穿孔等[4-5]。有研究報道[5],出血的發生率可能高達13.00%~18.00%,穿孔的發生率亦達到0.02%~2.14%,而并發IC的發生率低于0.10%,但仍缺乏大樣本量、多中心的研究資料。
本例患者結腸息肉切除術后并發IC,分析原因可能和患者高血壓、冠心病等基礎疾病有關,但內鏡操作及圍手術期的管理也可能是其誘發因素[6-8]。經分析后總結如下:①腸道準備過程中腸液丟失過多,血容量不足導致腸壁缺血。該患者使用高滲溶液進行腸道準備,患者丟失大量腸液后并未進行相當程度的補充,導致血容量不足;術中見腸管干燥也證實了患者可能因腸液丟失過多而導致腸壁缺血;②操作不規范導致腸壁缺血。術中反復多次進退鏡身,容易因鏡身壓迫腸管導致腸壁缺血;同時為了暴露視野而過度充氣,致使腸腔管徑增大,增加腸壁肌肉的張力,腸壁的外來壓迫加大,使得腸壁血液供應缺少,容易導致腸缺血;③患者過度緊張導致腸道痙攣,腸壁血管收縮,使得腸壁缺血;同時由于手術時間過長,增加了腸道痙攣發生,易引起腸黏膜損傷,引起腸壁缺血缺氧。本例患者操作時間約40 min,增加了腸壁缺血的風險;④戊二醛消毒腸鏡可能是誘發因素之一。有報道[6],使用戊二醛作為腸鏡消毒劑時,由于清洗不徹底,殘留的戊二醛直接接觸腸黏膜,可損傷大腸隱窩上皮細胞,最終引起組織壞死,引起IC的出現。
本例中有兩個問題值得深思:①患者因腹痛、便血入院,符合IC的臨床表現,但第一次腸鏡檢查提示結腸黏膜正常,并沒有IC的鏡下表現,其腹痛、便血的原因是什么?是否存在隱匿性IC?筆者查閱了相關文獻未見相關報道;②患者入院后腹部CT檢查并未見腹腔積液,出現IC后腹部CTA檢查可見明確的腹腔及盆腔積液,由此推想腹腔及盆腔積液的出現可能與并發IC有關。分析原因可能與IC患者的腸壁血循環障礙、淤血水腫和漿膜面液體外滲等有關,具體發生機制還有待進一步研究。
IC作為結腸鏡診治過程中少見并發癥,往往容易被誤診或漏診,從而危及患者生命[2]。在結腸鏡診治過程中做好圍手術期的管理、規范操作流程、減少操作時間等可能對降低IC的發生率有一定幫助。尤其對于合并心腦血管疾病的老年患者,結腸鏡診治術后一旦出現腹痛、便血等癥狀時,要及時考慮到是否并發了IC,及時的結腸鏡和腸系膜CTA檢查可顯著提高IC的診斷率[9]。
[1] LEE S O, KIM S H, JUNG S H, et al. Colonoscopy-induced ischemic colitis in patientswithout risk factors[J]. World J Gastroenterol, 2014, 20(13): 3698-3702.
[2] 孫丹莉, 張振玉, 張予蜀, 等. 近10年我國主要文獻缺血性腸病誤診薈萃[J]. 臨床誤診誤治, 2009, 22(6): 68-70.
[2] SUN D L, ZHANG Z Y, ZHANG Y S, et al. Over the past 10 years,China’s major literature misdiagnosis meta of ischemic colitis[J].Clinical Misdiagnosis & Mistherapy, 2009, 22(6): 68-70. Chinese
[3] 范建高, 沈峰. 提高缺血性腸病的臨床認識[J].胃腸病學和肝病學雜志, 2011, 20(6): 491-494.
[3] FAN J G, SHEN F. To strengthen the clinical recognition of ischemic bowel diseases[J]. Chin J Gastroenterol Hepatol, 2011,20(6): 491-494. Chinese
[4] 張凌云, 姜永梅, 紀風芝, 等. 大腸息肉結腸鏡下高頻電切除術后處理措施對術后并發癥的影響[J]. 世界華人消化雜志, 2016,24(13): 2087-2092.
[4] ZHANG L Y, JIANG Y M, JI F Z, et al. Effect of high-frequency electroresection under colonoscopic for colorectal polyps on postoperative complications[J]. World Chinese Journal of Digestology, 2016, 24(13): 2087-2092. Chinese
[5] LOHSIRIWAT V. Colonoscopic perforation: incidence,risk factors,management and outcome[J]. World J Gastroenterol, 2010, 16(4):425-430.
[6] 王鴻, 張俠. 結腸鏡檢查后并發缺血性腸病2例報道[J]. 胃腸病學和肝病學雜志, 2015, 24(12): 1443-1444.
[6] WANG H, ZHANG X. Ischemic bowel disease induced by colonoscopy: 2 cases report[J]. Chin J Gastroenterol Hepatol,2015, 24(12): 1443-1444. Chinese
[7] 舒磊, 王華喬, 吳玉芳, 等. 內鏡下結腸息肉治療術后并發缺血性腸病16例臨床分析[J]. 現代醫學, 2014, 42(2): 192-193.
[7] SHU L, WANG H Q, WU Y F, et al. Clinical analysis of endoscopic colonic polyps in the treatment of 16 patients with ischemic bowel disease after operation[J]. Modern Medical Journal, 2014, 42(2):192-193. Chinese
[8] 周杰. 缺血性腸病30例臨床特點分析[J]. 中國實用內科雜志,2015, 35(s1): 69-70.
[8] ZHOU J. Clinical characteristics of ischemic bowel disease: 30 cases[J]. Chinese Journal of Practical Internal Medicine, 2015,35(s1): 69-70. Chinese
[9] 袁媛, 于靜, 蘭玲, 等. 缺血性結腸炎的危險因素及腸鏡表現37例[J]. 世界華人消化雜志, 2015, 23(17): 2830-2833.
[9] YUAN Y, YU J, LAN L, et al. Risk factors and endoscopic manifestations of ischemic colitis[J]. World Chinese Journal of Digestology, 2015, 23(17): 2830-2833. Chinese
(彭薇 編輯)
R656.9
D
2016-10-21
李蜀豫,E-mail:lsyzsyy@163.com;Tel:18963989603
10.3969/j.issn.1007-1989.2017.06.023
1007-1989(2017)06-0108-03

