腓骨小頭前路治療脛骨后外側平臺塌陷骨折療效觀察
何勇 張鈺山 裘曙文 童學華
腓骨小頭前路治療脛骨后外側平臺塌陷骨折療效觀察
何勇 張鈺山 裘曙文 童學華
脛骨平臺后外側骨折;腓骨小頭前路;骨折固定術
脛骨平臺骨折是常見的關節內骨折,一般由間接暴力所致,傷后常導致關節面塌陷和劈裂,并發癥多[1-2],往往需要手術治療。脛骨平臺后外側骨折,常由膝關節屈曲時遭受外翻縱向暴力造成,表現為脛骨平臺后外側部的塌陷。因部位深,有腓骨小頭阻擋,應用常規的前外側入路很難對骨折進行顯露復位及固定。臨床常用的方法有后外側入路、腓骨近端截骨入路及關節鏡下復位術等,但存在諸多缺點[3]。我科采用腓骨小頭前路治療脛骨后外側平臺塌陷骨折,對比后外側入路,療效較滿意,報道如下。
1 臨床資料
1.1 一般資料2010年8月—2015年6月我院骨科收住脛骨后外側平臺骨折患者58例,采用隨機對照的方法分為治療組29例,男16例,女13例;年齡21~51歲,平均(34.1±7.1)歲;平均病程(13.2±2.1)天;致傷原因:車禍傷15例,墜落傷9例,扭傷5例;伴外側半月板損傷4例,前交叉韌帶損傷3例,內側副韌帶損傷6例;根據Schatzker分型[4]屬于Ⅱ型6例,Ⅲ型23例。對照組29例,男16例,女13例;年齡22~52歲,平均(33.5±7.3)歲;平均病程(12.8±2.7)天;致傷原因:車禍傷17例,墜落傷7例,扭傷5例;伴外側半月板損傷5例,前交叉韌帶損傷2例,內側副韌帶損傷5例;Schatzker分型Ⅱ型5例,Ⅲ型24例。SchatzkerⅡ型表現為外髁后側塌陷伴后外側緣劈裂;Ⅲ型表現為脛骨平臺后外側單純塌陷,未累及周圍皮質骨。兩組患者一般資料差異無統計學意義(P>0.05)。
1.2 納入及排除標準納入標準:(1)閉合性骨折。(2)無重要神經血管損傷患者。(3)不伴有其他部位平臺骨折。(4)骨折在CT上顯示脛骨外側平臺后1/3關節面的塌陷,形成“深坑”狀典型表現,一般為壓縮塌陷骨折,塌陷>2mm。排除標準:(1)開放性骨折。(2)壓縮塌陷骨折,塌陷>10mm。(3)既往腦梗死或腦溢血等神經系統疾病。(4)術前肝腎功能嚴重不全。(5)重度糖尿病。(6)嚴重冠心病史,心律失常。(7)伴有同側患肢其它部位骨折。
2 方法
2.1 手術方法兩組患者均由同一組醫師完成手術,治療組采用腓骨小頭前入路,對照組采用后外側入路。內固定均為橈骨遠端掌側鎖定板,同類型內固定材料。兩組患者均采用腰麻或全麻,使用止血帶,仰臥位或健側臥位。首先借助關節鏡輔助處理半月板及韌帶損傷;然后術中切開關節囊直視下復位骨折。術前如無明顯半月板韌帶損傷或不具備關節鏡條件的可直接切開關節囊直視下復位。伴有內側副韌帶Ⅲ度損傷或半月板損傷者一期關節鏡下處理,前交叉韌帶損傷者二期處理。
治療組:腓骨前方入路切口起于脛骨結節略后外方,方向斜向后上,越過腓骨小頭上方,近端可向股二頭肌腱前方延伸,遠端無需延伸,顯露脛骨后外側平臺,切開關節囊。據術前CT定位,距關節面下約1~2cm左右(視骨折塌陷程度定),外側皮質開窗,骨鑿直視下撬撥復位,缺損處植骨,克氏針關節面下臨時固定,透視位置滿意,預彎的橈骨遠端斜T鎖定鋼板固定。
對照組:后外側入路切口在膝關節后外側“S”型切口,淺筋膜下分離顯露,向內側牽開腓腸外側皮神經;在股二頭肌內下側緣找到腓總神經,外側牽開分離保護,暴露腓腸肌外側頭,內側牽開,顯露下方的比目魚肌,向內牽開。在腘肌表面找到膝下外側動脈并結扎,在腘肌下緣找到脛前動脈,避免過度牽拉血管,牽開腘肌,即可顯露脛骨平臺后外側髁部,切開后關節囊。顯露脛骨后外側平臺。撬撥復位,缺損處植骨,預彎橈骨遠端掌側鎖定板支撐固定。
2.2 術后處理術后抬高患肢,使用抗菌藥物2~3天,早期抗凝,石膏托或支具保護3~4周。保護期間肢體等長收縮,拆除石膏托后視損傷嚴重程度及固定牢度開始逐步非負重膝關節主動屈伸活動,3個月后開始負重功能鍛煉。
2.3 觀察指標觀察兩組患者手術時間、術中出血、切口長度,及術后1年Rasmussen[5]功能評分,包括患者自評及臨床醫生客觀檢查,即疼痛(6分)、行走能力(6分)、膝伸直缺失度(6分)、膝關節活動度(6分)及膝關節穩定性(6分),總分為30分。≥27分為優,20~26分為良,10~19分為可,6~9分為差。分別在術后第6、12個月時對患者進行膝關節X線片和重建CT檢查,測量脛股角(TFA)、脛骨平臺角(TPA)和外側后傾斜角(PA),取平均值。
2.4 統計學方法應用SPSS19.0軟件進行統計分析,計量資料進行獨立樣本t或t'檢驗;P<0.05表示差異有統計學意義。
3 結果
兩組患者均獲得隨訪,隨訪時間12個月。治療組術后無一例患者發生手術區皮膚壞死、感染或內固定松動,未發生神經血管損傷。對照組術后出現足背麻木感及肌力輕度下降2例,經處理4個月后好轉;膝后部深部血腫1例,再次手術探查止血。治療組圍手術期一般情況即手術時間、術中出血、切口長度均優于對照組(P<0.05),兩組Rasmussen功能評分比較差異無統計學意義(P>0.05),見表1;治療組術后影像學改善也優于對照組,見表2。典型病例手術前后影像學見圖1(封二)。
表1 兩組脛骨平臺骨折患者圍手術期一般情況比較()
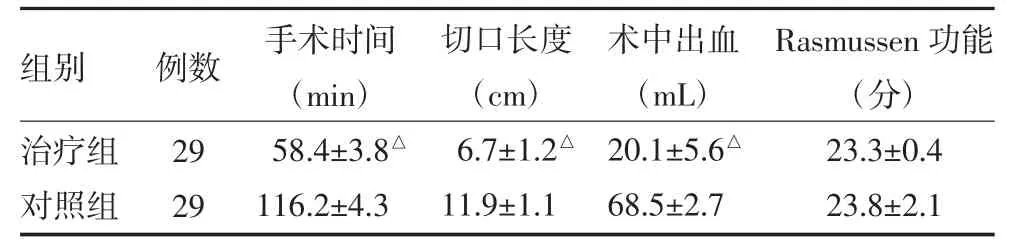
表1 兩組脛骨平臺骨折患者圍手術期一般情況比較()
注:與對照組比較,△P<0.05
組別治療組對照組例數29 29手術時間(min)58.4±3.8△116.2±4.3切口長度(cm)6.7±1.2△11.9±1.1術中出血(mL)20.1±5.6△68.5±2.7 Rasmussen功能(分)23.3±0.4 23.8±2.1
表2 兩組脛骨平臺骨折患者影像學評價(度,)
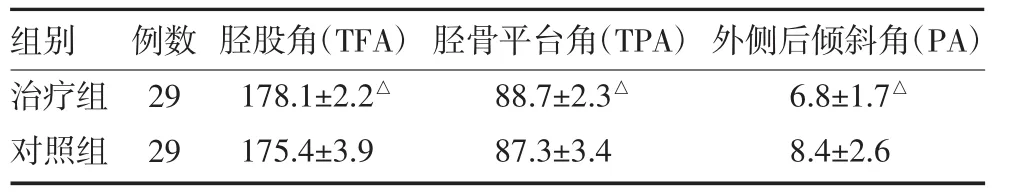
表2 兩組脛骨平臺骨折患者影像學評價(度,)
注:與對照組比較,△P<0.05
組別治療組對照組例數29 29脛股角(TFA)178.1±2.2△175.4±3.9脛骨平臺角(TPA)88.7±2.3△87.3±3.4外側后傾斜角(PA)6.8±1.7△8.4±2.6
4 討論
對于脛骨后外側平臺塌陷骨折Schatzker分型Ⅱ型或Ⅲ型者,目前專家共識行皮質骨開窗或關節鏡輔助復位,并植骨鋼板螺釘固定,但沒有指明具體的方法。臨床中應用較多的有以下幾種入路,各具優缺點:(1)傳統的脛骨平臺前外側入路切口偏前,無法完全暴露后外側的塌陷區,復位效果不確切,內固定螺釘由前向后固定,很難有效固定及堅強固定,極易發生骨折再移位、關節面再塌陷,導致創傷性關節炎的發生[6]。(2)腓骨小頭部分或完全切除入路,優點是暴露充分,復位良好,固定效果確切。但手術創傷大,需行腓骨頭切除術,術畢需重建腓骨頭,可能損傷周圍神經韌帶及導致腓骨頭不愈合等并發癥,造成膝關節不穩。(3)關節鏡下脛骨前下方皮質開窗頂棒復位植骨螺釘固定術,優點是創傷小,缺點是手術時間偏長,需熟練關節鏡操作,需專用關節鏡設備,學習周期長。我們做了數例后發現,后外側塌陷處往往位于半月板下方,遮擋明顯,即便是在輔助定位器下,定位及復位效果仍欠理想。鏡下由于軟骨面的存在,難以估計真實的塌陷程度,且關節面具體抬高復位程度鏡下難以確認,實際復位效果不佳。本組典型病例中圖1-4、6(封二)顯示內固定外高密度影為事先關節鏡下復位后植入的人工骨條,術中C臂透視發現復位效果不理想,后改用腓骨前入路復位內固定,透視復位效果理想。術后CT證實植骨條并未達到真正的塌陷區下方。(4)后外側入路臨床應用較多,但切口解剖復雜,容易損傷周圍神經血管肌腱,學習曲線同樣較長,切開后方關節囊后直視下復位困難。由于切口范圍的限制及血管神經肌群的阻擋,內固定安放固定欠理想,難以真正放置在脛骨平臺后外側塌陷區的后方[7-8]。內固定難以拆除,終身殘留內植物。
脛骨平臺骨折手術關鍵點是恢復膝關節的力線和關節面解剖位置關系。因此,對后外側平臺塌陷骨折往往需用支撐鋼板固定后外側骨折塊[9]。為固定骨折塊,鋼板放置的位置只能在塌陷區的前外側或后外側,本研究顯示后外側入路存在諸多缺點。而腓骨前入路屬于平臺骨折的前方入路[10],一般采用健側臥位或仰臥位手術,手術切口短,出血少,時間短。手術區內無重要神經及肌腱通過,可以通過關節鏡輔助手術,可行外側關節囊切開,直視下復位抬高關節面。雖然腓骨頭遮蓋后外側象限平均61.7%[11],但腓骨頭近端與脛骨平臺關節面的距離一般為8.0~13.2mm,平均11.3mm[12],因此有12mm左右的無關節囊附著疏松區域,經該疏松邊緣可以直接顯露至后外側[13],可輕松放入斜“T”型鋼板橫梁部,可以放置到腓骨小頭上方,一直到脛骨平臺后外側轉角處,通過螺釘行后外側塌陷處的支撐固定。用骨刀在塌陷區下有效抬高,據術前CT估計骨刀進入的角度及深度,骨折抬高后選用預彎成形的橈骨遠端斜“T”型鎖定鋼板,“T”型鋼板的橫面與平臺關節面平行,固定螺釘緊挨關節面下方,起到有效支撐固定,有效防止再塌陷[14]。T型鋼板在幫助骨折復位的同時可對抗骨折向后下移位趨勢,起到“頂梁柱”作用[15-16]。“T”型鋼板的縱柄與切口方向基本平行,直接放置在切口下,較對照組可以有效縮短切口長度。腓骨前入路切口直接皮膚,皮下切開,可同方向切開肌群及剝離,手術視野內無明顯血管及神經通過,完全可在一個止血帶時間內完成,故手術時間明顯縮短;因不需要松止血帶,幾乎沒有出血;而后入路因暴露及固定較困難,難以在一個止血帶時間內完成,相對出血較多。兩組手術時間及手術出血比較有明顯差異(P<0.05)。腓骨前方入路因為固定有效可靠,塌陷處復位明顯,故影像學評分改善優于對照組。
綜上所述,腓骨前入路治療脛骨后外側平臺塌陷骨折相對安全、暴露充分、操作簡單,手術出血及時間短,固定可靠,值得臨床特別是基層醫院開展。
[1]周銘劍,路曉.脛骨平臺骨折切開復位內固定術后短期不良結果的影響因素分析[J].中國骨與關節損傷雜志,2015,30(8):836-838.
[2]H alle r JM,M cF a dd en M,Ku b ia k E N,e t al.In f la mm a t o ry cytokine response following acute tibial plateau fracture[J].J Bone Joint Surg Am,2015,97(6):478-483.
[3]翟啟麟,羅從風,朱奕,等.脛骨平臺后側骨折的診斷和治療進展[J].中華創傷骨科雜志,2013,15(7):615-618.
[4]莊巖,王鵬飛,張壟,等.經腓骨截骨人路治療脛骨平臺后外側骨折的療效觀察[J].中華骨科雜志,2012,32(8):732-738.
[5]陸永強,盧厚微,江春宇,等.前后聯合入路治療Sc ha tzk e rⅣ型脛骨平臺骨折[J].浙江中西醫結合雜志,2015,25(2):187-189.
[6]丁浩亮,薛子超,胡傳真,等.后內側聯合前外側入路復位固定治療后外側關節面塌陷的復雜脛骨平臺骨折[J].中華創傷骨科雜志,2015,17(7):559-564.
[7]劉志祥,李玉前,王曉東,等.后外側入路治療單純脛骨后外側平臺骨折[J].江蘇醫藥,2015,41(23):2891-2892.
[8]胡孫君,張世民,張英琪,等.脛骨平臺后外側象限骨折手術入路的深層解剖及后外側與后內側比較[J].中國臨床解剖學雜志,2015,33(5):497-501.
[9]張世民,姚勐煒,張立智,等.脛骨平臺雙髁四象限骨折的切開復位內固定治療近期療效觀察[J].中國矯形外科雜志,2013,21(18):1808-1815.
[10]水小龍,郭曉山,陳華,等.脛骨平臺后髁骨折前方入路手術治療的影像及臨床分析[J].中國骨與關節損傷雜志,2014,29(10):994-996.
[11]夏江,俞光榮,周家鈐,等.經后外側入路治療脛骨平臺后外側骨折的解剖學研究及應用[J].中國臨床解剖學雜志,2010,28(4):369-374.
[12]儲旭東,劉曉暉,陳偉南,等.經腓骨小頭上入路治療脛骨平臺后外側髁骨折的臨床研究[J].中國修復重建外科雜志,2013,27(2):155-159.
[13]郭世紱.臨床骨科解剖學[M].天津:天津科學技術出版社,1986:818-819.
[14]王馭愷,羅從風,翟啟麟.脛骨平臺骨折關節面塌陷治療研究進展[J].國際骨科學雜志,2014,35(3):147-150.
[15]L i u Y P,Yu GR.P o st e r ola t e r al Appr oa c he s f o r t he tr ea t ment of tibial plateau fractures and total knee arthroplasty[J].J Orthop Trauma,2011,25(7):e83-e84.
[16]陳成然,許祥明,鄭功勝,等.重建鋼板加橈骨遠端T鋼板治療脛骨平臺后內側柱粉碎性骨折40例[J].浙江中西醫結合雜志,2016,26(12):1133-1134.
(收稿:2016-10-05修回:2017-03-07)
浙江省新昌人民醫院骨科(新昌312500)
何勇,Tel:15325226311;E-mail:heyong184@163.com

