2010-2015年重慶市某三甲兒童醫院新生兒感染細菌的變遷及耐藥性分析
謝 偉, 景春梅
2010-2015年重慶市某三甲兒童醫院新生兒感染細菌的變遷及耐藥性分析
謝 偉, 景春梅
目的 了解2010-2015年重慶醫科大學附屬兒童醫院所在地區新生兒感染細菌的變遷特征及耐藥性,為臨床合理使用抗菌藥物和預防控制醫院感染提供依據。方法 分析該期間檢出病原菌的構成和前幾位病原菌對抗菌藥物的耐藥性,采用BD Phoenix 100儀器結合紙片擴散法進行藥敏試驗,按CLSI標準判斷結果。結果 2010-2015年檢出病原菌10 569株,其中革蘭陰性菌8 540株,占80.8 %;以肺炎克雷伯菌為主,其次是大腸埃希菌、鮑曼不動桿菌、陰溝腸桿菌、銅綠假單胞菌,檢出率分別為29.3 %、16.7 %、9.9 %、8.6 %、3.3 %。革蘭陽性菌1 490株,占14.1 %;以金黃色葡萄球菌為主,其次是表皮葡萄球菌、溶血葡萄球菌,檢出率分別為7.8 %、2.2 %、1.8 %。腸桿菌科細菌對亞胺培南、美羅培南耐藥率<10%,其次是銅綠假單胞菌>10 %,而鮑曼不動桿菌耐藥率均>20 %; 碳青霉烯類耐藥的肺炎克雷伯菌和大腸埃希菌比例分別接近8.4 %和2.9 %。未檢出耐萬古霉素、替考拉寧、利奈唑胺的革蘭陽性菌。結論 該醫院所在地區新生患兒感染細菌以肺炎克雷伯菌居多,呼吸道感染最為常見,鮑曼不動桿菌檢出率呈逐年上升趨勢,其余細菌未見趨勢性變化。耐碳青霉烯類腸桿菌科細菌較多。
新生兒感染; 細菌變遷; 細菌耐藥性
新生兒由于免疫系統尚未發育完善,特別是伴有基礎疾病的新生兒,隨著侵襲性操作的增多、住院時間的延長,新生兒醫院感染一直是造成新生兒死亡的重要原因之一。由于大量或(和)不合理使用廣譜抗生素,使耐藥病原菌日趨增多,導致住院治療時間延長、治療費用增加等。因此,合理使用抗菌藥物治療新生兒感染性疾病,具有重要的價值。本文對2010-2015年我院新生兒標本中分離的細菌進行回顧性分析,了解其分布特點和耐藥性,以期為有效治療新生兒細菌感染、指導臨床合理用藥、減少耐藥菌產生、預防醫院感染提供依據。
1 材料與方法
1.1 菌株來源
收集2010年1月1日-2015年12月31日就診于我院的新生兒各類臨床標本培養出的細菌,剔除同一患者相同部位的重復分離菌株。
1.2 細菌培養 / 鑒定 / 藥敏試驗
按照《全國臨床檢驗操作規程》第3版進行細菌分離培養,細菌鑒定與藥敏試驗采用BD Phoenix 100全自動微生物鑒定 / 藥敏系統,藥敏結果按照CLSI標準判讀。質控菌株為大腸埃希菌ATCC25922、金黃色葡萄球菌ATCC29213,白念珠菌ATCC14053,購自衛生部臨床檢驗中心。
1.3 統計分析
采用 WHONET 5.6分析前5位革蘭陰性菌、前3位革蘭陽性菌的耐藥性。2010-2015年新生兒細菌的檢出構成、在不同標本中的分布、各年份細菌耐藥率均采用計數資料進行統計分析,相對數用率表示。
2 結果
2.1 細菌構成
2010-2015 年新生兒各類臨床標本中共分離10 569株細菌。革蘭陰性菌8 540株,占80.8 %,主要為肺炎克雷伯菌肺炎亞種,其次是大腸埃希菌、鮑曼不動桿菌、陰溝腸桿菌、銅綠假單胞菌,檢出株數和檢出率(占總菌數)分別為3 102株(29.3 %)、1 768株(16.7 %)、1 043株(9.9 %)、910株(8.6 %)、347株(3.3 %)。鮑曼不動桿菌檢出率呈逐年上升趨勢,其余細菌未見趨勢性變化。革蘭陽性菌1 490株,占14.1 %;主要為金黃色葡萄球菌827株,其次是表皮葡萄球菌、溶血葡萄球菌,檢出株數分別為233株、192株,檢出率占總菌數7.8 %、2.2 %、1.8 %。見表1。
2.2 標本來源分布
10 569株細菌中,呼吸道痰標本分離出9 527株,占90.2 %,靜脈血、尿、分泌物、膿液、腦脊液、其他檢出株數分別為812株(7.7 %)、80株(0.8 %)、61株(0.6 %)、19株(0.2 %)、18株(0.2 %)、52株(0.5 %)。
2.3 腸桿菌科細菌藥敏結果
2010-2015 年腸桿菌科細菌對亞胺培南、美羅培南、環丙沙星、左氧氟沙星、阿米卡星、慶大霉素敏感率高,在78.8 %~99.0 %;頭孢菌素類的藥敏顯示除頭孢他啶外耐藥率均>50 %。碳青霉烯類藥物耐藥的肺炎克雷伯菌、大腸埃希菌、陰溝腸桿菌占各自菌的比率為8.4 %、2.9 %、1.1 %;產超廣譜β內酰胺酶(ESBL)菌株的檢出率分別為47.5 %、45.8 %、2.6 %。ESBL菌株藥敏結果未修正。3種主要腸桿菌科細菌對受試抗菌藥物的總耐藥率見表2。
2.4 不發酵糖革蘭陰性桿菌藥敏結果
2010-2015 年鮑曼不動桿菌對抗菌藥物敏感率在73.5 %~92.1 %,對碳青霉烯類耐藥率>20.0 %;銅綠假單胞菌對抗菌藥物的敏感率在71.3 %~98.4 %,對亞胺培南耐藥率>20.0 %;流感嗜血桿菌對頭孢菌素類、氨芐西林-舒巴坦、阿奇霉素敏感率在86.2 %~99.6 %。氨芐西林敏感率<30 %。見表3。
2.5 革蘭陽性菌藥敏結果
未檢出耐萬古霉素、替考拉寧、利奈唑胺的革蘭陽性菌。對青霉素、氨芐西林耐藥率均>95 %,耐甲氧西林金黃色葡萄球菌(MRSA)檢出率占該菌的11.3 %;表皮葡萄球菌、溶血葡萄球菌耐甲氧
西林檢出率占各自菌的67.2 %、90.4 %。前3位革蘭陽性菌對受試抗菌藥物的總耐藥率見表4。
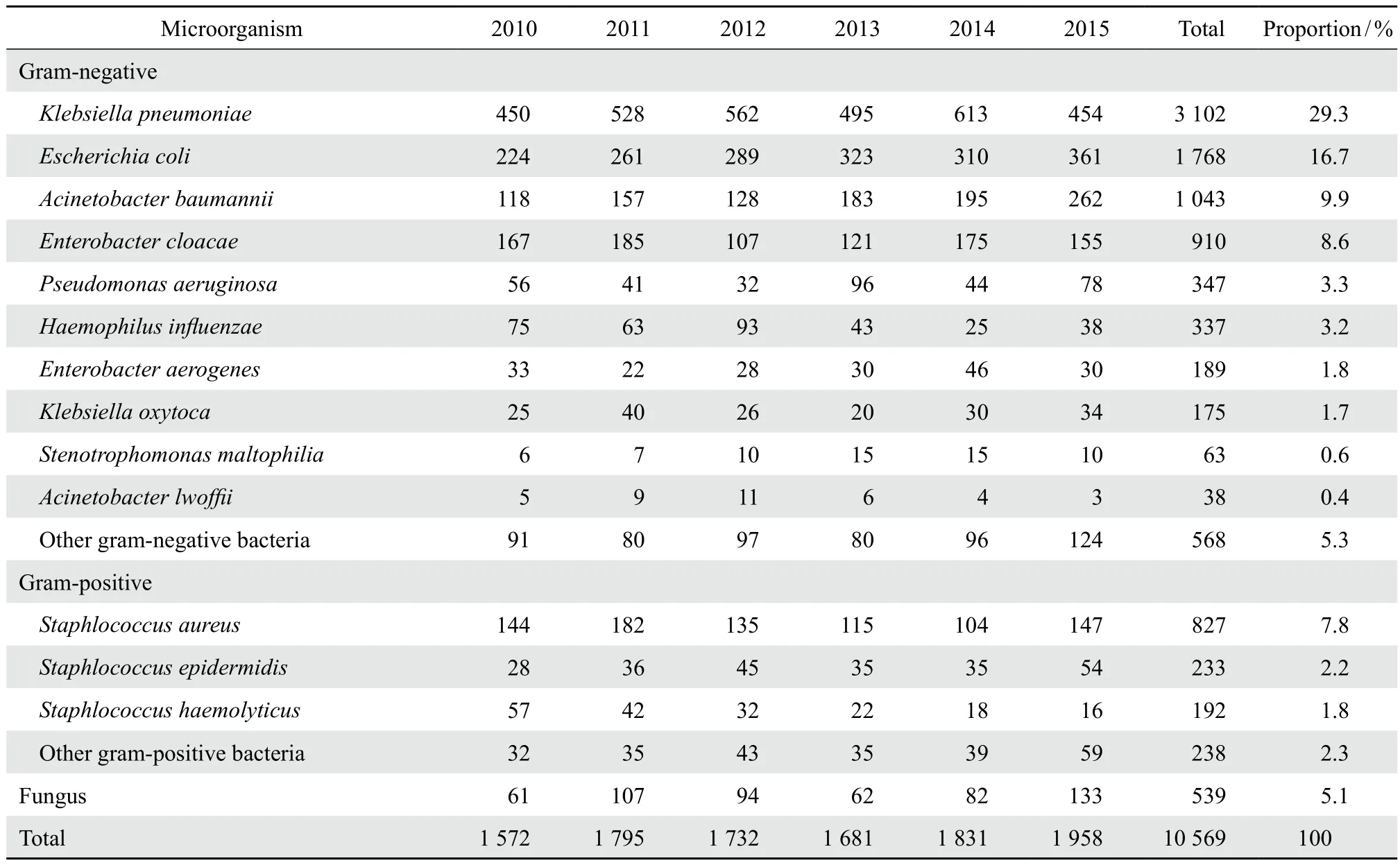
表1 2010-2015年新生兒標本中細菌分布及構成比Table 1 Distribution of pathogenic bacteria from 2010 to 2015

表2 2010-2015年肺炎克雷伯菌、大腸埃希菌、陰溝腸桿菌對抗菌藥物的耐藥率和敏感率Table 2 Overall antimicrobial susceptibility pro fi le of top three Enterobacteriaceae species from 2010 to 2015( %)
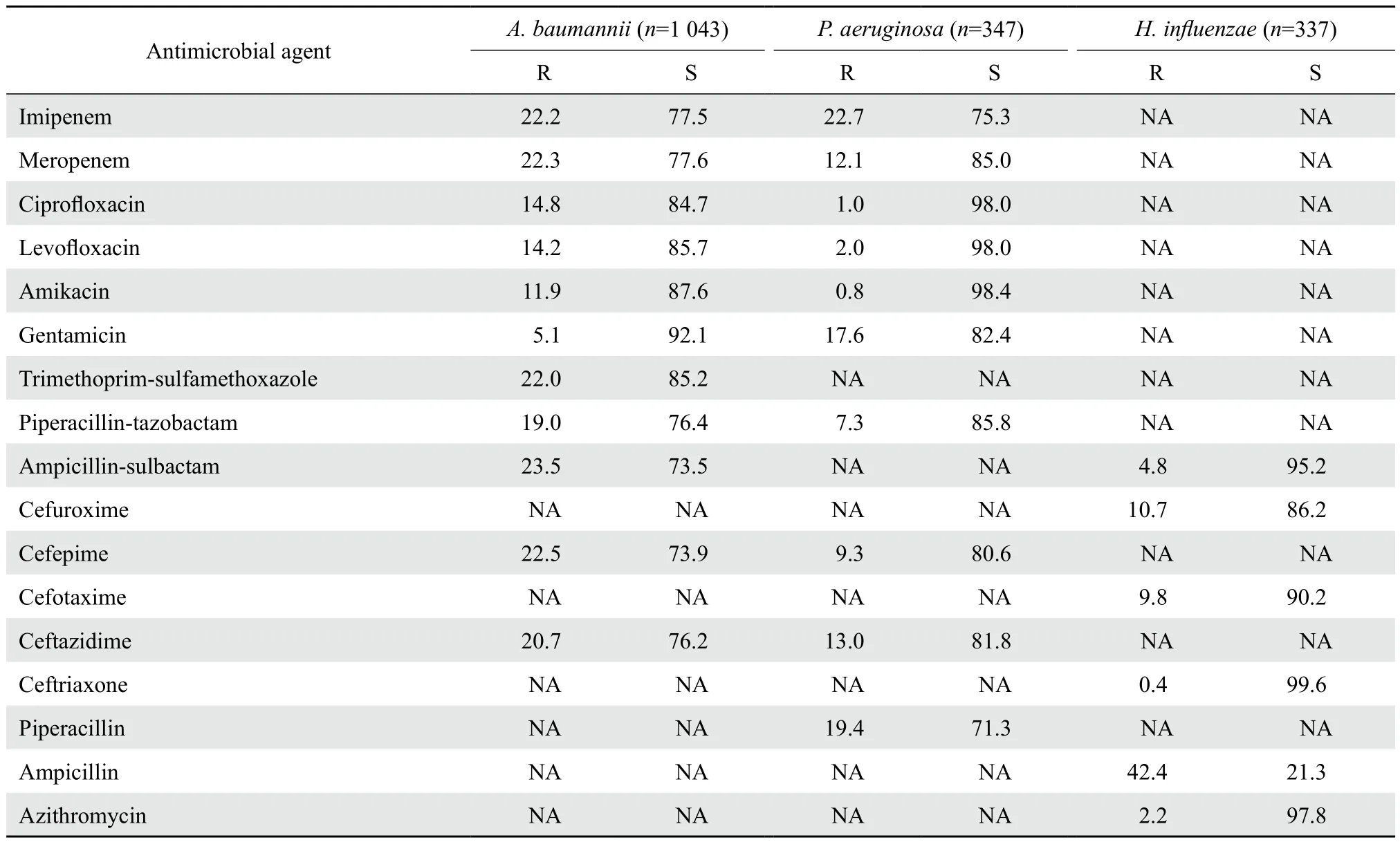
表3 2010-2015年鮑曼不動桿菌、銅綠假單胞菌、流感嗜血桿菌對抗菌藥物的耐藥率和敏感率Table 3 Overall antimicrobial susceptibility prof i le of Acinetobacter, P. aeruginosa and H. inf l uenzae from 2010 to 2015( %)
3 討論
我院是中國西部最大的綜合性兒童醫療中心,患者主要來自重慶主城區及周邊區縣。2010-2015年我院從新生兒送檢的臨床標本中分離出10 569株細菌,以革蘭陰性菌為主(占80.8 %),與蔣鴻超等[1]報道以革蘭陰性菌為主的82.6 %基本一致。革蘭陰性菌主要為肺炎克雷伯菌,與章小芳等[2]報道的肺炎克雷伯菌是醫院感染新生兒肺炎的主要病原菌一致。革蘭陽性菌感染以金黃色葡萄球菌為主,分離的主要病原菌種類與王紅梅等[3]的報道基本一致。連續6年,呼吸道標本中細菌檢出率占90.1 %,說明呼吸道感染是新生兒感染的主要途徑,這可能與新生兒皮膚黏膜屏障功能不完善,上呼吸道發育沒有健全,免疫力較低有關。
藥敏結果顯示革蘭陰性菌對亞胺培南、美羅培南耐藥率低,可以優先考慮應用。前5位陰性菌對四環素類、喹諾酮類、磺胺類耐藥率相對較低,但應盡量避免使用[4],因為該類藥物對新生兒的牙齒、骨骼、關節軟骨、中樞神經系統等的不良反應較大。前5位革蘭陰性菌對慶大霉素、阿米卡星的耐藥率<30.0 %,可以慎重使用,但在用藥時應該特別注意對新生兒產生的不良反應。腸桿菌科肺炎克雷伯菌、大腸埃希菌耐藥率較高(>50 %),應根據藥敏結果應用;這2種細菌產ESBL檢出率分別為47.5 %和45.8 %,低于王紅梅等[3]報道的66.5 %和66.6 %,這可能與地域環境有關。肺炎克雷伯菌、大腸埃希菌對哌啦西林耐藥率高>75.0 %,提示新生兒感染這兩種細菌時應避免使用青霉素類。碳青霉烯類耐藥的肺炎克雷伯菌和大腸埃希菌分別占各自菌種的8.4 %和2.9 %,其他地區未發現碳青霉烯類耐藥的菌株[5],說明重慶地區耐碳青霉烯類藥物的腸桿菌較多。對新生兒常用的頭孢菌素類抗生素,鮑曼不動桿菌和銅綠假單胞菌的敏感率約在70 %,可以選用[6]。需特別注意新生兒鮑曼不動桿菌的感染,從表1的數據顯示,鮑曼不動桿菌的檢出有逐年上升趨勢,不容忽視。其對所有受試抗菌藥物耐藥率均在20 %~30 %,對碳青霉烯類藥物耐藥率達22.2 %,與唐震海等[7]報道的22.0 %一致,說明鮑曼不動桿菌的耐藥性日趨嚴重。銅綠假單胞菌對哌啦西林耐藥率為19.4 %,對亞胺培南耐藥率>20.0 %,對銅綠假單胞菌的感染可以適當謹慎應用。流感嗜血桿菌對頭孢菌素類、氨芐西林-舒巴坦、阿奇霉素敏感率高在86.2 %~99.6 %,可以選用[6],而對氨芐西林敏感率<30 %,要慎用。
未檢出耐萬古霉素、替考拉寧、利奈唑胺的革蘭陽性菌。萬古霉素是目前治療耐甲氧西林葡萄球菌全身感染最有效的藥物,但新生兒應慎用。金黃色葡萄球菌對以紅霉素為代表的大環內酯類抗生素耐藥率達52.7 %,但因該藥抗菌譜廣,越來越廣泛應用于新生兒期及圍產期疾病中[3]。對青霉素、氨芐西林耐藥率均>95 %,與郭瑞林等[8]報道的一致。金黃色葡萄球菌對苯唑西林耐藥率為11.3 %,與李善秀等[9]報道的10.5 %一致。表皮葡萄球菌和溶血葡萄球菌中耐甲氧西林菌株分別為67.2 %和90.4 %,凝固酶陰性葡萄球菌耐甲氧西林株檢出率高且呈多重耐藥,可能與近年來廣泛使用第三代頭孢菌素有關,并在藥敏試驗中易檢出耐甲氧西林葡萄球菌株[10]。因此,應當嚴格執行醫護工作人員手衛生、控制抗生素使用級別、頻率、時間,減少醫院感染機會。
總之,本次研究顯示,新生兒感染、多重耐藥病原菌呈上升趨勢。因此,應加強新生兒患兒病原菌分布及其耐藥性監測,臨床在治療過程中,應根據細菌鑒定結果和藥敏試驗合理使用抗菌藥物,同時積極預防醫院感染。

表4 2010-2015年前3位革蘭陽性菌對抗菌藥物的耐藥率和敏感率Table 4 Overall antimicrobial susceptibility pro fi le of top three gram-positive bacteria from 2010 to 2015( %)
[1] 蔣鴻超,黃海林,奎莉越,等. 3205例新生兒細菌性肺炎病原菌檢測及耐藥分析[J]. 臨床兒科雜志,2013,31(7):695-695.
[2] 章小芳,葉麗娟. 院內感染新生兒肺炎原菌分布特點及干預對策[J]. 中國微生態學雜志,2014,26(2):188-191.
[3] 王紅梅,蔣元琴,黃寶興,等. 2010-2013年新生兒感染性肺炎病原體分布及耐藥性分析[J]. 中國感染控制雜志,2015,13(7):411-412.
[4] 張嫻. 新生兒抗生素應用的相關問題[J]. 云南醫藥,2015,35(4):488-490.
[5] 謝小強,葉貞志,郭亮,等. 新生兒重癥監護室886例患兒細菌感染病原菌分布及耐藥性分析[J]. 廣東醫學,2014,35(19):3041-3044.
[6] 李志平,于小免. 新生兒肺炎病原菌構成及藥敏分析與對策[J]. 中國實用醫刊,2014,41(7):67-69.
[7] 唐震海,胡錢紅,麥菁蕓,等. 新生兒重癥監護病房鮑曼不動桿菌感染的臨床調查與耐藥現狀[J]. 中國新生兒科雜志,2013,28(3):167-171.
[8] 郭瑞林 ,李凱旋,蘇 冰,等. 新生兒呼吸道分離凝固酶陰性葡萄球菌耐藥性分析 [J]. 檢驗醫學與臨床,2015,12(3 ):322-323.
[9] 李善秀. 120例新生兒細菌感染性疾病病原菌分析[J]. 中國實用醫刊,2010,37(20):70-71.
[10] 劉嵐,陳沅,景春梅,等. 重慶地區2000-2004年兒童常見細菌的耐藥性監測[J]. 中國醫院藥學雜志,2006,26(11):1437-1441.
Analysis of clinically isolated bacterial tendency and drug resistance from neonatal ward in a tertiary children’s hospital in Chongqing during 2010-2015
XIE Wei, JING Chunmei. (Department of Laboratory Medicine, Children's Hospital of Chongqing Medical University; Key Laboratory of Developmental Diseases in Childhood, Ministry of Education; Chongqing Key Laboratory of Pediatrics, Chongqing International Science and Technology Cooperation Center for Child Development and Disorders, Chongqing 400014, China)
Objective The changing patterns of pathogenic isolates and antibiotic susceptibility in Chongqing’s neonates between 2010 and 2015 were investigated for the purpose to provide evidence for rational use of antibiotics and control of nosocomial infections. Methods The distribution of pathogenic bacteria and antibiotic susceptibility were analyzed. Identification and antibiotic susceptibility testing were carried out using BD Phoenix 100 automated system and the conventional Kirby-Bauer method. The results were interpreted in accordance with the breakpoints of the Clinical and Laboratory Standards Institute. Results A total of 10 569 pathogenic bacterial strains were isolated during the period, most of which were gram-negative bacteria (80.8 %, 8 540/10 569), primarily Klebsiella pneumoniae (29.3 %), followed by Escherichia coli (16.7 %), Acinetobacter baumanmii (9.9 %), Enterobacter cloacae (8.6 %) and Pseudomonas aeruginosa (3.3 %). Gram-positive strains accounted for 14.1 % (1 490/10 569), mainly Staphylococcus aureus (7.8 %), Staphylococcus epidermidis (2.2 %), and Staphylococcus haemolyticus (1.8 %). Imipenem and meropenem showed high activity against Enterobacteriaceae (<10 % resistant), followed by P. aeruginosa (>10 % resistant), and A. baumannii (>20 % resistant). The prevalence of carbapenem-resistantstrains was 8.4 % in K. pneumoniae and 2.9 % in E. coli isolates. No gram-positive isolates were resistant to vancomycin, teicoplanin or linezolid. Conclusions K. pneumoniae was the most frequently isolated pathogen in the neonates treated in Children’s Hospital of Chongqing Medical University. The prevalence of A. baumannii isolates is increasing. Carbapenem-resistant Enterobacteriaceae strains are emerging.
neonatal infection; changing pattern of pathogenic bacteria; antimicrobial resistance
R378
A
1009-7708 ( 2017 ) 04-0428-05
10.16718/j.1009-7708.2017.04.014
2016-11-25
2017-03-13
重慶醫科大學附屬兒童醫院檢驗科,兒童發育疾病研究教育部重點實驗室,兒科學重慶市重點實驗室, 重慶市兒童發育重大疾病診治與預防國際科技合作基地,重慶 400014。
謝偉(1979—),女,本科,主管技師,主要從事細菌耐藥方面的研究。
景春梅,E-mail:444524718@qq.com。

