改良小梁切除術聯合絲裂霉素C治療原發性青光眼效果觀察
葛磊,葛程(平度市人民醫院,山東青島66700;青島大學)
?
改良小梁切除術聯合絲裂霉素C治療原發性青光眼效果觀察
葛磊1,葛程2
(1平度市人民醫院,山東青島266700;2青島大學)
目的 觀察改良小梁切除術聯合絲裂霉素C治療原發性青光眼的效果。方法 選擇原發性青光眼患者124例(144眼),隨機分為觀察組和對照組各62例(72眼)。觀察組和對照組先將含絲裂霉素C棉片覆于鞏膜板層,作用時間2~3 min后分別行改良小梁切除術和傳統小梁切除術。術后隨訪1年,檢查患者術后1、2、4、8、12個月時的眼壓及視力。結果 兩組術前眼壓和視力比較無統計學差異,術后兩組眼壓均降低、視力均有提高(P均<0.05);與對照組術后比較,觀察組眼壓降低、視力提高(P均<0.05)。結論 改良小梁切除術聯合絲裂霉素C治療原發性青光眼,能有效控制患者眼壓,改善患者視力。
原發性青光眼;改良小梁切除術;絲裂霉素;眼壓;視力
原發性青光眼(PG)即無明顯誘因而出現的眼內壓增高,影響到眼睛的正常功能。有研究認為[1],PG是一種具有遺傳易感性的疾病,前房角發育異常是導致PG的根本原因,異常房角主要表現在小梁網的房水疏導功能受限,房水因無法被吸收而阻滯在前房,進而導致眼內壓急劇升高。PG的臨床治療包括藥物治療和手術治療,前者包括縮瞳類藥物和β受體阻滯劑等,后者包括小梁成形術和濾過手術。傳統小梁切除術是臨床最常用的PG治療術式,但術后隨時間延長患者眼壓失控比例增加,除手術本身的缺陷外,還與濾過道瘢痕形成有關。2015年1月~2016年1月,我們觀察了改良小梁切除術聯合低濃度絲裂霉素C治療原發性青光眼的效果。現報告如下。
1 資料與方法
1.1 臨床資料 納入標準:①多次行Schiotz眼壓計檢查法檢測眼壓高于22 mmHg;②有明顯的眼脹、疼痛等眼部癥狀;③眼底鏡檢查顯示視神經盤有出血現象,可伴有視網膜神經纖維層缺損;④采用Goldmann視野計檢測顯示有視野缺損;⑤無嚴重肺、肝、腎功能異常,心腦血管指標檢查正常;⑥對本研究內容知情,自愿參加并簽署知情同意書。排除標準:①有眼部感染或其他不適宜手術者;②滴用縮瞳類藥物或其他降眼壓藥物者;③艾滋病、結核等傳染性疾病患者;④嚴重血液系統、免疫系統疾病或其他系統惡性腫瘤患者;⑤有過青光眼小梁切除手術史的患者。收集我院同期收治的PG患者124例、144眼。將單眼患者和雙眼患者分別按照隨機數字表法均分為觀察組和對照組后進行組合,各62例、72眼。觀察組男27例、女35例,年齡(58.36±7.18)歲,眼壓(46.28±10.76)mmHg,開角型36例、閉角型26例;對照組男25例、女37例,年齡(57.69±7.26)歲,眼壓(45.97±11.03)mmHg,開角型34例、閉角型28例。兩組性別、年齡、眼壓及PG類型具有可比性。
1.2 治療方法 觀察組術前給予20%甘露醇250 mL靜滴,并輔以拉坦前列素滴眼液2滴使眼壓降至21 mmHg以下。用2%利多卡因+0.75%布比卡因等量混合液分別進行球后麻醉和結膜下浸潤麻醉,以縫線牽引將上直肌固定,在12點位鞏膜處做4 mm×5 mm大小1/2鞏膜厚度的板層鞏膜瓣;用浸有0.4 g/L絲裂霉素C的棉片覆于鞏膜板層,作用時間為2~3 min。角膜緣穿刺釋放房水后,行小梁組織切除,切除大小為1 mm×2 mm,同時清理切除小梁組織的周邊虹膜組織。使用10-0尼龍線縫合鞏膜瓣和球結膜,結膜下注射地塞米松2.5 mg并加壓包扎,術后第2天解除包扎并給予滴眼液滴眼。對照組采用傳統小梁切除術,術前、術中用藥及術后處理同觀察組。
1.3 眼壓和視力觀察方法 術后隨訪1年,每2周電話隨訪1次,每月患者門診隨訪1次,常規檢查患者的眼壓和視力變化。
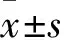
2 結果
2.1 兩組手術前后眼壓比較 兩組術前眼壓比較無統計學差異,術后兩組眼壓均降低(P均<0.05)。與對照組比較,觀察組術后眼壓降低(P<0.05)。見表1。
2.2 兩組手術前后視力比較 兩組術前視力比較無統計學差異,術后兩組視力均提高(P均<0.05),與對照組比較,觀察組術后視力提高(P<0.05)。見表2。

表1 兩組手術前后眼壓比較
注:與同組術前比較,*P<0.05;與對照組同期比較,#P<0.05。
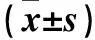
表2 兩組手術前后視力比較
注:與同組術前比較,*P<0.05;與對照組同期比較,#P<0.05。
3 討論
近年來,隨著人們長期用眼過度問題的日趨嚴重,青光眼發病率逐漸上升。PG可分為開角型和閉角型。閉角型青光眼發病較急驟,伴有視力下降、眼部脹痛和眼側頭部牽涉痛,并有惡心嘔吐和虹視現象;開角型青光眼多呈緩慢進展,因此臨床特征表現不明顯,起病更隱匿,多在體檢時發現[2]。
青光眼患者眼壓增高所導致的失明是不可逆的,早期如不及時救治,將導致永久性失明,嚴重影響患者的生活質量[3]。由于PG的發病機制較為復雜,且暫無明確的誘因,因而無法從根源上進行防治。臨床治療PG的主要手段是手術治療,輔助藥物可提高治療效果。PG系多種原因導致小梁網疏導房水出現障礙,進而引起房水阻滯;大量房水導致房壓升高,壓迫眼球組織、血管和神經,進而引起眼球組織、神經的功能障礙[4]。傳統小梁切除手術可直接解除小梁網疏導房水的障礙,釋放房水,實現降壓。而改良小梁切除術術中在角膜緣為房水建立了新的通道,將原本于小梁網吸收的房水引流至結膜下,而后由周圍組織將引流的房水吸收。該方法的引流口上層有牢固的鞏膜瓣,限制房水流出的量和速度,患者術后不會因為房水流失過多而產生其他并發癥[5,6]。
PG手術治療后,其手術區域的球結膜和鞏膜之間會因手術創傷導致成纖維細胞增生,進而導致該區域纖維化而出現瘢痕,房水的濾過會因瘢痕的存在降低流量甚至阻塞。有文獻[7]報道,傳統小梁切除術聯合抗瘢痕藥物可有效降低術后瘢痕形成,減少術后并發癥的發生,較單純小梁切除術治療效果更佳。絲裂霉素C是一種能作用于細胞DNA的抗生素,能有效促進細胞DNA解聚進而抑制DNA復制,使細胞在分裂時無法進行遺傳物質的復制。近年研究[8]顯示,絲裂霉素C對細胞增殖抑制的作用強,在難治性青光眼患者手術治療中聯合使用效果較好,但其對正常增殖細胞以及靜止期的細胞也會產生抑制,從而產生不良反應。因此,對于PG首次手術的患者應降低絲裂霉素的濃度[9]。本研究結果顯示,改良小梁切除術聯合低濃度絲裂霉素C治療PG患者,眼壓下降和視力提升明顯,臨床療效顯著,值得臨床推廣應用。
[1] 楊梅.聯合低濃度絲裂霉素、小梁切除術治療原發性青光眼的效果[J].中國社區醫師,2016,32(33):59-60.
[2] 劉雪莊.小梁切除術聯合絲裂霉素C治療青光眼的臨床療效分析[J].醫學信息,2015,28(8):90-91.
[3] 潘鳳,王靜靜,王偉.術后可調控眼壓小梁切除術聯合絲裂霉素C治療青光眼的療效觀察[J].實用防盲技術,2015,10(2):74-76.
[4] 李勝寒.青光眼應用小梁切除術聯合絲裂霉素C方案治療的效果評估[J].醫藥衛生:文摘版,2016,37(9):197.
[5] Singab AAS, Mohammed OA, Saleem MIH, et al. A Comparative Study: The Use of Collagen Implant versus Mitomycin-C in Combined Trabeculotomy and Trabeculectomy for Treatment of Primary Congenital Glaucoma[J]. J Ophthalmol, 2017,2017:9241459.
[6] Kaushik J, Parihar JKS, Jain VK, et al. Efficacy of Bevacizumab Compared to Mitomycin C Modulated Trabeculectomy in Primary Open Angle Glaucoma: A One-Year Prospective Randomized Controlled Study[J]. Curr Eye Res, 2016,23(2):13-14.
[7] Panagiotis S, Gerasimos G, Maria M, et al. The use of amniotic membrane in trabeculectomy for the treatment of primary open-angle glaucoma: a prospective study[J]. Clin Ophthalmol, 2012,6:205-212.
[8] Kiddee W, Orapiriyakul L, Kittigoonpaisan K, et al. Efficacy of Adjunctive Subconjunctival Bevacizumab on the Outcomes of Primary Trabeculectomy With Mitomycin C: A Prospective Randomized Placebo-controlled Trial[J]. J Glaucoma, 2015,24(8):600-606.
[9] 夏曉波,蔣幼琴,黃佩剛,等.絲裂霉素C對兔眼睫狀體無色素上皮細胞的毒副作用[J]. 中華眼科雜志,1998,34(3):190-193.
10.3969/j.issn.1002-266X.2017.26.031
R775
B
1002-266X(2017)26-0092-02
2017-04-21)

