草綠色鏈球菌所致腦室管膜炎1例報告并文獻復習
李桂波, 張海霞, 劉晶瑤
草綠色鏈球菌所致腦室管膜炎1例報告并文獻復習
李桂波1, 張海霞2, 劉晶瑤2
腦室管膜炎是一種嚴重的顱內感染,發病率為0.2%~4%[1]。該病以腦室內腦脊液化膿性改變為特征,伴腦積水,多由化膿性腦膜炎不規則治療或延誤治療所致[2],可導致嚴重的神經功能損害,甚至死亡[3]。草綠色鏈球菌性腦膜炎在兒童和成人中鮮有報道,通常其臨床經過非常不典型。感染途徑可通過呼吸道感染后引起菌血癥從而導致中樞神經系統病變,因此,草綠色鏈球菌中樞神經系統感染發病率低[4]。現將我科2016年收治的1例由草綠色鏈球菌所致腦室管膜炎病例報道如下。
1 臨床資料
青年男性,26歲,急性起病。因頭痛、發熱2 d,精神異常1 d入院。該患者于入院前2 d出現發熱,最高體溫38.0 ℃,伴有頭痛,為全顱脹痛,無惡心嘔吐,未予治療。此后病情迅速加重,入院前1 d患者出現精神異常,問話不答,到當地醫院行腰穿檢查后來我院急診,并以“腦膜腦炎”收入院。病程中無抽搐及尿便障礙。既往患者2 y前有腦外傷及腹部外傷史。入院查體:體溫:38.0 ℃,血壓110/80 mmHg,意識朦朧,查體不合作。雙眼球可見自主活動,雙瞳孔等大同圓,直徑約3.0 mm,對光反射靈敏,四肢肌力及肌張力正常,雙側腱反射對稱引出,病理反射未引出。項強四橫指,克氏征陽性。輔助檢查:頭部核磁平掃(MRI)及增強掃描提示腦積水伴室旁水腫;腦室系統、腦干邊緣及雙側小腦幕緣軟腦膜改變,考慮炎癥所致(見圖1~圖2)。腰椎穿刺結果:顱壓:260 mmH2O,腦脊液外觀呈淡黃色混濁;白細胞:4620×106/L,蛋白定量:0.468 g/L,葡萄糖:0.3 mmol/L,氯化物:111.5 mmol/L,腦脊液細胞學提示多核細胞占76%,單核細胞占6%,淋巴細胞占18%。血常規提示白細胞:22.44×109/L,中性粒細胞占93.1%。 腦脊液培養結果:草綠色鏈球菌。臨床診斷:化膿性腦膜炎(草綠色鏈球菌)、腦室管膜炎 、腦積水。入院后積級抗感染(美羅培南 1.0 g 每8 h 1次靜點)、系統脫水降顱壓等對癥治療后患者病情無好轉,遂請腦外科會診后建議外科治療以防止病情進行性加重。患者家屬經商議后決定回當地治療故辦理出院,出院2 d后患者病情再次加重至臨床死亡。
2 討 論
腦室管膜炎以腦室內腦脊液細菌培養陽性以及腦脊液理化性質改變為特征,較一般的顱內感染病情兇險、治療困難[5],死亡率為40%~80%,預后不良,通常繼發于腦膜炎、腦膿腫或心臟介入手術后感染等[6]。該病早期臨床表現與普通顱內感染相似,早期診斷存在一定的難度[1]。嚴重病變則起病急促,常有高熱、譫妄、意識障礙以及生命體征不平穩等癥狀,甚至引發腦疝;如因腦膿腫突然破潰,大量膿液進入腦室系統,引起強烈的植物神經反應,繼而高熱昏迷而危及生命[5]。因此早期及時的診斷和治療是搶救的關鍵。本病例患者發病急,除發熱、頭痛以外,病程2 d即出現意識障礙,表明預后不佳。腰穿結果顯示白細胞數大于1000,葡萄糖0.3 mmol/L,明顯低于正常,同時外周血白細胞計數為22.44×109/L,中性粒細胞占93.1%,因此符合化膿性腦膜炎改變。
腦室管膜炎約80%~90%常好發于新生兒和嬰兒[7]。細菌性腦室管膜炎常發生于外傷或顱腦術后免疫功能正常的患者,顱腦術后感染發生率為2%~9%[8]。在外傷或顱腦術后的患者中,致病的微生物能夠進入腦室系統,它們通過腦室分流術以及破潰的腦膿腫,或者通過室管膜下或脈絡叢血行感染等方式侵入[9]。有學者指出顱腦術后并發腦室管膜炎的患者大多都有腦室外引流術或分流術史,并認為該病的發生與腦室內侵入性操作直接相關。其次腦部原發損傷的嚴重程度也是腦室管膜炎高發的原因[1]。而真菌性或病毒性腦室管膜炎常見于免疫功能低下的患者[6]。葡萄球菌屬和腸桿菌屬是最常見的致病微生物[10],近年來有報道鮑曼不動桿菌引起的腦室管膜炎病情較危重,其生物學特性使得感染難以控制[11]。
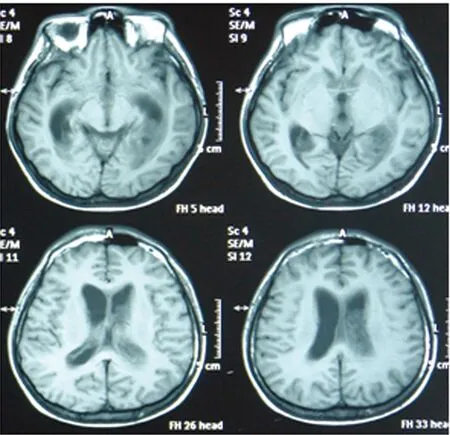
圖1-1 頭部MRI T1像
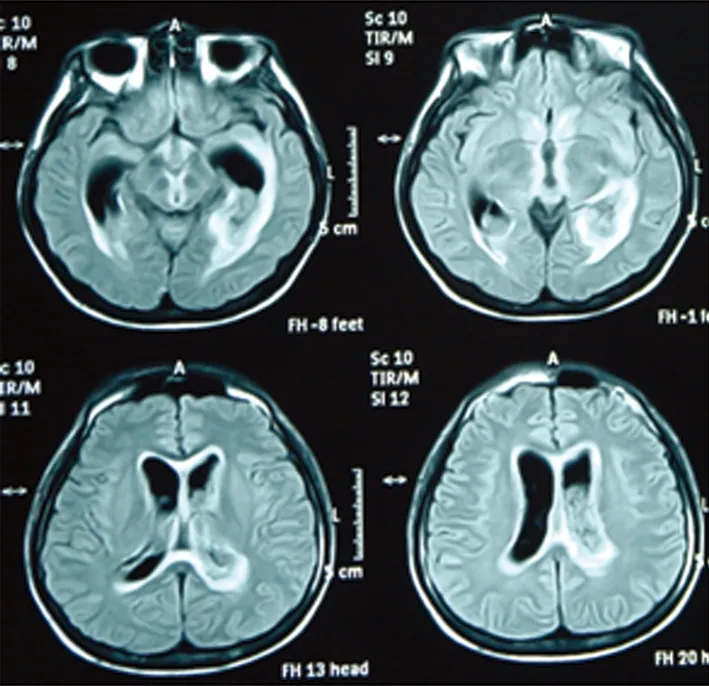
圖1-2 頭部MRI FLAIR像圖1 患者頭MRI可見雙側腦室明顯擴張,側腦室周圍白質、腦室系統及腦干邊緣見片狀長T1長T2信號影,FLAIR呈高信號影,呈對稱性
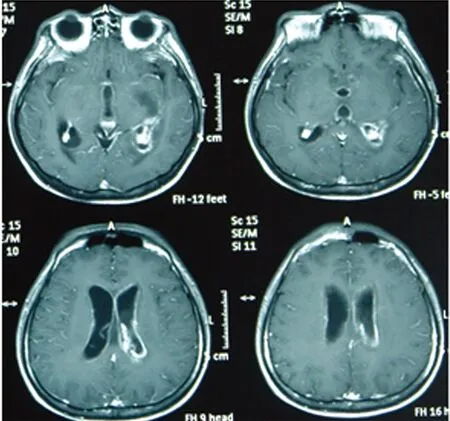
圖2-1 頭部MRI增強掃描(軸位)
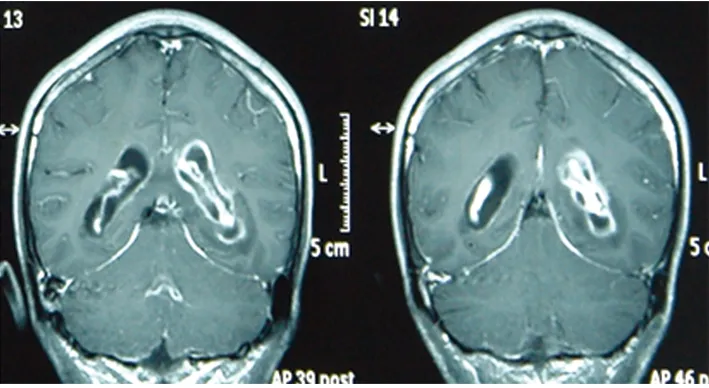
圖2-2 頭部MRI增強掃描(矢狀位)
圖2 患者頭部MRI增強可見腦室系統、腦干邊緣及雙側小腦幕緣軟腦膜明顯強化
徐明等報道了顱腦術后腦脊液培養的致病菌970株中,鮑曼不動桿菌占其中3.3%[12]。本病例患者通過腦脊液培養確診為草綠色鏈球菌引起的腦室管膜炎。草綠色鏈球菌為甲型溶血性鏈球菌,是人類口腔和上呼吸道的正常菌群。該菌是感染性心內膜炎的主要病原菌,也可致敗血癥、腦膜炎、肺炎、牙源性感染、中耳炎等[13],但化膿性腦膜炎所致腦室管膜炎很少見[14]。本病例患者發病前無明確腦外傷史及顱腦手術史,無心臟病及免疫功能低下等相關疾病史。但患者既往2 y前曾有腦部外傷史,分析發病原因可能存在腦脊液鼻漏而致病原菌逆行感染發病。
頭部核磁共振成像是診斷腦室管膜炎最基本的檢查之一,它可以敏感地發現該病致命的影像學表現[15]。在T2像上可見圍繞腦室的室管膜增厚和強化;在FLAIR像上可見腦積水以及腦室內片狀高信號。增強后可見腦室不規則強化是腦室管膜炎的特征性改變;T1像上脈絡叢腫脹以及增強后有強化效應也是該病的影像學特點。病毒感染在疾病的慢性階段與化膿性腦膜炎不同,它會導致腦室周圍鈣化[7]。本病例患者頭部MRI及增強掃描提示腦積水伴室旁水腫;腦室系統、腦干邊緣及雙側小腦幕緣軟腦膜改變,考慮炎癥所致,符合文獻中所述腦室管膜炎影像學特點。
腦室管膜炎的治療較為困難,除依據藥敏結果全身應用有效抗生素以外,有文獻報道建議聯合用藥[8]。草綠色鏈球菌對萬古霉素、環丙沙星、頭抱唑琳、頭抱哌酮最敏感;敏感性差的為阿米卡星、頭抱拉定、頭抱三嗪、青霉素、氨芐西林、新青Ⅱ,可見草綠色鏈球菌對青霉素類藥物高度耐藥[16]。治療上應選用透過血腦屏障較好的抗生素,國內外文獻報道可選萬古霉素聯合三代頭孢治療[1,14]。除了早期靜脈滴注足量廣譜敏感的抗生素外,應盡早對患者采取外科干預:包括腦脊液的引流、鞘內或腦室內給藥。腦室外引流管內給藥常可獲得滿意效果,應用抗生素鹽水持續沖洗側腦室治療腦室管膜炎效果好[17]。本病例患者因家屬放棄治療而未能觀察到治療效果。
綜上所述,腦室管膜炎是化膿性腦膜炎常見的并發癥之一,也可獨立發病。常見于新生兒及嬰兒,成人亦可發病,其病情進展迅速、預后不良。腦脊液培養和藥敏試驗是診斷和治療的金標準。因其早期診斷困難,故臨床醫生應高度警惕快速進展的化膿性腦膜炎,聯合神經外科及時有效的進行診治以挽救患者生命。
[1]于 烽,馬 強,韓瑞璋. 顱腦術后并發腦室炎85例臨床分析[J]. 2016,21(10):632-633.
[2]張麗麗,袁寶強. 化膿性腦膜炎合并腦室管膜炎18例臨床觀察[J]. 中華實用診斷與雜志,2008,22(11):855-856.
[3]Korinek AM,Baugnon T,Golmard JL,et al. Risk factors for adult nosocomial meningitis after craniotomy:role of antibioic prophylaxis[J]. Neurosurgery,2006,59:126-133.
[4]Yi U,Carman KB,Yi R,et al. Brain magnetic resonance imaging findings suggestive of widespread white matter involvement in children with Streptococcus mitis meningitis[J]. Turk J Pediatr,2012,54(4):425-428.
[5]宋 明,張雅卓. 腦室感染[A]. 腦室外科學[M]. 北京:人民衛生出版社,2011. 239-252.
[6]Hazany S,Go JL,Law M. Magnetic Resonance Imaging of Infectious Meningitis and Ventriculitis in Adults[J]. Top Magn Reson Imaging,2014,23(5):315-325.
[7]Mohan S,Jain KK,Arabi M,et al. Imaging ofmeningitis and ventriculitis[J]. Neuroimaging Clin N Am,2012,22:557-583.
[8]畢智勇,張鵬飛,韓立江,等. 多重耐藥鮑曼不動桿菌腦室炎1例[J]. 中國臨床神經外科雜志,2014,19(3):192.
[9]Lambo A,Nchimi A,Khamis J,et al. Primary intraventricular brain abscess[J]. Neuroradiology,2003,45:908-910.
[10]Fukui MB,Williams RL,Mudigonda S. CT and MR imaging features of pyogenic ventriculitis[J]. AJNR Am J Neuroradiol,2001,22:1510-1516.
[11]孟黎輝,李 永. 持續腦室外引流并發鮑氏不動桿菌感染的原因分析及預防對策[J]. 中華醫院感染學雜志,2011,21:3172-3174.
[12]徐 明,石廣志,唐明忠,等. 1997~2010年某院神經外科患者腦脊液分離菌及其耐藥性研究[J]. 中華實驗和臨床感染病雜志電子版,2012,6(3):23-29.
[13]李希芝,馬 駕,劉慶新. 感染性心內膜炎并中樞神經系統損害二例誤漏診原因分析及文獻復習[J]. 臨床誤診誤治,2016,29(1):32-35.
[14]潘 敏,黃小瑜,易燕桃. 1例草綠色鏈球菌化膿性腦膜炎患者的藥學監護[J]. 北方藥學,2016,13(4):129-130.
[15]Durand M,Calderwood S,Weber D,et al. Acute bacterial meningitis in adults:a review of 493 episodes[J]. N Engl J Med,1993,328:21-28.
[16]劉 慧,杜國新. 草綠色鏈球菌感染及其耐藥性分析[A]. 中華醫院管理學會第十二屆全國醫院感染管理學術年會[C]. 2005.[17]黨 帥,劉大燕,李 旭. 雙側腦室外持續引流加腦室內藥物灌洗治療重癥腦室炎臨床觀察[J]. 中國綜合臨床,2007,23(10):898-899.
1003-2754(2017)07-0652-02
R742
2017-03-12;
2017-06-25
(1.長春醫學高等專科學校,吉林 長春 130031;2.吉林大學白求恩第一醫院二部神經內科,長春 130031) 通訊作者:劉晶瑤,E-mail:xiaohua208@sina.com

