預見性護理措施對外科長期臥床患者褥瘡的預防作用
許小梅, 郝艷芳
(陜西省榆林市第一醫院, 1. 重癥醫學科; 2. 骨科, 陜西 榆林, 719000)
預見性護理措施對外科長期臥床患者褥瘡的預防作用
許小梅1, 郝艷芳2
(陜西省榆林市第一醫院, 1. 重癥醫學科; 2. 骨科, 陜西 榆林, 719000)
預見性護理; 長期臥床; 褥瘡
褥瘡是臨床常見并發癥之一,據相關研究[1]統計,中國醫院住院患者中褥瘡的發病率為3%~14%。患者一旦發生褥瘡,不僅會加重病情,延緩康復,還可能繼發感染而危及生命,因此褥瘡的預防一直是長期臥床患者護理中的重點和難點[2]。雖然近年來隨著護理技術和護理質量不斷進步,外科長期臥床患者的褥瘡發生率有所下降,但褥瘡的預防效果仍不夠理想[3]。因此,為有效降低外科長期臥床患者的褥瘡發生率,本院對外科需長期臥床患者實施了預見性護理措施,現將結果報告如下。
1 資料與方法
1.1 一般資料
將2014年7月—2015年12月在本院接受治療的90例外科長期臥床患者作為本次研究對象,采用隨機數表法分為觀察組和對照組各45例。觀察組中,男29例、女16例,年齡28~74歲,平均(54.37±6.67)歲,住院時間32~66 d, 平均(49.21±7.67)d,Braden量表[4]評估褥瘡風險顯示高風險25例、中風險14例、低風險6例。對照組中,男28例、女17例,年齡29~76歲,平均(50.37±6.31)歲,住院時間34~68 d, 平均(50.39±7.08) d, Braden量表評估褥瘡風險顯示高風險24例、中風險16例、低風險5例。2組患者在性別構成、年齡結構、住院時間、褥瘡發生風險方面比較,差異無統計學意義(P>0.05)。納入標準[5]: ① 患者在住院前未有褥瘡發生; ② Braden評分不高于18 分。排除標準[6]: ①合并有下肢動脈疾病、糖尿病以及血管源性營養不良等疾病的患者; ② 患有會對皮膚觀察產生影響的皮膚病的患者; ③在住院前1周內使用過糖皮質激素的患者; ④出現意識障礙的患者。本研究得到本院倫理委員會批準,且征得患者同意。
1.2 方法
1.2.1 對照組: 實施常規護理措施,包括根據醫囑給予患者相應的用藥指導,宣教疾病相關知識,監測患者各項生命體征和觀察指標,觀察患者的意識狀態和行為狀態,發現異常及時報告醫師處理。
1.2.2 觀察組: 實施預見性護理措施。① 提高護理人員、患者及家屬對褥瘡的認知水平。從醫學、解剖學、心理學、人體力學等多方面講解褥瘡相關知識和護理知識,加強護理人員、患者及家屬對褥瘡護理目的、方法、價值的認識。② 對因長期臥床產生孤獨、抑郁等消極心理的患者實施心理干預,提高護理依從性。③ 護理中做好勤翻身、勤整理、勤擦洗、勤檢查、勤更換、勤按摩、勤交代工作,從多方面防止患者局部組織受長期壓迫而引發褥瘡。④ 做好預防潮濕的工作,長期臥床患者發生大小便失禁時,應及時進行清潔清理工作,保證患者皮膚干燥、潔凈、平整; 若患者由于切口引流或排汗過多引起皮膚潮濕時,應及時予防潮措施。⑤ 做好褥瘡實時監控。建立翻身卡,記錄翻身次數、翻身時間、體位等,嚴格按照翻身時間表幫助患者翻身,并在翻身時對患者易發生褥瘡的部位進行詳細檢查。⑥ 針對褥瘡發生情況進行對癥處理。當發現患者出現可疑深部組織損傷時,應避免皮膚受壓,更換體位; 患者局部出現瘀血紅潤時,應在避免受壓的同時,增加翻身次數,采用溫水擦浴; 出現炎性浸潤時,在避免受壓的同時,用水膠體敷料或泡沫敷料保護患處,以生理鹽水擦拭皮膚; 對發生褥瘡患者改用氣墊床,根據患者的體質、睡眠習慣、受力程度調節充氣量。⑦ 囑患者食用高營養、高蛋白食物,給予良好的營養支持,增強免疫力。
1.3 觀察指標
觀察2組患者褥瘡發生率、褥瘡發生嚴重程度、受壓部位表皮穩定及體表壓力變化。褥瘡嚴重程度評定標準[7-8]: 0度為無褥瘡; Ⅰ度為患者局部皮膚組織出現瘀血,可見紅斑; Ⅱ度為局部組織受壓發生水皰,可見皮膚因充血發紅; Ⅲ度為局部出現潰瘍,但潰瘍未超過皮膚表層,為淺潰瘍,潰瘍基底部為蒼白色; Ⅳ度為局部出現炎癥,皮膚組織發生缺血壞死,呈黑色,為深度潰瘍。
1.4 統計學分析
2 結 果
2.1 褥瘡發生情況
觀察組的褥瘡總發生率低于對照組,差異有統計學意義(P<0.05), 見表1。
2.2 褥瘡發生嚴重程度
觀察組患者0度褥瘡發生率高于對照組,差異有統計學意義(P<0.05); 2組患者Ⅰ度褥瘡發生率差異無統計學意義(P>0.05); 觀察組Ⅱ度、Ⅲ度、Ⅳ度褥瘡發生率低于對照組,差異有統計學意義(P<0.05)。見表2。

表1 2組患者褥瘡發生情況比較[n(%)]
與對照組比較, *P<0.05。

表2 2組患者褥瘡嚴重程度比較[n(%)]
與對照組比較, *P<0.05。
2.3 受壓部位表皮溫度和體表壓力比較
觀察組患者受壓部位的表皮溫度和體表壓力低于對照組,差異有統計學意義(P<0.05), 見表3。
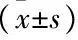
表3 2組患者受壓部位表皮溫度和體表壓力比較
與對照組比較, *P<0.05。
3 討 論
褥瘡又稱壓瘡、壓力性潰瘍,是由于局部組織長時間受壓迫、摩擦而導致皮膚組織出現持續性缺氧、缺血、營養不良等,引起血液循環障礙及神經營養紊亂而致局部組織發生潰爛或病理性壞死的一種疾病[9]。大量實踐[10-11]表明,長期臥床是褥瘡最為主要的引發原因。據相關調查[12]顯示,長時間臥床引發的褥瘡占褥瘡患者的70%左右。有研究[13]發現,當人體局部皮膚的體表壓力高于32 mmHg時,皮膚下層血管易受損,可發生變形或扭曲,導致局部血液循環受阻,發生壞死,進而形成褥瘡,人體局部受壓時間與褥瘡發生幾率成正比。患者若發生褥瘡,很可能會引起繼發感染,從而延遲康復,甚至危及生命,給患者及家屬帶來巨大的身心痛苦,因此褥瘡的預防護理具有重要意義。
預見性護理是一種針對某種疾病的發生發展特點給予針對性護理措施的護理工作模式,主要包括兩方面: 一是以預防疾病發生為主,在疾病未發生時,針對可能導致疾病的因素采取針對性措施,防止疾病發生; 二是在疾病發生后,針對可能導致疾病發展的因素迅速給予相應護理措施,防止疾病進一步惡性。長期臥床患者在臥床期間,由于摩擦力、垂直壓力、營養不良、皮膚抵抗力下降等均可能發生褥瘡,且褥瘡好發于肋骨、粗隆、髖部等肌肉層較薄或無肌肉包裹的骨隆突出處[14]。預見性護理措施可針對褥瘡誘發因素,采用多種護理方法加以干預,從而提高皮膚質量,降低褥瘡發生率。
對于長期臥床患者,護理人員應在護理過程中幫助其經常更換體位,保護皮膚,正確移動,補充營養,以便有效減少褥瘡發生。本研究觀察組對外科長期臥床患者實施預見性護理措施,結果證實,患者褥瘡發生率僅為8.89%,低于采用常規護理措施的對照組患者的褥瘡發生率(P<0.05); 同時,觀察組患者褥瘡嚴重程度、受壓部位的表皮溫度和體表壓力均顯著低于對照患者(P<0.05)。由此可見,預見性護理措施能夠有效降低褥瘡發生率。分析原因在于,采用預見性護理措施的觀察組在護理過程中加強了對患者及家屬的健康教育和心理干預,提高了患者的護理依從性; 加強基礎護理,保證了患者的個人衛生和病床、病房的干凈整潔; 加強褥瘡的針對性護理,保證翻身次數,避免了患者受壓部位壓迫時間過長,并保持患者皮膚干燥,減少了褥瘡的發生; 在褥瘡發生后第一時間給予處理,避免了褥瘡加重; 注意為患者補充營養,提高了患者自身免疫力。
綜上所述,預見性護理措施可有效降低外科長期臥床患者褥瘡表皮溫度和體表壓力,進而降低褥瘡發生率,并減輕褥瘡發生嚴重程度。
[1] 程圣英, 冉林晉, 劉臘梅. 壓瘡的綜合防治[J]. 中國康復理論與實踐, 2015, 21(11): 1290-1293.
[2] 許麗敏, 郎云琴, 詹才勝. 壓瘡防范措施的改進及效果分析[J]. 中華護理雜志, 2013, 48(7): 621-623.
[3] 戴正銀, 林紅霞, 王彤. 集束化干預策略在老年臥床患者預防壓瘡護理中的應用[J]. 江蘇醫藥, 2014, 40(20): 2522-2523.
[4] 王敏, 祝啟蘭, 姚丹, 等. 壓瘡護理小組在神經內科壓瘡預防中的作用[J]. 實用臨床醫藥雜志, 2014, 18(20): 136-137.
[5] 朱守林, 瞿小龍, 李來娟等. 壓瘡知識培訓對壓瘡現患率及預防措施的效果分析[J]. 實用臨床醫藥雜志, 2016, 20(16): 213-214, 217.
[6] 吳曄, 李秀蘭, 陳雨梅, 等. 改良護理法預防腰椎融合術患者并發壓瘡的效果評價[J]. 實用臨床醫藥雜志, 2014, 18(2): 61-63.
[7] 郭蘭, 尹艷華. 綜合護理干預對ICU患者壓瘡形成及生活質量的影響[J]. 國際護理學雜志, 2013, 32(9): 1953-1955.
[8] Kwong E W, Hung M S, Woo K. Improvement of pressure ulcer prevention care in private for-profit residential care homes: an action research study[J]. BMC Geriatr, 2016, 16(1): 192-200.
[9] 孫春霞, 葛東明, 丁漣沭. 預見性護理在神經外科重癥監護病房安全管理中的應用[J]. 實用醫學雜志, 2013, 29(19): 3248-3251.
[10] 孫晨曦, 杜麗麗. 對臥床老年患者壓瘡進行綜合護理的效果分析[J]. 國際護理學雜志, 2013, 32(3): 490-492.
[11] Coleman S, Nixon J, Keen J. Using cognitive pre-testing methods in the development of a new evidenced-based pressure ulcerrisk assessment instrument[J]. BMC Med Res Methodol, 2016, 6(1): 158-168.
[12] Rathore F A, Ahmad F, Zahoor M U. Case Report of a Pressure Ulcer Occurring Over the Nasal Bridge Due to a Non-Invasive Ventilation Facial Mask[J]. Cureus, 2016, 8(10): 813-818.
[13] 魏亞麗, 李松梅. 神經內科老年患者壓瘡危險因素分析及相關護理措施[J]. 實用臨床醫藥雜志, 2016, 20(6): 22-24.
[14] 鄧霞, 曾穎, 汪敏. 壓瘡安全管理在101例老年臥床患者壓瘡預防中的應用[J]. 重慶醫學, 2013, 42(1): 109-110.
2017-03-28
陜西省科技攻關項目(2002K10-G1)
郝艷芳, E-mail: 670324420@qq.com
R 473.6
A
1672-2353(2017)16-191-03
10.7619/jcmp.201716067

