“短期”口服“激素”也要十分小心
首先要說明,題目中的“激素”不是科學意義上的激素,醫(yī)學中的激素大致是指內分泌等腺體分泌到血液中的活性物質,如胰島素、甲狀腺素、生長激素等都是生命不可缺少的。但一般老百姓所指的“激素”,主要是指腎上腺皮質激素,或者稱糖皮質激素、皮質類固醇、皮質激素等,尤其是化學合成的有類似作用的藥物(如強的松)。本文主要討論這類藥物。
短期口服“激素”治療某些病效果突顯
這類“激素”因為具有強有力的抗過敏、抗炎、抑制免疫等作用,所以當醫(yī)師束手無策時,往往就想到用它。從1944年開始已用了70余年,對不少疾病效果的確不錯,但逐漸發(fā)現使用這些藥物有不少不良反應。尤其是長期用藥時,可出現醫(yī)源性皮質醇增多癥,即全身發(fā)胖、滿月臉、腹部肥胖有紫紋等。老百姓最怕形象上的改變,所以一聽說要用“激素”,往往拒絕。但醫(yī)師治病又不得不用,所以除了化學合成、不良反應少的新“激素”以外,改為短期用藥也是辦法之一。短期口服“激素”尤其用于哮喘、慢性阻塞性肺病、類風濕性關節(jié)炎、胃腸道炎性病如慢性結腸炎等。有時針對非特異性肌肉關節(jié)疼痛和各種出疹等,雖無明確循證醫(yī)學證據時也用。
短期口服“激素”也存在不良反應風險
短期口服“激素”雖然減少了醫(yī)源性皮質醇增多癥,但究竟還有什么缺點呢?美國一些學者對這一問題進行了研究,其結果發(fā)表在2017年4月12日出版的《英國醫(yī)學雜志》上。
他們從全美國私立保險機構中取得資料,選取2012年1月1日到2014年12月31日這3年中18~64歲的成人1 548 945人(因65歲以上往往進入國家的醫(yī)療保險中了)。另外2011年的資料有時也有用,以檢查2011年用過“激素”否。所謂短期,指門診患者處方“激素”3年中總計在30天以下者,應用時間中數為6天,只計口服,不計注射、噴霧吸入等用法。如此用藥者一共327 452人(21.1%),也就是說,3年中5個美國人就有1個口服過“激素”。用藥者平均年齡為45.5歲,大于不用藥者44.1歲,婦女較多,均有統計學意義的差別。
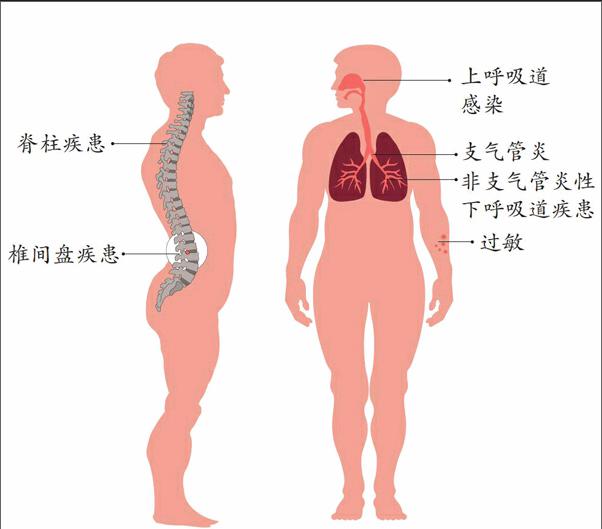
短期口服“激素”的適應證,前6位疾病為:上呼吸道感染、脊柱疾患、椎間盤疾患、過敏、支氣管炎及非支氣管炎性下呼吸道疾患。這6種病占所有處方的一半。開這些處方者主要是家庭醫(yī)生及普內科醫(yī)生。
此表為根據美國食品和藥物管理局要求說明書上列出短期用激素造成的前3種不良反應,可以看出,即使小劑量用藥也要小心。不過,在用藥以后的31~90天內這些不良反應是減少的。
有少數人會因這些不良反應而住院。統計結果因用藥而發(fā)生膿毒癥住院占用藥者0.05%,未用藥者為0.02%,因血栓住院者兩者各為0.14%及0.09%,因骨折而住院者各為0.51%及0.39%。
從以上研究可見,即使短期口服“激素”避免了發(fā)胖的不良反應,但其他嚴重不良反應仍是不少的,有些甚至是可以致命的,所以即使“激素”是個好藥,其某些藥理作用也是其他藥物所不能比擬的,但是這應該由醫(yī)師、藥師及專業(yè)人員來考慮,衡量利弊,應該用的還是要用,但盡量要求其劑量小,療程短,而不應該濫用。至于某些病除了“激素”以外可以有其他替代藥物的,則應該用替代藥物而不用“激素”。
應用激素,應在專業(yè)醫(yī)師指導下服用
上述研究還發(fā)現短期口服“激素”幾乎有一半是全科醫(yī)生開的處方,他們對藥物反應的認識可能不夠。而我國目前醫(yī)改正在推廣家庭醫(yī)生制度,因此應該加強對家庭醫(yī)生的培訓,增加這方面的知識,如果必須用“激素”,則不應該用大劑量,不用上述千篇一律的“套餐”,對患者用藥應因人而異。
對于患者來說,應該認識到“激素”有其獨特的作用,有時甚至能“起死回生”,如在搶救休克時,不能在應該用“激素”時盲目拒絕。但是也不能把“激素”看做萬能靈藥,從自己家的小藥箱中找出上次吃剩的直接吃。總之,“激素”必須在有經驗的醫(yī)務人員指導下使用。最后說一句,其他的激素如胰島素、甲狀腺素等,決不能和腎上腺皮質激素混為一談,否則就是打擊一大片,制造“冤假錯案”了!在醫(yī)藥方面應該聽正規(guī)培養(yǎng)的醫(yī)師意見!
(張家慶教授博客:www.blog.sina.com.cn/drzjq)endprint

