腹腔鏡下穿孔修補術治療老年胃潰瘍合并胃穿孔的效果觀察
王茂強 黃煥基 陳順娣 陳正修 何靈生
腹腔鏡下穿孔修補術治療老年胃潰瘍合并胃穿孔的效果觀察
王茂強 黃煥基 陳順娣 陳正修 何靈生
目的研究腹腔鏡下穿孔修補術用于老年胃潰瘍合并胃穿孔患者治療中的療效.方法148例老年胃潰瘍合并胃穿孔患者, 根據手術方式不同分為開腹組(76例)與腹腔鏡組(72例).開腹組患者給予開腹穿孔修補術治療, 腹腔鏡組患者給予腹腔鏡下穿孔修補術治療.對比兩組患者的手術治療效果.結果兩組手術時間比較差異無統計學意義(P>0.05);腹腔鏡組術中出血量、術后下床活動時間、住院時間分別為 (18.3±4.5)ml、(1.47±0.22)d、(6.81±1.26)d, 均優于開腹組的(42.9±8.1)ml、(2.84±0.36)d、(10.45±1.74)d, 差異均具有統計學意義(P<0.05);腹腔鏡組術后并發癥發生率5.56%低于開腹組的17.11%,差異具有統計學意義(P<0.05).術后1 h兩組患者血清胃泌素(GAS)水平比較差異無統計學意義(P>0.05);腹腔鏡組術后6、24、48 h的血清GAS水平分別為(42.1±4.5)、(52.1±4.9)、(64.3±8.2)pg/ml, 均明顯高于開腹組的(38.2±5.2)、(45.3±5.4)、(53.8±7.6)pg/ml, 差異均具有統計學意義(P<0.01);腹腔鏡組患者術后肛門排氣時間、腸鳴音恢復時間分別為(31.1±6.3)、(14.5±3.5)h, 均短于開腹組的(39.4±8.9)、(22.3±4.4)h, 差異均具有統計學意義(P<0.01).術后1、3、5 d, 腹腔鏡組患者視覺模擬評分法(VAS)評分分別為 (3.59±0.46)、(2.05±0.13)、(1.18±0.10)分 , 均低于開腹組的 (4.51±0.42)、(3.27±0.28)、(1.93±0.18)分, 差異均具有統計學意義(P<0.05).結論腹腔鏡下穿孔修補術對老年胃潰瘍合并胃穿孔患者的創傷更小, 患者術后的胃腸動力恢復更快, 術后可早期下床、進食, 縮短住院時間, 對于符合腹腔鏡手術適應證的患者應盡量優先選擇腹腔鏡手術治療.
腹腔鏡;穿孔修補術;開腹手術;胃潰瘍;胃穿孔;老年
現回顧性分析本院收治的148例老年胃潰瘍合并胃穿孔患者的臨床資料, 探究腹腔鏡手術與開腹手術的療效差異,匯報如下.
1 資料與方法
1.1 一般資料 選取2016年1月~2017年7月在本院就診的148例老年胃潰瘍合并胃穿孔患者作為研究對象, 全部患者均符合穿孔修補術的適應證, 在本院接受穿孔修補術治療.排除合并嚴重臟器功能障礙的患者, 排除病例資料不完整的患者, 排除合并精神疾病的患者.根據手術方式不同分為開腹組(76例)與腹腔鏡組(72例).開腹組患者中男43例, 女33例, 年齡64~82歲, 平均年齡(71.1±3.6)歲;穿孔到手術的時間3~21 h, 平均時間(11.2±3.3)h;胃穿孔29例, 十二指腸穿孔47例.腹腔鏡組患者中男40例, 女32例, 年齡63~80歲, 平均年齡(71.7±3.8)歲;穿孔到手術的時間3~23 h,平均時間(11.6±3.8)h;胃穿孔25例, 十二指腸穿孔47例.兩組患者一般資料比較差異無統計學意義(P>0.05), 具有可比性.
1.2 方法 開腹組患者實施開腹穿孔修補術治療, 患者行氣管插管全身麻醉, 取仰臥位, 于上腹部正中做一個切口, 吸盡胃內的氣體、液體等, 探尋到胃穿孔的具體部位, 對穿孔部位進行8字縫合, 使用大網膜覆蓋縫合部位, 留置引流管,逐層關閉手術切口.術后給予奧美拉唑等常規治療.腹腔鏡組患者給予腹腔鏡下穿孔修補術治療, 給予患者氣管插管全身麻醉, 患者取仰臥位, 在臍部下緣做一個1 mm左右的弧形切口, 插入氣腹針, 建立CO2氣腹, 氣腹壓力維持在10~14 mm Hg(1 mm Hg=0.133 kPa), 然后于劍突下約7.5 cm處做操作孔,置入腹腔鏡, 探查胃穿孔的具體情況, 然后根據穿孔的具體部位另選擇2~3個操作孔, 主操作孔需位于胃穿孔附近.然后在腹腔鏡下進行腹腔內膿液等的清除, 經操作孔置入吸引器到胃腔內, 吸盡胃液, 并取少許穿孔部位組織送病理檢查;經腹腔鏡探查穿孔的具體情況, 使用0號或1號Demon線進行8字縫合, 并使用大網膜對縫合部位進行覆蓋.手術結束后留置引流管, 逐層縫合手術.術后給予常規對癥綜合治療.
1.3 觀察指標 ①圍手術期指標:手術時間、術中出血量、術后并發癥發生率、術后下床活動時間、住院時間.②胃腸動力恢復指標:術后1、6、24、48 h的血清GAS水平, 術后肛門排氣時間、腸鳴音恢復時間.③術后疼痛指標:術后1、3、5 d的疼痛程度評分(VAS評分).
1.4 統計學方法 采用SPSS16.0統計學軟件對研究數據進行分析處理.計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗.P<0.05表示差異具有統計學意義.
2 結果
2.1 圍手術期指標 腹腔鏡組手術時間(48.2±8.5)min, 開腹組手術時間(47.5±8.1)min, 兩組手術時間比較差異無統計學意義(P>0.05).腹腔鏡組術中出血量、術后下床活動時間、住院時間分別為(18.3±4.5)ml、(1.47±0.22)d、(6.81±1.26)d,開腹組術中出血量、術后下床活動時間、住院時間分別為(42.9±8.1)ml、(2.84±0.36)d、(10.45±1.74)d, 腹腔鏡組術中出血量、術后下床活動時間、住院時間均優于開腹組, 差異均具有統計學意義(P<0.05).腹腔鏡組術后并發癥發生率為5.56%(4/72), 開腹組術后并發癥發生率為17.11%(13/76), 腹腔鏡組術后并發癥發生率低于開腹組, 差異具有統計學意義(P<0.05).
2.2 胃腸動力恢復指標 術后1 h兩組患者血清GAS水平比較差異無統計學意義(P>0.05);腹腔鏡組術后6、24、48 h的血清GAS水平分別為(42.1±4.5)、(52.1±4.9)、(64.3±8.2)pg/ml,均明顯高于開腹組的(38.2±5.2)、(45.3±5.4)、(53.8±7.6)pg/ml,差異均具有統計學意義(P<0.01).腹腔鏡組患者術后肛門排氣時間、腸鳴音恢復時間分別為(31.1±6.3)、(14.5±3.5)h,均短于開腹組的(39.4±8.9)、(22.3±4.4)h, 差異均具有統計學意義(P<0.01).見表1.
表1 兩組胃腸動力恢復指標比較
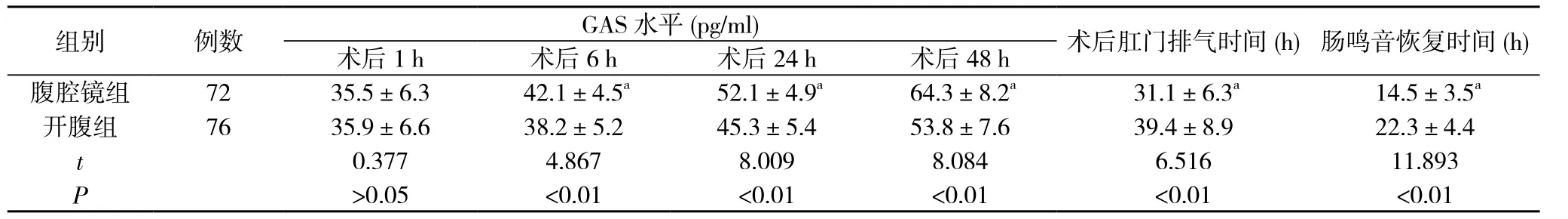
表1 兩組胃腸動力恢復指標比較
注:與開腹組比較, aP<0.01
組別 例數 GAS水平(pg/ml) 術后肛門排氣時間(h)腸鳴音恢復時間(h)術后1 h 術后6 h 術后24 h 術后48 h腹腔鏡組 72 35.5±6.3 42.1±4.5a 52.1±4.9a 64.3±8.2a 31.1±6.3a 14.5±3.5a開腹組 76 35.9±6.6 38.2±5.2 45.3±5.4 53.8±7.6 39.4±8.9 22.3±4.4 t 0.377 4.867 8.009 8.084 6.516 11.893 P>0.05 <0.01 <0.01 <0.01 <0.01 <0.01
2. 3 術后疼痛指標 術后1、3、5 d, 腹腔鏡組患者VAS評分分別為(3.59±0.46)、(2.05±0.13)、(1.18±0.10)分, 開腹組患者VAS評分分別為(4.51±0.42)、(3.27±0.28)、(1.93±0.18)分,腹腔鏡組患者VAS評分均低于開腹組, 差異均具有統計學意義(P<0.05).
3 討論
胃穿孔多是由消化道潰瘍引起的, 是活動期的潰瘍進展到黏膜深部, 并穿透漿膜, 與游離腹腔相通, 出現胃穿孔[1].老年胃潰瘍患者由于機體免疫力差、胃腸功能減弱, 久治不愈更容易誘發胃穿孔, 及時搶救有助于預防彌漫性腹膜炎的發生, 挽救患者生命.常用的手術方法有迷走神經離斷術、單純穿孔修補術、胃大部分切除術等.伴隨著微創醫學的快速發展, 以腹腔鏡為代表的微創術式在各個系統的手術中都得到廣泛應用, 也越來越受患者的歡迎[2,3].
傳統的開腹手術由于手術切口較大, 故而患者術后疼痛程度高, 且胃腸功能恢復較慢, 不利于患者術后的早日康復[4-6].而腹腔鏡下穿孔修補術無需使用電刀、電凝等操作, 手術操作不會對腹腔組織、臟器造成干擾, 故而手術創傷更小, 同時腹腔鏡手術操作機械有套管, 避免膿液等與切口的直接接觸, 且操作機械細長, 便于進行盆腔、膈下、腸間積液的清除,預防術后腸梗阻、腹腔感染、切口感染等并發癥的發生;而且手術操作中腹腔臟器等無需暴露在空氣中, 減少了手術的刺激性, 利于患者術后的胃腸功能恢復, 縮短住院時間[7-10].本研究結果顯示, 腹腔鏡組患者術中出血量、并發癥發生率、術后下床活動時間、住院時間以及術后疼痛程度均優于開腹組, 證明腹腔鏡手術有利于患者術后的康復.血清GAS水平是評估胃腸功能的重要指標, 老年患者在手術的刺激下會增加兒茶酚胺的分泌, 抑制GAS分泌, 從而出現術后的胃腸功能紊亂、胃動力減弱現象.本次研究, 腹腔鏡組術后6、24、48 h的血清GAS水平均明顯高于開腹組, 說明腹腔鏡手術有利于患者胃腸動力的恢復.
綜上所述, 腹腔鏡下穿孔修補術對老年胃潰瘍合并胃穿孔患者的創傷更小, 患者術后的胃腸動力恢復更快, 術后可早期下床、進食, 縮短住院時間, 對符合腹腔鏡手術適應證的患者應盡量優先選擇腹腔鏡手術治療.
[1] 何志剛, 何永忠, 孔凡東, 等. 腹腔鏡下穿孔修補術治療老年胃潰瘍合并胃穿孔的效果分析. 中華臨床醫師雜志(電子版),2016, 10(18):2705-2709.
[2] 桑江勇, 賀家勇. 腹腔鏡與開腹手術治療胃潰瘍性穿孔的綜合療效對比. 新疆醫科大學學報, 2013(11):1647-1649.
[3] 嚴富國, 楊紅江. 腹腔鏡與剖腹胃穿孔修補術對T淋巴細胞亞群的影響. 中國內鏡雜志, 2015, 21(10):1082-1084.
[4] 馬新民. 對老年胃潰瘍合并胃穿孔患者使用腹腔鏡下穿孔修補術進行治療的效果分析. 當代醫藥論叢, 2015(22):232-233.
[5] 白小彬. 腹腔鏡下穿孔修補術治療41例中老年胃潰瘍合并胃穿孔患者臨床效果觀察. 航空航天醫學雜志, 2017, 28(4):457-459.
[6] 李浩. 腹腔鏡手術與開腹手術治療老年胃潰瘍伴胃穿孔的臨床效果觀察. 河南醫學研究, 2017, 26(7):1213-1214.
[7] 劉雷, 安崗, 張建立. 腹腔鏡修補術與開腹手術治療胃潰瘍穿孔的臨床效果觀察. 社區醫學雜志, 2016, 14(4):21-23.
[8] 張文斌. 腹腔鏡下胃穿孔修補術的63例療效觀察. 齊齊哈爾醫學院學報, 2013, 34(15):2227-2228.
[9] 晉志科, 劉濤, 李宗濤. 腹腔鏡下修補術與開腹手術治療潰瘍性胃穿孔的療效對比研究. 臨床醫藥文獻電子雜志, 2016, 3(4):637-638.
[10] 陳子彪, 陳聰, 王觀勝, 等. 腹腔鏡下和常規開腹胃穿孔修補術在治療胃潰瘍性穿孔中的效果對比. 齊齊哈爾醫學院學報,2016, 37(24):3043-3044.
Effect observation on laparoscopic perforation repair in the treatment of elderly gastric ulcer complicated with gastric perforation
WANG Mao-qiang, HUANG Huan-ji, CHEN Shun-di, et al.
Department One of Surgery, Dongguan Fenggang Hospital, Dongguan 523695, China
ObjectiveTo study the efficacy of laparoscopic perforation repair in the treatment of elderly gastric ulcer complicated with gastric perforation.MethodsA total of 148 elderly patients with gastric ulcer complicated with gastric perforation as study subjects were divided by different surgical methods into laparotomy group (76 cases) and laparoscopic group (72 cases). The laparotomy group was treated with open perforation repair, and laparoscopic group was treated with laparoscopic perforation repair. Surgical treatment effect in two groups was compared.ResultsBoth groups had no statistically significant difference in operation time (P>0.05). The laparoscopic group had better intraoperative bleeding volume, postoperative offbed activity time and hospitalization time respectively as (18.3±4.5) ml, (1.47±0.22) d and (6.81±1.26) d than (42.9±8.1) ml, (2.84±0.36) d and (10.45±1.74) d in laparotomy group, and the difference was statistically significant (P<0.05). The laparoscopic group had lower postoperative complication rate as 5.56% than 17.11% in the laparotomy group, and the difference was statistically significant (P<0.05). Both groups had no statistically significant difference in serum gastrin (GAS) level in postoperative 1 h (P>0.05).The laparoscopic group had obviously higher serum GAS level in postoperative 6, 24 and 48 h respectively as (42.1±4.5), (52.1±4.9) and(64.3±8.2) pg/ml than (38.2±5.2), (45.3±5.4) and (53.8±7.6) pg/ml in laparotomy group, and their difference was statistically significant (P<0.01). The laparoscopic group had shorter postoperative anal exhaust time, bowel sounds recovery time respectively as (31.1±6.3) and (14.5±3.5) h than (39.4±8.9) and (22.3±4.4) h in laparotomy group, and their difference was statistically significant (P<0.01).In postoperative 1, 3 and 5 d, the laparoscopic group had lower visual analogue scale (VAS) score respectively as(3.59±0.46), (2.05±0.13) and (1.18±0.10) points than (4.51±0.42), (3.27±0.28) and (1.93±0.18) points in laparotomy group, and their difference was statistically significant (P<0.05).ConclusionFor elderly patients with gastric ulcer complicated with gastric perforation, laparoscopic perforation repair provides less trauma, faster postoperative gastrointestinal motility recovery, and early ambulation and food intake and shorter hospitalization time. Laparoscopic surgery should be the first choice for patients with indications for laparoscopic surgery.
Laparoscope; Perforation repair; Laparotomy; Gastric ulcer; Gastric perforation; Elderly
10.14164/j.cnki.cn11-5581/r.2017.22.011
523695 廣東省東莞市鳳崗醫院外一科
2017-09-28]

