一次性宮頸球囊擴張器在妊娠晚期引產中的應用
張蓉萍, 王方方, 劉 靜, 盧 丹
(江蘇省蘇北人民醫院 產科, 江蘇 揚州, 225001)
一次性宮頸球囊擴張器在妊娠晚期引產中的應用
張蓉萍, 王方方, 劉 靜, 盧 丹
(江蘇省蘇北人民醫院 產科, 江蘇 揚州, 225001)
目的探討一次性宮頸球囊擴張器在晚期妊娠引產中的臨床應用效果。方法選擇晚期妊娠、單胎頭位有引產指征需進行引產分娩的孕婦320例,隨機分為對照組與觀察組,各160例。觀察組孕婦接受一次性宮頸球囊擴張器引產,輔以縮宮素靜脈滴注; 對照組孕婦接受單獨縮宮素靜脈滴注引產。比較2組孕婦宮頸Bishop評分、進入臨產時間、總產程、分娩方式、母嬰并發癥及產婦滿意度調查情況。結果觀察組宮頸Bishop評分優于對照組(P<0.05); 觀察組進入臨產時間、總產程短于對照組(P<0.05或P<0.01); 觀察組陰道分娩率高于對照組(P<0.01); 2組母嬰并發癥、不良反應發生率差異無統計學意義(P>0.05), 觀察組滿意度高于對照組(P<0.01)。結論將一次性宮頸球囊擴張器應用于晚期妊娠引產,能有效促進宮頸成熟,縮短產程,提高陰道分娩率,降低剖宮產率,無明顯不良反應,孕婦滿意度高。
妊娠晚期; 引產; 促宮頸成熟; 一次性宮頸球囊擴張器; 縮宮素
孕婦妊娠晚期若存在影響母嬰安全的潛在風險且有陰道分娩條件而不能自然臨產時,可以選擇引產結束妊娠。能否安全、有效地進行引產與宮頸條件密切相關,如果宮頸條件不成熟,會極大降低引產成功率[1], 常需要促宮頸成熟。本科采用一次性宮頸球囊擴張器促宮頸成熟并適時聯合縮宮素靜脈滴注引產,取得了良好效果,現報告如下。
1 資料與方法
1.1 一般資料
選擇2016年4—10月有臨床產科指征(包括羊水偏少、輕度子癇前期、妊娠合并糖尿病、胎盤功能減退、胎兒偏大、延期或過期妊娠等)需進行引產分娩的孕婦320例,年齡20~41歲,孕周37+4~41+5周,宮頸Bishop評分4~6分,宮口未開,均為單胎頭位,無規律宮縮及胎膜早破,無陰道分娩禁忌證,無縮宮素應用禁忌證,引產前所有孕婦均行陰道分泌物檢查且結果正常。將320例孕婦隨機分為2組,觀察組160例孕婦接受一次性宮頸球囊擴張器引產,輔以縮宮素靜脈滴注,對照組160例孕婦接受單獨縮宮素靜脈滴注引產。2組孕婦的年齡、宮頸 Bishop 評分、孕周等一般資料方面差異均無統計學意義(P>0.05)。
1.2 方法
① 觀察組: 采用江蘇愛源科技有限公司生產的一次性宮頸球囊擴張器,于上午10: 00左右放置。孕婦取截石位,外陰、陰道常規消毒,置窺陰器暴露宮頸消毒,無齒卵圓鉗鉗夾在球囊根部,緩慢插入宮頸達10 cm(見導管凸起處進入宮頸口內)。經導管緩慢注入無菌生理鹽水150 mL, 輕輕牽拉導管未見明顯脫出,導管末端予無菌紗布包裹防過敏膠布粘貼于大腿內側,放置后立即聽胎心,孕婦回室后30 min內復查胎心監護,患者可自由體位,活動不受限制。待球囊自行脫落,若破膜及時取出,未臨產者次日8: 00左右取出球囊,最遲不超過24 h取出,給予人工破膜或適時聯合縮宮素靜脈滴注。② 對照組: 將縮宮素2.5 U加入生理鹽水500 mL中,采取靜脈滴注方式給藥,從8滴/min開始,同時觀察孕婦宮縮強弱程度,根據具體情況對滴速進行調整,一般每隔15~30 min調整1次滴速,直至出現有效宮縮(10 min內2~3次宮縮,每次宮縮持續30 s以上,宮縮壓力大于50 mmHg), 最快滴速不超過60滴/min, 并由專人監護胎心及宮縮情況,第1天未見有效宮縮,第2天繼續用藥,方法同前,最多不超過3 d。
1.3 觀察指標
① 宮頸Bishop評分: 于一次性宮頸球囊擴張器或縮宮素使用前、使用12 h后,對孕婦進行宮頸Bishop評分。② 母嬰結局: 記錄所有孕婦進入臨產時間、總產程、分娩方式、母嬰并發癥(產婦軟產道裂傷、產后出血及新生兒窒息)發生率。③ 不良反應: 記錄宮縮過頻、宮縮過強、羊水糞染、絨毛膜羊膜炎(體溫升高≥38 ℃、子宮壓痛、陰道分泌物異味中的任1項)的發生情況。④ 孕婦滿意度。
2 結 果
2.1 宮頸Bishop評分
引產前, 2組孕婦宮頸Bishop評分差異無統計學意義(P>0.05), 引產后12 h, 2組孕婦宮頸Bishop評分均提高,且觀察組評分優于對照組,差異有統計學意義(P<0.05), 見表1。

表1 2組宮頸Bishop評分比較 分
與引產前比較, *P<0.05; 與對照組比較, #P<0.05。
2.2 分娩方式
觀察組陰道分娩率顯著高于對照組,差異有統計學意義(P<0.01), 見表2。
2.3 經陰道分娩孕婦臨產發動時間、總產程
觀察組經陰道分娩孕婦臨產時間及總產程短于對照組,差異有統計學意義(P<0.05或P<0.01), 說明觀察組孕婦進入產程快,總產程縮短,見表 3。

表2 2組分娩方式比較[n(%)]
與對照組比較, **P<0.01。
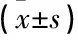
表3 2組經陰道分娩孕婦臨產時間及總產程比較 h
與對照組比較, *P<0.05, **P<0.01。
2.4 經陰道分娩孕婦不良反應、母嬰并發癥及滿意度
2組產婦在不良反應及母嬰并發癥方面比較,差異無統計學意義(P>0.05), 說明觀察組放置宮頸球囊不增加母嬰風險,安全性好。觀察組滿意度高于對照組,差異有統計學意義(P<0.01), 可能與放置宮頸球囊并不影響孕婦自由活動且進入產程較快、陰道分娩成功率較高有關。見表4。

表4 2組經陰道分娩孕婦不良反應、母嬰并發癥及滿意度比較 [n(%)]
與對照組比較, **P<0.01。
3 討 論
若妊娠晚期有陰道分娩條件而未自然臨產時可選擇引產方式促進孕婦盡快進入產程,而宮頸成熟度是決定引產能否成功的重要因素,宮頸成熟度越好,引產成功率則越高[2]。目前常用的促宮頸成熟的方法有機械性擴張和藥物性方法。縮宮素是傳統的引產藥物,通過作用于宮體和宮頸部縮宮素受體,刺激子宮平滑肌收縮,間接致子宮頸擴張,但因子宮頸縮宮素受體分布很少,所以其促宮頸成熟作用弱,引產所需時間長。另外,由于每個孕婦對縮宮素的敏感程度不同,要準確掌握使用劑量和控制時間難度較大,易引發母嬰各種不良反應[3], 而長時間滴注縮宮素容易產生疲勞感,導致孕婦情緒急躁,對引產能否成功表示懷疑,增高剖宮產率。一次性宮頸球囊擴張器屬于非藥物引產,可避免藥物帶來的副作用[4], 作用機制為球囊置于宮頸內口上,對子宮下段和宮頸產生溫和的機械性刺激,從而促進前列腺素有效合成與釋放,注入生理鹽水后球囊張力大,對宮頸造成一定壓力,促進子宮下段消失和宮口擴張,同時球囊壓迫宮頸反射性引起垂體后葉催產素釋放、增加誘導子宮收縮,促進宮頸軟化擴張[5]。宮頸球囊放置后,孕婦可自由活動,不會引起過強宮縮,不需特別監護,依從性好,大大縮短了臨產時間,提高了陰道分娩率,且適用于妊娠高血壓綜合征、胎兒生長受限或胎盤功能欠佳等孕婦的引產工作中[6]。
本研究結果顯示,觀察組中一次性宮頸球囊擴張器放置12 h后宮頸Bishop評分提高,在促宮頸成熟方面優于對照組(P<0.05); 觀察組陰道分娩率86.88%, 高于對照組的64.38%(P<0.01); 觀察組臨產時間、總產程短于對照組(P<0.05或P<0.01), 孕婦滿意度高于對照組(P<0.01); 2組經陰道分娩孕婦不良反應、母嬰并發癥差異均無統計學意義(P>0.05)。由此說明,宮頸球囊擴張器安全性好,能有效促進宮頸成熟,縮短進入臨產時間,加快產程進展,聯合靜脈滴注縮宮素有效提高了陰道分娩率,且對胎兒、新生兒及產后出血量等無不良影響[7-8]。本研究觀察組未發生宮縮過頻、宮縮過強、宮頸損傷、胎盤早剝等,但放置宮頸球囊擴張器作為侵入性操作仍存在一定風險,觀察組出現2例絨毛膜羊膜炎(1例體溫升高達38.5 ℃、1例陰道分泌物有異味)、1例球囊上移,故使用宮頸球囊必須注意做好與孕婦及家屬的溝通工作,告知相關知識,放置球囊前應評估宮頸條件,檢查排除陰道炎癥,放置過程中嚴格執行無菌操作,有感染高危因素存在時酌情使用抗生素預防感染,放置球囊后根據孕婦實際情況適度增加胎心監護,注意監測體溫,觀察陰道有無流血、流液情況,充分聽取患者主訴。按宮頸球囊擴張器放置流程操作,放置宮頸球囊擴張器后需將外露管妥善固定在孕婦大腿內側,可防止球囊上移,避免風險發生。
綜上所述,與單獨使用縮宮素相比,一次性宮頸球囊擴張器聯合小劑量縮宮素靜脈滴注的促宮頸成熟效果和分娩結局更佳,可顯著提高陰道分娩率,特別在開放二胎生育計劃后,可降低初產婦剖宮產率,即降低剖宮產后再孕發生并發癥的風險(如瘢痕切口妊娠、兇險性前置胎盤、胎盤粘連及胎盤植入等),值得臨床推廣應用。
[1] 段紅麗, 劉國成. 宮頸球囊擴張器在妊娠中晚期孕婦引產過程中臨床應用價值[J]. 中國婦幼保健, 2016, 31(2): 432-435.
[2] 喬書花, 劉琳, 李軍霞. 兩種濃度縮宮素在孕晚期引產中的效果觀察及護理[J]. 護理實踐與研究, 2014, 11(7): 80-81.
[3] 梁順銀, 周惠玲, 王蘇, 等. COOK 宮頸擴張球囊臨床使用的療效評估[J]. 廣州醫科大學學報, 2015, 43(4): 69-72.
[4] 孫桂蓉. 催產素聯合COOK 宮頸擴張球囊用于足月妊娠引產的效果分析[J]. 中國婦幼保健, 2016, 31(3): 646-648.
[5] 孫長虹, 陳淑華, 王永芳. 囊式宮頸擴張器在足月妊娠引產中的應用[J]. 醫學理論與實踐, 2014, 27(17): 2329-2330.
[6] 王浩芳. 宮頸擴張雙球囊用于促宮頸成熟及足月妊娠的療效分析[J]. 醫學美學美容旬刊, 2015(4): 280-280.
[7] 梁順銀, 周惠玲, 王蘇, 等. COOK 宮頸擴張球囊臨床使用的療效評估[J]. 廣州醫科大學學報, 2015, 43(4): 69-72.
[8] 鐘晶, 賈金平, 肖永紅, 等. COOK 宮頸擴張球囊在引產中的應用分析[J]. 廣州醫科大學學報, 2015, 43(4): 58-61.
Applicationofdisposablecervicalballoondilatorininductionoflaborinlatepregnancy
ZHANGRongping,WANGFangfang,LIUJing,LUDan
(DepartmentofObstetrics,JiangsuSubeiPeople′sHospital,Yangzhou,Jiangsu, 225001)
ObjectiveTo observe the clinical effect of disposable cervical balloon dilator for late pregnancy induction.MethodsA total of 320 advanced pregnant women with singleton and cephalic presentation who had indications of labor induction were chosen and were randomly divided into two groups, with 160 cases per group. Women in observation group were treated with one-time cervical balloon dilator and induced by oxytocin and women in control group only used oxytocin intravenous infusion. The Bishop score, the time of labor starting, the length of total stage of labor, mode of delivery, maternal and child complications and maternal satisfaction were compared.ResultsThe Bishop score of the observation group was better(P<0.05), the time of labor starting and the length of total stage of labor in observation group was significantly shorter than that in control group(P<0.05 orP<0.01). The rate of vaginal delivery was significantly increased (P<0.01). There were no significant differences in maternal and infants complications and adverse reactions(P>0.05), but nursing satisfaction was higher in observation group than that in the control group(P<0.01).ConclusionDisposable cervical balloon dilator for late pregnancy induced labor can effectively promote cervical ripening, shorten the length of labor, improve vaginal delivery rate, reduce cesarean section rate, increase pregnant women satisfaction and there is no significant adverse reactions.
late pregnancy; induction of labor; promotion of cervical ripening; disposable cervical balloon dilator; oxytocin
R 473.71
A
1672-2353(2017)22-073-03
10.7619/jcmp.201722025
2017-04-25
王方方

