復雜的糖尿病神經病變
文/張哲
復雜的糖尿病神經病變
文/張哲
糖尿病不可怕,可怕的是它的并發癥。然而糖尿病神經病變作為一種常見的并發癥,卻因為其起病隱匿,表現多樣,常常被漏診。待到發現,往往已經喪失最佳的治療時機!因此認識它,重視它顯得尤為重要。
其實糖尿病神經病變挺常見,60%~90%的糖尿病患者都會出現該并發癥,不僅見于病程長、血糖控制不佳的患者,也可見于病程短、血糖波動大的患者,甚至可以出現在糖尿病前期的患者。由于糖尿病神經病變可涉及整個神經系統的各個部位,因此臨床表現復雜多變。一般可分為三個方面:
感覺神經病變。糖尿病相關的感覺神經病變可表現為“陽性”癥狀和“陰性”癥狀。陽性癥狀有持續性燒灼樣疼痛或鈍痛,突發的電擊樣、針刺樣疼痛,刀割樣疼痛,感覺異常以及誘發性疼痛比如痛覺過敏或觸摸痛;陰性的癥狀包括麻木、痛覺減退或喪失、感覺減退或喪失。
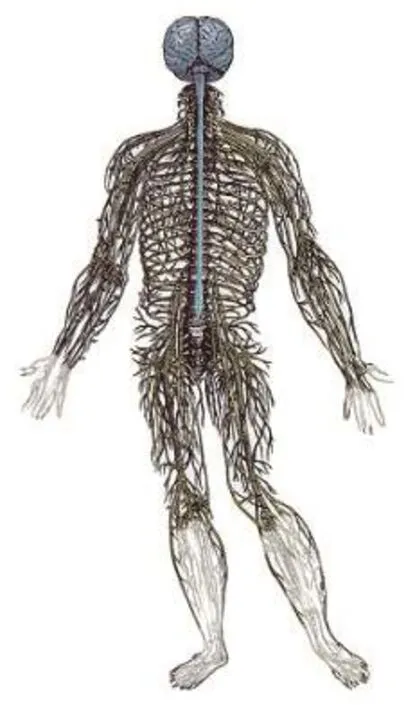
▲糖尿病周圍神經病變中典型改變呈手套襪子樣分布
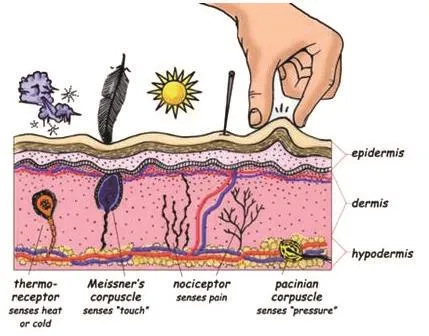
▲糖尿病神經病變可以損害的各種感覺感受器
正常人通過感覺神經感知外界溫度高低,分辨痛覺、觸覺和振動覺。這些感知作用能保護自己的身體不受外界損害。比如洗腳水是燙是涼,腳一放進洗腳盆中就知道,如果燙會立刻把腳收回來。再比如,鞋子里進了砂石,走路就會覺得硌腳,自然就會把鞋里的砂石倒掉再穿。如果缺乏這些感知,肢體受損傷而不自知,就無法保護自身,后果不言而喻。許多糖尿病神經病變的患者洗腳時燙傷皮膚、穿新鞋出現水泡,卻由于感覺缺失未能發現,結果導致足部感染,直至截肢。在英國每年因為糖尿病導致的非外傷性截肢達到7000例以上,患者截肢后2年的生存率僅50%,這樣的死亡率遠高于乳腺癌和前列腺癌。
陽性癥狀會嚴重影響患者的生活質量。曾經碰到過患糖尿病痛性神經病變的患者,全身針刺樣疼痛,不能穿衣蓋被,夜不能寐。也有一些患者表現為全身蟻走感或者下肢涼或冷。這樣的情況療效往往不佳。
感覺神經病變引起的癥狀是糖尿病神經病變患者的最主要表現。不管是陽性癥狀還是陰性癥狀,往往是兩側對稱、夜間較重、下肢比上肢更明顯,呈現為手套襪子樣分布。感覺缺失不易發現,尤其需要臨床醫生和患者保持高度警惕性,定期檢查,以利于早期診斷與治療。
運動神經病變。運動神經支配肌肉活動,任何一個細微的動作都離不開運動神經的工作。運動神經受損以后肌肉會萎縮、無力。糖尿病神經病變較少影響運動神經,但如果有肢體無力,走路不穩,甚至肌肉萎縮一定要引起重視,盡早去醫院檢查。
自主神經病變。自主神經受損害的臨床表現更為豐富。在消化系統可以發生便秘、腹瀉、上腹飽漲、胃部不適、吞咽困難、呃逆;在泌尿系統可以表現為排尿障礙、尿潴留、尿失禁、反復尿路感染;在生殖系統出現性欲減退、陽痿和月經紊亂;在心血管系統可以是固定心率、休息時心率增快、無痛性心肌梗死、體位性低血壓;此外還可表現為半身出汗,下肢皮膚干裂。這些癥狀沒有特異性,容易誤診。自主神經病變可會影響患者的生存質量,也可以使猝死的發生率增高2倍以上。因此當糖尿病患者出現上述表現的時候一定要想到糖尿病神經病變的可能。
糖尿病神經病變的防治重在預防。長病程、血糖高、血糖波動大、肥胖、高血壓、高脂血癥、吸煙等都是糖尿病神經病變發生的高危因素。在這些危險因素中,除了病程無法改變,其他都是可控因素。因此需要積極控制這些危險因素,降低糖尿病神經病變的發生率。平穩控制血糖,同時控制血壓與血脂可以使三分之一的患者避免發生神經損傷。
其次早期診斷、早期治療可以降低致殘致死率。由于糖尿病神經病變表現復雜,容易與其他神經病變混淆,因此診斷該疾病需要相關專科醫生的幫助,切不可妄下論斷。有癥狀的病人固然應該及早就診,沒有表現的患者也應該定期篩查。我國糖尿病協會指南和美國糖尿病協會指南推薦下述情況應該進行糖尿病神經病變的篩查:1.初次確診2型糖尿病的患者;2.確診1型糖尿病滿5年的患者;3.初次篩查正常的患者仍應每年進行一次篩查。篩查的內容除了足部外觀檢查,還包括簡單的問診和五項足部檢測:溫度覺、振動覺、壓力覺、針刺覺、腱反射,大概花5到10分鐘時間就可以完成。如果通過上述步驟仍然不能確診,可以預約肌電圖檢查。
總之,糖尿病神經病變固然可怕,但平穩控糖可以減少發生,早期診斷能夠改善療效。因此要重視預防,重視篩查!如果您是一名糖尿病患者或患者家屬,請關注患者身體發出的信號,一旦出現上述表現,請及時就診。即使沒有上述表現,也應該定期篩查。
糖尿病神經病變的五項基本篩查:
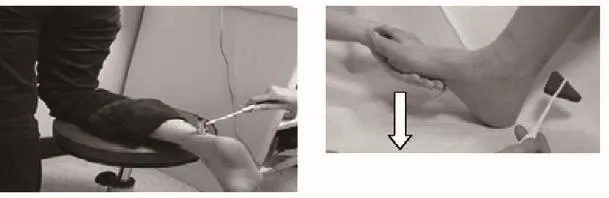
1.腱反射

2.針刺覺

3.溫度覺
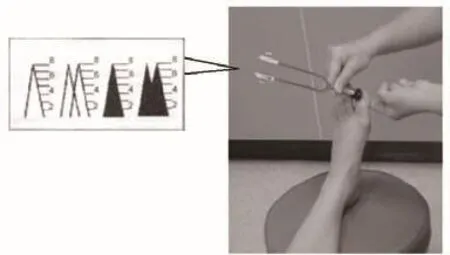
4.振動覺

5.壓力覺

張哲
浙江大學醫學院附屬第一醫院內分泌科主任醫師,中國研究型醫院協會甲狀旁腺與骨質疏松專業委員會委員,浙江省醫學會營養與代謝病學會委員,浙江省醫學會內分泌學分會青年委員會副主任委員。擅長糖尿病及其慢性并發癥的早期篩查與診治,甲狀腺疾病的診斷與治療,對垂體與腎上腺疾病有獨到的見解。
門診時間:周一全天、周三下午

