胎心監測對降低晚期妊娠合并羊水過少孕婦圍產兒死亡率的意義
李朝君, 上官亞娟, 陳軍梅
(陜西省寶雞市岐山縣醫院 婦產科, 陜西 寶雞, 722400)
胎心監測對降低晚期妊娠合并羊水過少孕婦圍產兒死亡率的意義
李朝君, 上官亞娟, 陳軍梅
(陜西省寶雞市岐山縣醫院 婦產科, 陜西 寶雞, 722400)
晚期妊娠; 羊水過少; 胎心監測; 圍產兒死亡
羊水過少是妊娠晚期中常見的產科并發癥之一,一般羊水量少于300 mL稱之為羊水過少[1]。引起羊水過少的病因目前尚未明確,但一般認為是胎兒缺氧和胎兒畸形及胎盤功能異常引起[2]。有研究[3-4]稱,羊水過少的發生率為0.4%~4.0%, 羊水過少嚴重影響圍產兒預后,易導致新生兒窒息、胎兒窘迫,當羊水量少于50 mL時,圍產兒病死率是正常妊娠圍產兒的47倍。本研究選取本院住院分娩的晚期妊娠合并羊水過少產婦,分析其胎心監測與圍產兒結局的相關性,現報告如下。
1 資料與方法
1.1 一般資料
收集本院2014年1月—2016年12月收治并分娩的晚期妊娠合并羊水過少的產婦167例,占總分娩人數的2.6%; 年齡24~42歲,平均年齡(28.35±6.84)歲; 孕周37~42周,平均孕周(38.61±2.73)周; 初產婦97例,經產婦70例。排除標準: 因胎兒生長受限、胎兒畸形及胎膜早破等引起的羊水過少者。以同期羊水正常的產婦167例為對照組, 2組產婦在年齡、孕周等方面均無顯著差異(P>0.05)。
羊水過少的診斷標準為: 羊水指數(AFI)≤8.0 cm為羊水過少臨界值,羊水指數≤5.0 cm為羊水過少絕對值。在剖宮產術中或產時收集羊水,以吸引器或中彎盤的羊水<300 mL診斷為羊水過少。羊水糞染程度診斷標準參照樂杰主編的婦產科學(第7版)標準分為3度。
1.2 胎心監測
所有產婦均應用胎心電子監護儀進行無應激試驗(NST)及宮縮應激試驗監測。監測時長為30 min, 必要時可延長30 min。其胎心監測波形共分為6類: Ⅰ類為NST有反應,胎心率FHR基線正常; Ⅱ類為FHR基線進行性升高,可達160~190 次/min; Ⅲ類為頻發變異減速(VD)或晚期減速(LD); Ⅳ類為NST無反應達1 h; Ⅴ類為FHR基線明顯降低,可達80次/min, 不回升伴頻發VD; Ⅵ類為正弦型波形,其在無胎動反應的基礎上,基線保持在正常范圍內波動,振幅變化一般為5~10次/min, 短變異消失,基線圓滑一致,是胎兒嚴重缺氧的表現[5]。
1.3 觀察指標
觀察記錄所有孕婦的分娩方式、羊水污染、胎兒宮內窘迫、圍產兒死亡等情況的發生率以及波形分類。本研究所有數據采用SPSS 17.0統計學軟件進行分析,計數資料用[n(%)]表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結 果
2組剖宮產率、羊水污染(Ⅱ~Ⅲ)發生率、胎兒宮內窘迫發生率比較,差異均有統計學意義(P<0.05)。2組圍產兒死亡無顯著差異(P>0.05)。見表1。晚期妊娠合并羊水過少孕婦的胎心監測結果顯示,隨波形分類級別的增加,剖宮產率也呈遞增的趨勢; 波形分類Ⅳ~Ⅵ患者的羊水污染(Ⅱ~Ⅲ)發生率要顯著高于波形分類為Ⅰ~Ⅲ的患者; 胎兒宮內窘迫發生率也隨著波形分類級別的增加而增加; 分娩方式、羊水污染、胎兒宮內窘迫的差異也有統計學意義(P<0.05)。見表2。
3 討 論

表1 羊水過少組與對照組圍產兒情況比較[n(%)]
與對照組比較, *P<0.05。
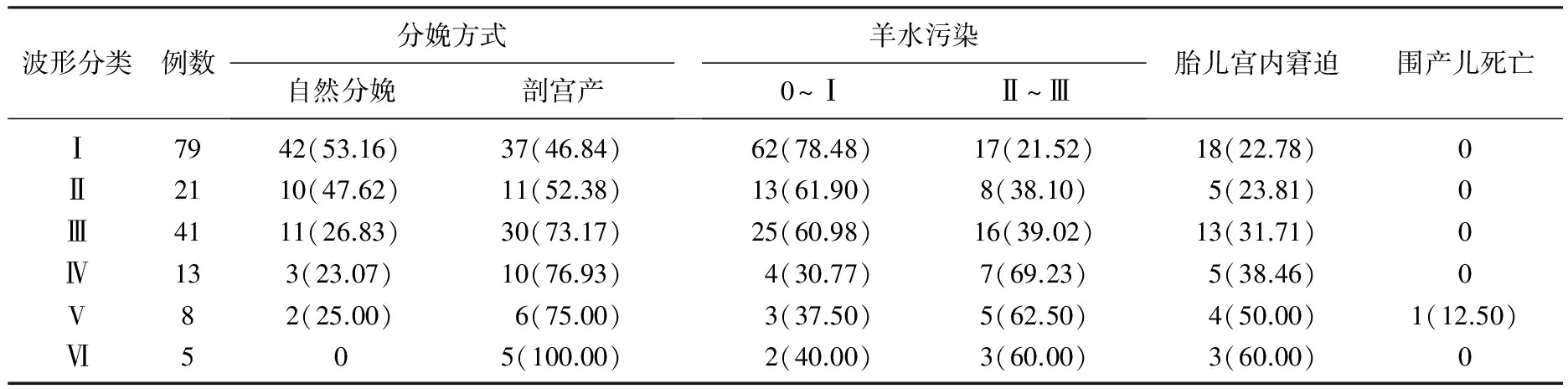
表2 晚期妊娠合并羊水過少孕婦胎心監測結果[n(%)]
羊水過少作為一種妊娠合并癥,導致產婦和胎兒發生一系列并發癥,及早的預防和診治可以獲得良好的妊娠結局[6]。羊水過少的發病原因主要有: ① 胎兒畸形,如腎發育不良、先天性腎缺如及尿道狹窄或閉鎖等胎兒泌尿系統畸形為主; ② 胎盤功能減退,由胎兒生長受限、過期妊娠等導致; ③ 炎癥、宮內感染及羊膜通透性改變等引起的羊膜病變; ④ 母體因素,妊娠高血壓、妊娠中重度貧血等妊娠合并癥使得母體血容量不足,導致羊水過少[7]; ⑤ 藥物因素,有研究[8]稱卡托普利、尼美舒利及異丁苯丙酸等藥物與羊水過少的發生有一定關系。對于妊娠晚期發生羊水過少的產婦,臨床上基本可排除胎兒畸形因素的影響,大多認為是胎盤功能減退引起。
羊水過少易引起胎兒宮內窘迫、羊水污染等,其剖宮產率也明顯提高[9-11]。本研究結果顯示,羊水過少組剖宮產率、羊水污染(Ⅱ~Ⅲ)發生率、胎兒宮內窘迫發生率均要顯著高于對照組,與上述研究結果相一致。這是由于羊水過少使子宮緊裹胎兒,導致胎兒缺氧,胎糞排出后導致羊水污染、胎兒宮內窘迫等一些列問題。適時采用剖宮產能有效避免胎兒宮內窘迫、新生兒窒息等發生。胎心率是判斷胎兒存活的重要表現,而胎兒宮內窘迫的主要表現又是胎心率異常改變。胎心監測是指通過周期性胎心改變、胎心基線率水平及變異來判斷胎兒宮內發育和安危的一種快捷、有效、無創的檢測方法[12-14]。本研究發現,隨著波形分類級別的增加,其分娩方式、羊水污染、胎兒宮內窘迫等發生率也隨之增加。因此在密切觀察產婦的現狀及羊水情況的同時,還應連續加強胎心監測,及時有效地預防羊水污染及胎兒宮內窘迫的發生,從而降低圍產兒發病率及死亡率。
[1] 樂杰. 婦產科學[M]. 7版. 北京: 人民衛生出版社, 2008: 128-129.
[2] 沈加美. 羊水過少治療新探索[J]. 醫學信息, 2011, 26(3): 1772-1773.
[3] 朱惠湘, 陳燕君, 劉靜之, 等. 足月妊娠羊水少116例臨床分析[J]. 吉林醫學, 2012, 33(8): 1608-1609.
[4] 萬小琴, 劉志華. 遠程胎心監護在高危妊娠的臨床應用[J]. 中國優生與遺傳雜志, 2015, 23(1): 64-65.
[5] 閻臻. 晚期妊娠合并羊水過100例胎心監測分析[J]. 中國現代醫生, 2012, 50(20): 124-125.
[6] Chfistianson C, Huff D, Mcpherson E. Limb deformations in oligohydramnios sequence[J]. Am JMed Genet, 2009, 86(5): 430-7.
[7] 劉樂飛. 102例晚期妊娠羊水過少產婦胎心監測與妊娠結局的相關性研究[J]. 中國婦幼保健, 2011, 26(11): 1756-1757.
[8] 田未英. 妊娠晚期羊水過少相關因素分析[J]. 中國現代藥物應用, 2014, 8(12): 66-67.
[9] 席艷妮, 閆峰. 妊娠足月羊水過少108例臨床分析[J]. 陜西醫學雜志, 2016, 45(9): 1205-1206.
[10] 陳紅. 晚期妊娠合并羊水過少胎心監測的臨床研究[J]. 中國實用醫藥, 2016, 11(18): 31-32.
[11] 曹慧蘭, 任雁林, 袁美錦, 等. 產前、產時干預對羊水過少孕婦分娩方式的影響[J]. 海南醫學院學報, 2014, 20(9): 1246-1248.
[12] 趙志, 陳亞清, 李燕. 足月妊娠超聲診斷羊水過少的新測量方法[J]. 實用臨床醫藥雜志, 2013, 17(7): 77-78.
[13] 包影, 歐榮英, 周美茜, 等. 未足月特發性羊水過少的臨床處理及妊娠結局[J]. 中華全科醫學, 2015, 13(1): 72-74.
[14] 孫海英. 羊水過少對胎兒宮內發育遲緩及出生后智力發育的影響[J]. 實用臨床醫藥雜志, 2015, 19(3): 147-148.
R 714.25
A
1672-2353(2017)23-174-02
10.7619/jcmp.201723068
2017-05-29
陜西省寶雞市衛生局2014年度科研項目(2014-10)
陳軍梅

