中西醫治療帕金森病睡眠障礙的效果分析
李 星 王希佳
(武漢市普仁醫院神經內科,武漢,430081)
中西醫治療帕金森病睡眠障礙的效果分析
李 星 王希佳
(武漢市普仁醫院神經內科,武漢,430081)
目的:探討中西醫結合療法對帕金森病患者睡眠障礙的療效。方法:以入院病例號為編號,根據隨機數字表,將120例帕金森睡眠障礙患者隨機分成2組,每組60例。2組均給予帕金森西醫常規療法,對照組在常規療法基礎上給予佐匹克隆,7.5 mg,口服,每晚;觀察組在常規治療基礎上給予補腎定顫安神方,2組患者均治療21 d。治療后,觀察患者臨床療效、PSQI量表評分及不良反應發生情況。結果:2組患者組內治療后PSQI量表評分均低于治療前,P<0.05。觀察組治療后PSQI量表評分明顯低于對照組治療后,P<0.05。觀察組治療后臨床總有效率(93.4%)明顯高于對照組(63.3%),P<0.01。觀察組各種不良反應發生率均低于對照組,P<0.01。結論:中西醫結合療法能后有效降低帕金森睡眠障礙患者PSQI量表評分,提高臨床療效,減少不良反應的發生率。
中西醫結合治療;帕金森病;睡眠障礙;PSQI量表;臨床療效
帕金森病(Parkinsondisease,PD),又名震顫麻痹(Paralysisagitans),是一種常見的中老年神經系統變性疾病[1]。其致病原因目前尚不清楚,但其病理特征為中腦黑質多巴胺能神經元的選擇性和進行性變性[2]。PD屬于中醫學“顫證”“顫震”范疇,輕者表現為頭部搖動或手足震顫,重者肢體顫動不止,甚則肢節拘急,生活不能自理。本病病位在筋脈,與肝、腎、脾等臟相關,病機總屬肝風內動,筋脈失養,病理性質總屬本虛標實,病理因素為風、火、痰、瘀[3]。研究顯示,60%~90%的PD患者患有不同程度的睡眠障礙[4],睡眠障礙可出現在PD病程的任何階段,甚至可先于運動癥狀而出現,極易導致誤診[5]。本研究采用中西醫結合療法治療PD睡眠障礙患者,并通過觀察該方法對患者臨床療效、PSQI量表評分及不良反應發生情況的影響,從而研究研究該種治療方案的療效,現報道如下。
1 資料與方法
1.1 一般資料 選取2014年1月至2016年5月我院神經內科收治的120例帕金森睡眠障礙患者。按照隨機數字表法,將其分為對照組(n=60)及觀察組(n=60)。對照組,平均年齡(47.43±2.95)歲;病程2~35個月;平均病程(13±2.81)個月;中醫證候評分平均(51.98±13.17)分;匹茲堡睡眠量表(Pittsburgh Sleep Quality Index,PSQI)平均(2.10±0.37)分。觀察組,平均年齡(46.45±3.42)歲;病程2~34個月;平均病程(12.7±2.71)個月;中醫證候評分平均(52.35±12.28)分;PSQI平均(2.03±0.44)分。2組患者基線資料差異均無統計學意義(P>0.05)。監護人或患者本人均簽署知情同意書,本研究經我院倫理委員會批準。
1.2 診斷標準 中醫診斷標準:參考1994年國家中醫藥管理局頒布中華人民共和國中醫藥行業標準《中醫病癥診斷與療效標準》中“顫證”及“不寐”的診斷標準[6]。西醫診斷標準:根據中華醫學會神經病學會運動障礙及帕金森病學會2006年制定標準以及英國腦庫PD診斷標準:中老年發病,緩慢進行性加重病程,4項主癥(靜止性震顫、運動遲緩、肌強直和姿勢步態障礙)至少具備2項且運動遲緩必備;根據《中國失眠定義、診斷及藥物治療專家共識(草案)摘要》診斷標準:伴發睡眠障礙癥狀(包括失眠、入睡困難、易醒、多夢、睡眠-覺醒節律障礙或嗜睡等癥狀)至少1項[7-9]。
1.3 納入標準 1)符合PD診斷標準并伴有睡眠障礙(符合失眠診斷標準)的患者;2)入組前3~7 d未使用助眠藥物;3)無嚴重認知障礙及精神疾病病史;4)自愿參與研究,并獲得知情同意。
1.4 排除標準 1)非原發帕金森病患者;2)嚴重感染、心肝腎等器官功能嚴重障礙的疾病;3)備孕期婦女、妊娠或哺乳期婦女;4)伴有意識障礙或者精神病史;5)對本研究使用藥物過敏的患者等。
1.5 脫落與剔除標準
1.5.1 剔除標準 不符合納入標準或滿足排除標準中任一項者。
1.5.2 脫落與剔除標準 1)依從性差,不能配合完成本研究的患者;2)對本研究所用藥物有嚴重并發癥不能耐受的患者;3)研究過程中疾病進行性加重的患者;4)主動要求退出本研究,經勸說無效的患者。
1.6 治療方法 2組患者均給予帕金森患者常規西醫治療:巴絲肼片(上海羅氏制藥有限公司,國藥準字H10930198)125~250 mg/次,3次/d,餐后口服;鹽酸金剛烷胺片(江蘇鵬鷂藥業有限公司,國藥準字H32023575),100 mg,2次/d,餐后口服;吡貝地爾緩釋片(LES LABORATOIRES SERVIER INDUSTRIE法國,國藥準字J20140064),50 mg/次,3次/d,餐后口服。
對照組根據患者病情,給予阿普唑侖0.4~1.2 mg/d。觀察組在西醫常規治療基礎上給予我院補腎定顫安神方加減,主方:山茱萸15 g,枸杞子10 g,當歸15 g,肉蓯蓉15 g,天麻10 g,白芍30 g,茯神30 g,夜交藤30 g,酸棗仁20 g。伴煩躁、潮熱、口干或夜寐多夢,舌紅絳,脈細數者加黃連6 g,阿膠15 g;伴咽干口燥,轟熱升火,心煩易怒,舌質紅絳,脈細數或夜寐多夢,心悸,舌碎,小便短赤者加用熟地黃12 g,當歸15 g;伴心煩不寐,胸悶脘痞,泛惡噯氣;口苦,頭重,目眩;舌偏紅,苔黃膩,脈滑數者加半夏10 g,竹茹15 g;伴噯氣,食少,情志不舒,脅肋脹痛,舌大邊有齒痕,苔厚膩者加用柴胡15 g,郁金12 g,白術15 g;伴肢冷畏寒,腰膝酸軟,小便清長,夜尿多,白帶量多清稀者,加用巴戟天10 g,補骨脂15 g,淫羊藿12 g,1劑/d,早晚各煎1次。21 d為1個療程。
1.7 觀察指標
1.7.1 PSQI(匹茲堡睡眠量表評定)量表評分比較 于患者治療前1 d和治療后,記錄和統計患者治療前后睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙。
1.7.2 臨床療效 治療前后對2組患者的臨床療效進行統計學處理。
1.8 療效判定標準 臨床療效判定標準:根據中國中醫行業標準《中醫病癥診斷療效標準》[10]以及PSQI睡眠質量指數改善程度[11]:痊愈:PSQI改善率>80%,伴隨癥狀消失,停藥不復發,每晚平均睡眠時間6 h,日間功能自我感覺良好;有效PSQI改善率60%~80%,伴隨癥狀緩解,停藥后輕度反復,每晚平均睡眠時間5~6 h,日間功能感覺較好;無效:與治療前無變化。

2 結果
2.1 治療前后PSQI量表評分情況比較 與同組比較,2組患者治療后PSQI量表評分均低于治療前,具有顯著統計學意義(P<0.05)。治療后,觀察組PSQI量表評分明顯低于對照組,差異有統計學意義(P<0.05)。見表1。

表1 2組治療前后PSQI量表評分比較
注:*與同組治療前比較,*P<0.05;△與對照組治療后比較,△P<0.05
2.2 治療后2組臨床療效療效比較結果 觀察組治療后臨床總有效率(95.0%)大于對照組(63.3%),差異有統計學意義(P<0.01)。見表2。
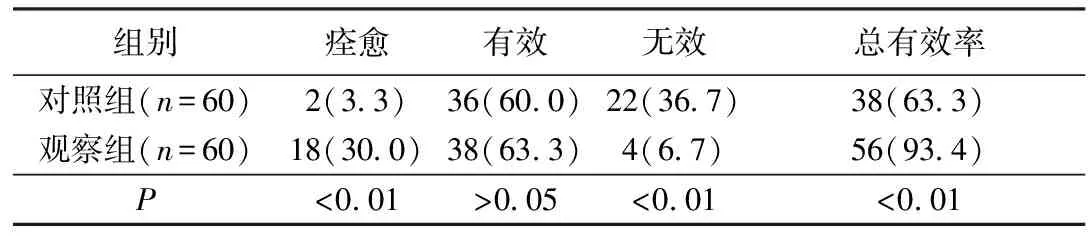
表2 2組治療前后療效比較[例(%)]
2.3 2組治療后不良反應比較結果 治療后觀察組各不良反應發生率均低于對照組,差異有統計學意義,P<0.01。見表3。
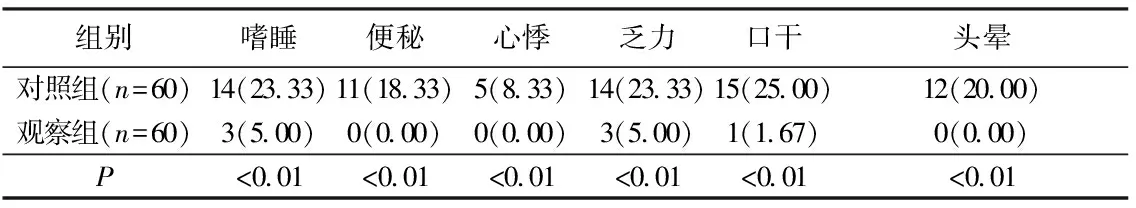
表3 2組治療后不良反應比較[例(%)]
3 討論
睡眠障礙在PD患者中的發生率明顯高于正常人群,且隨著PD的病情加重,睡眠障礙的發生率隨之增高[12]。PD患者的主要類型為入睡和維持睡眠障礙、早醒、白天過度睡眠、快速動眼行為障礙、不寧腿綜合征等。目前對于帕金森患者出現睡眠障礙的病機尚未明確,多由于年齡、PD自身、夜間癥情波動、PD并發癥及治療藥物的選擇和使用等因素有關。對于PD睡眠障礙患者的治療手段主要包括行為和心理干預,藥物治療以及外科手術和物理治療[13]。中醫學認為PD總屬“顫證”“震顫”“顫掉”“痙病”等范疇,《黃帝內經》云:“諸風掉眩,皆屬于肝”,文中“掉眩”即指本病。近代醫家認為本病的病機為肝皆虧損,中年之后肝腎漸虧,在房事及體力勞動等耗損之下,導致陰精匿竭,形衰體敗;在肝腎損傷之上,肝風內起,痰瘀聚結,阻滯腦絡,形成本病。治療以培補肝腎、熄風通絡為主[14]。PD睡眠障礙與運動性癥狀相影響,改善睡眠障礙能夠對運動障礙起到改善作用,從而增強抗PD藥物的治療效果[15]。可見改善PD患者睡眠障礙對PD患者的治療至關重要。為了研究治療該病的有效方案,本研究采用中西醫結合療法治療,為臨床治療PD睡眠障礙患者提供新的途徑。
本研究對觀察組患者給予我院滋腎定顫安神方加減,對比西藥阿普唑侖治療方法,究結果為:2組患者組內治療后PSQI量表評分均低于治療前,P<0.05。觀察組治療后PSQI量表評分明顯低于對照組治療后,P<0.05。觀察組治療后臨床總有效率(93.4%)明顯高于對照組(63.3%),P<0.01。觀察組各種不良反應發生率均低于對照組,P<0.01。中醫治病強調整體觀念,辨證論治,本研究在滋腎定顫安神主方基礎上根據患者的不同伴隨癥狀及證型特征進行加減,有效地避免了服用西藥帶來的不良反應,并隨證加減,靈活變方,在提高臨床療效的同時,改善了患者的生命質量。
綜上所述,中西醫結合療法能后有效降低帕金森睡眠障礙患者PSQI量表評分,提高臨床療效,減少不良反應的發生率,為臨床治療PD睡眠障礙提供新的思路。
[1]陳歡,卓文燕,朱培培,等.腸道菌群與帕金森病的相關性研究進展[J].中國神經精神疾病雜志,2016,42(9):572-576.
[2]鐘德芳.帕金森病癡呆的臨床特征及診治研究進展[J].中外醫學研究,2016,14(7):163-164.
[3]周仲瑛.中醫內科學[M].北京:中國中醫藥出版社,2007:489.
[4]Bernal-Pacheco O,Limotai N,Go CL,et al.Nonmotor manifestations in Parkinson disease.Neurologist,2012,18(1):1-16.
[5]任敏,曾可斌.帕金森病的睡眠障礙[J].中華腦科疾病與康復雜志:連續型電子期刊,2012,2(5):7-10.
[6]國家中醫藥管理局.中醫學病證診斷療效標準[M].南京:南京大學出版社,1994:31-32.
[7]朱其鳳,莫國煥,蔡志玲,等.鹽酸普拉克索治療帕金森病合并睡眠障礙35例[J].廣西中醫藥大學學報,2015,18(4):20-22.
[8]中華醫學會精神科分會.中華醫學會精神科分會精神障礙診斷標準(CCMD-3)[M].濟南:山東科學技術出版社,2001:118-119.
[9]王旭玲,張曉昀,原凡惠,等.酸棗仁湯合甘麥大棗湯加減治療更年期不寐[J].吉林中醫藥,2012,32(7):701.
[10]國家中醫藥管理局.中醫病癥診斷療效標準[S].南京:南京大學出版社,1994:20.
[11]路桃影,李艷,夏萍等.匹茲堡睡眠質量指數的信度及效度分析[J].重慶醫學,2014,43(3):260-263.
[12]Stern AL,NaidooN.Wake-active neurons across aging and neurodegeneration:a potential role for sleep disturbances in promoting disease[J].Springer Plus,2015,4(1):25.
[13]彭根興.養血柔肝安神法對肝血虧虛型帕金森病睡眠障礙的臨床研究[D].合肥:安徽中醫藥大學,2015.
[14]陳少玫.韋啟志張仲景論治不寐探略[J].中華中醫藥雜志,2012,27(4):407-409.
[15]楊立悅.定顫安神方治療肝腎陰虛型帕金森病睡眠障礙臨床療效觀察[D].南京:南京中醫藥大學,2016.
EffectofChineseandWesternMedicineonSleepDisordersCausedbyParkinson′sDisease
Li Xing, Wang Xijia
(DepartmentofNeurology,WuhanPurenHospital,Wuhan430081,China)
Objective:To explore the curative effect of integrated traditional Chinese and Western Medicine on sleep disorders in patients with Parkinson disease.MethodsAccording to the case number and the random number table, 120 patients with Parkinson sleep disorder were randomly divided into two groups, with 60 cases in each group. Two groups were given Parkinson conventional treatment of western medicine. The control group was treated with conventional therapy based on zopiclone 7.5 mg, oral administration, qn. The observation group on the basis of conventional treatment was given Bushen Dingchan Anshen Fang. The two groups were treated for 21 days. After treatment, the clinical efficacy, PSQI scale score and adverse reactions were observed.ResultsThe PSQI score of two groups after treatment was lower than that before treatment (P<0.05). After treatment, PSQI scores of the observation group were significantly lower than the control group after treatment (P<0.05). After treatment the total clinical efficiency (93.4%) in the observation group was significantly higher than the control group (63.3%) (P<0.01). All kinds of adverse reaction rate in the observation group was lower than the control group, (P<0.01).ConclusionThe combination of traditional Chinese medicine and Western medicine can effectively reduce the PSQI scale score of patients with Parkinson sleep disorder, improve the clinical efficacy and reduce the incidence of adverse reactions.
Combined treatment of traditional Chinese medicine and western medicine; Parkinson disease; Sleep disorders; PSQI scale; Clinical effect
R242
A
10.3969/j.issn.1673-7202.2017.12.020
國家自然科學
基金項目(30772870)——止顫湯對帕金森病模型大鼠細胞移植治療中神經干細胞分化誘導作用的研究
李星(1980.03—),男,本科,主治醫師,研究方向:腦血管病、帕金森病,E-mail:38380545@qq.com
(2017-11-10收稿 責任編輯:徐穎)

