糖尿病足病變與生化指標的相關性分析
張明剛
山東省泰安市中心醫院分院檢驗科,山東泰安 271000
糖尿病患者并發糖尿病足,不僅給患者帶來身體上的痛苦,還會影響患者正常行動,降低患者的生活質量。醫學研究證實,糖尿病足的發病與患者的血管病變有著非常密切的關系,但具體的致病關系尚不明確[1]。該文通過對并發糖尿病足的糖尿病患者和普通糖尿病患者各項生化指標進行Logistic回歸分析,尋找糖尿病足致病的危險因素,現報道如下。
1 資料與方法
1.1 一般資料
該次研究選取了2016年1月—2017年7月該院接診的200例糖尿病患者作為研究對象,其中并發糖尿病足的100例患者作為觀察組,另外100例未并發糖尿病足的患者作為對照組。觀察組中有男性患者58例,女性患者42例,年齡在36~78歲之間,平均年齡為(61.23±8.12)歲,病程為 3~19 年,平均病程為(9.23±1.11)年;對照組中有男性患者55例,女性患者45例,年齡在 36~77 歲之間,平均年齡為(61.22±7.98)歲,病程為 3~19年,平均病程為(9.23±1.11)年。兩組患者除去糖尿病足并發情況外,在年齡、性別、病程等方面較為接近,差異無統計學意義(P<0.05),可作為對比研究資料。
1.2 檢驗方法
①根據患者的就診情況,對兩組患者病歷資料中的同型半胱氨酸、糖化血紅蛋白、血紅蛋白、肌酐、血清白蛋白等幾項生化指標的檢測結果進行回顧,必要的數據結果進行詳細記錄[2]。②檢查前患者禁食8 h,進行空腹抽血,用生化促凝管和EDTA-K2防凝管分別采集血液樣本2 mL,隨后將血液樣本及時送至檢驗科。檢驗科工作人員將生化促凝管內的血液標本及時離心,使用奧林巴斯AU640全自動生化分析儀檢測同型半胱氨酸、肌酐、血清白蛋白等項目;使用希森美康XT-2000i全自動血液分析儀檢測血紅蛋白,然后把EDTA-K2防凝管內的血液樣本離心,隨后準確吸取20 μL紅細胞加入1 mL糖化血紅蛋白專用溶血劑中,待紅細胞完全溶解后,使用奧林巴斯AU640全自動生化分析儀檢測糖化血紅蛋白。
1.2 統計方法
所有資料均采用SPSS 19.0統計學軟件進行處理,計量資料采用(±s)表示,計數資料采用[n(%)]表示,分別用t檢驗和χ2進行檢驗,P<0.05為差異有統計學意義。對性別、年齡、病程和同型半胱氨酸、糖化血紅蛋白、血紅蛋白、肌酐、血清白蛋白等幾項生化指標進行Logistic回歸分析。
2 結果
對兩組患者性別、年齡、病程和同型半胱氨酸、糖化血紅蛋白、血紅蛋白、肌酐、血清白蛋白等幾項生化指標進行Logistic回歸分析,結果顯示同型半胱氨酸以及糖化血紅蛋白是糖尿病足致病的危險因素,而血紅蛋白是糖尿病足的保護因素,另外包括性別、年齡、病程和肌酐、血清白蛋白等幾項生化指標,與糖尿病足發病沒有明顯關系,具體統計結果見下表1。
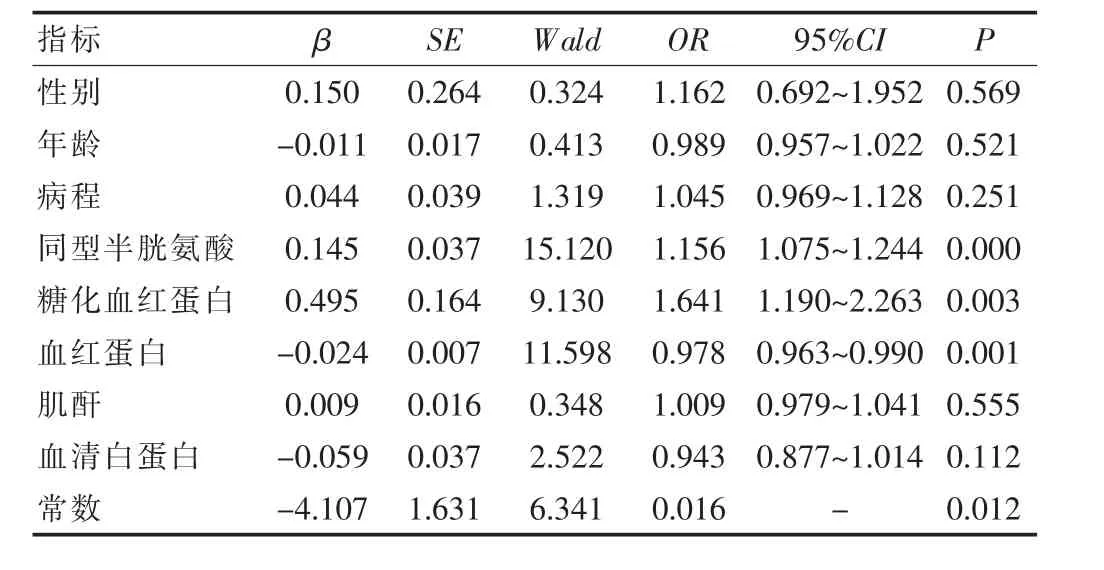
表1 兩組患者logistic回歸分析的結果統計
3 討論
隨著我國社會經濟水平的不斷提高,以及人口老齡化進程的不斷推進,糖尿病的發病幾率呈現出逐年上升的趨勢,與之相對應的各種糖尿病并發癥也明顯增多。糖尿病足作為非常嚴重的一種糖尿病并發癥,由于對患者的身體傷害大,治療困難,治療費用高昂,而受到廣泛的重視。對于糖尿病患者來說,進行提早預防和并發癥控制,是減少糖尿病足的發病率和致死率的關鍵。醫學研究證實,同型半胱氨酸是導致各種心腦血管疾病發病的重要因素,同型半胱氨酸可以直接或間接地破壞人體血管的內皮細胞,導致血管平滑肌細胞異常增殖,而糖尿病足正是由于血管病變引起的。但是已有的研究文獻中,并未對同型半胱氨酸與糖尿病足的發病進行具體分析,兩者之間的相關性,還不能確定[3]。
該次研究中,選擇了并發糖尿病足的糖尿病患者和未并發糖尿病足的糖尿病患者進行對比分析,通過對包括同型半胱氨酸和糖化血紅蛋白在內的多項生化指標的檢測結果進行Logistic回歸分析發現,同型半胱氨酸(OR=1.156,P=0.000)以及糖化血紅蛋白(OR=1.641,P=0.003)是糖尿病足的危險因素,血紅蛋白(OR=0.978,P=0.001)是糖尿病足的保護性因素。其中,糖化血紅蛋白是糖尿病足的危險因素已經被多種研究證實。而血紅蛋白作為保護性因素,在糖尿病足的發病和發展過程中起著非常重要的作用[4]。作為一種蛋白質,血紅蛋白承擔著人體內氧分運輸的職責,血紅蛋白運輸出現問題,會導致缺氧性貧血,加重糖尿病足的發生,且血紅蛋白的水平與糖尿病足的治療和康復有著直接關系。
綜上所述,同型半胱氨酸以及糖化血紅蛋白是糖尿病足致病的危險因素,而血紅蛋白是糖尿病足的保護因素,另外包括性別、年齡、病程和肌酐、血清白蛋白等幾項生化指標,與糖尿病足發病沒有明顯關系。
[1]王艷,趙燕,楊秋萍.2型糖尿病合并骨質疏松的骨密度變化及其糖代謝相關生化指標分析[J].醫藥前沿,2016,6(29).
[2]唐世凡,王朝暉,程錫華,等.2型糖尿病患者大血管病變與踝臂脈搏波傳導速度的相關性研究[J].中國糖尿病雜志,2017,25(3):204-207.
[3]郭凱,何泱,許蕾,等.糖尿病足潰瘍患者耐藥大腸埃希菌感染的臨床特點與相關危險因素分析[J].臨床內科雜志,2016,33(10):690-693.
[4]謝翠華,張倩,符霞軍,等.糖尿病病人足底壓力峰值與糖尿病足底壓力性潰瘍發生的相關性研究[J].護理研究,2016(8):918-921.

