881例疑似耐多藥肺結核患者的耐藥性分析
楊新宇 易俊莉 邢青 田麗麗 代小偉 張潔 王嫩寒 趙琰楓 王甦民 丁北川
近年來, 結核病疫情在發展中國家居高不下, 主要原因之一是大量耐藥菌株的出現以及隨之產生的耐多藥肺結核。由于結核病控制經費不足、肺結核患者督導管理不到位、抗結核藥物的管理混亂及耐藥結核分枝桿菌的傳播和流行,每年導致產生大量的耐多藥肺結核患者。據WHO的《2017年全球結核病報告》估算,2016年在世界范圍內有1040萬例結核病新發患者,我國每年新發結核病患者100萬例左右,其中約7萬例是耐多藥或利福平耐藥結核病[1]。耐藥結核病、特別是耐多藥肺結核的流行已成為我國結核病控制的重要威脅。筆者收集了2014年1月至2016年12月期間北京市各結核病防治(簡稱“結防”)機構和定點醫院報告的疑似耐多藥肺結核患者分枝桿菌耐藥性檢測結果,為臨床診斷、治療及公共衛生工作提供參考。
資料和方法
一、資料
1.對象:2014年1月至2016年12月期間北京市14家結防機構(北京結核病控制研究所、昌平區結防所、朝陽區疾病預防控制中心結防所、大興區結核病預防控制中心、東城區疾病預防控制中心結核病防制科、房山區疾病預防控制中心結防所、懷柔區疾病預防控制中心結防科、密云區結防所、平谷區結核病預防控制中心、石景山區疾病預防控制中心結防所、順義區結防中心、通州區疾病預防控制中心結防所、西城區疾病預防控制中心結防所、延慶區疾病預防控制中心結防所)和6家定點醫院[豐臺區中西醫結合醫院、豐臺區鐵營醫院、中國航天科工集團731醫院(豐臺區)、航天總醫院(豐臺區)、北京老年醫院(海淀區)、北京京煤集團總醫院(門頭溝區)]發現的疑似耐多藥肺結核患者881例,數據涵蓋北京地區的全部結防機構(豐臺區、海淀區、門頭溝區結核病的臨床診療工作由各區定點醫院承擔)。疑似耐多藥肺結核患者為滿足下列任一條件的患者:(1)所有痰培養陽性的復治肺結核患者(復發、返回、初治失敗等);(2)治療≥2個月進行痰培養結果仍陽性的初治肺結核患者;(3)有與耐多藥肺結核患者的接觸史,治療前痰培養陽性的初治肺結核患者。確診為耐多藥肺結核要符合肺結核患者的臨床結核分枝桿菌分離株體外藥物敏感性試驗(簡稱“藥敏試驗”)被證實至少同時對異煙肼和利福平耐藥[2]。
2.資料來源:各結防機構和定點醫院對登記管理的活動性肺結核患者在抗結核治療前,以及治療前菌陽肺結核患者在治療2個月末和5個月末進行痰培養,結果證實為疑似耐多藥肺結核。
二、材料和方法
1.材料:比例法藥敏試驗培養基由珠海貝索生物技術有限公司提供。含藥培養基含藥濃度分別為對硝基苯甲酸(PNB)500 μg/ml,噻吩-2-羧酸肼(TCH) 5 μg/ml,異煙肼(INH)0.2 μg/ml,利福平(RFP)40 μg/ml,鏈霉素(Sm)4 μg/ml,乙胺丁醇(EMB)2 μg/ml,左氧氟沙星(Lfx)2 μg/ml,阿米卡星(Am) 30 μg/ml,卷曲霉素(Cm)40 μg/ml,丙硫異煙胺(Pto)40 μg/ml,對氨基水楊酸(PAS)1 μg/ml。
2.藥敏試驗: 按照《結核病實驗室檢驗規程》[3](簡稱“《規程》”)采用1%比例法對疑似耐多藥肺結核患者的痰培養陽性菌株進行抗結核藥物的藥敏試驗。若耐藥比例≥1%,則判斷為受試菌對該抗結核藥物耐藥(耐藥百分比=含藥培養基上生長的菌落數/對照培養基上生長的菌落數×100%);將統計出的各耐藥菌株耐藥百分比分為高(耐藥百分比為67.0%~100.0%)、中(耐藥百分比為34.0%~)、低(耐藥百分比為1.0%~)3個檔次。
3.初步菌種鑒定:所有菌株均按照《規程》,對疑似耐多藥肺結核患者的痰培養陽性菌株經涂片染色確定為抗酸桿菌后,以PNB培養基作為鑒別培養基,進行初步菌種鑒定,判斷是否屬于結核分枝桿菌復合群。
4.質量控制: ①每批試驗以結核分枝桿菌標準株H37Rv 10-3mg檢測含藥培養基質量。②若高稀釋度菌液(10-4mg/ml)在對照培養基上生長的菌落數少于20個,則重復試驗。③比例法藥敏試驗每年參加國家疾病預防控制中心結核病參比實驗室的室間質評,考核成績均為優秀。
5. 耐藥分類標準:對所有疑似耐多藥肺結核患者都進行一線抗結核藥物(INH、RFP、Sm和EMB)和二線抗結核藥物(Lfx、Am、Cm、Pto和PAS)的藥敏試驗。共對881例疑似耐多藥肺結核患者痰培養陽性的菌株進行了藥敏試驗。根據耐藥情況,分為單耐藥、多耐藥、耐多藥3類(耐多藥中包含廣泛耐藥)。單耐藥:對1種抗結核藥物耐藥;多耐藥:對2種或2種以上抗結核藥物耐藥,但不同時對RFP及INH耐藥;耐多藥:至少對RFP和INH同時耐藥;廣泛耐藥:結核病患者感染的結核分枝桿菌在體外被證實同時對INH、RFP耐藥外,還對任何一種氟喹諾酮類藥物及3種二線抗結核注射劑(Cm、卡那霉素、Am)中的至少一種藥物耐藥。
三、統計學分析
采用SPSS 17.0統計軟件進行統計分析,使用卡方檢驗和連續校正的卡方檢驗對疑似耐多藥肺結核患者的耐藥情況進行統計學分析,以P<0.05為差異有統計學意義。
結 果
一、疑似耐多藥肺結核患者藥敏試驗結果
881例疑似耐多藥肺結核患者中共分離出結核分枝桿菌復合群781例(初治患者462例,復治患者319例),占88.7%;非結核分枝桿菌(NTM)群100例,占11.4%;總耐藥率為33.3%(260/781);結核分枝桿菌復合群對一線抗結核藥物中的INH、RFP、Sm的耐藥率分別為23.6%、20.6%、22.7%,對二線抗結核藥物Lfx的耐藥率為9.5%;特別是復治肺結核患者對一線抗結核藥物中的INH、RFP、Sm的耐藥率分別為33.2%、29.5%、27.3%,遠高于初治肺結核患者的16.9%、14.5%、19.5%(表1)。
在781例肺結核患者中,全敏感者占66.7%(521/781),耐多藥肺結核患者占17.2%(134/781),其中廣泛耐藥結核病(XDR-TB)患者占耐多藥肺結核患者的6.0%(8/134),占肺結核患者的1.0%(8/781),并且8例XDR-TB患者對Cm和Am均耐藥;NTM患者占全部疑似耐多藥肺結核患者的11.4%(100/881);復治肺結核患者的耐多藥發病率為24.8%(79/319),是初治肺結核患者發病率(11.9%,55/462)的2.1倍(表2)。
二、疑似耐多藥肺結核患者中耐藥結核病患者的流行病學分析
881例疑似耐多藥肺結核患者的臨床分離株通過初步菌種鑒定,確診為結核分枝桿菌復合群感染781例。其中,初治∶復治=1.5∶1;男607例,女174例,男∶女=3.5∶1(表3)。通過藥敏試驗確診耐多藥肺結核患者134例,其中復治患者占59.0%(79/134),初治∶復治=0.7∶1;其中男112例,女22例,男∶女=5.1∶1;20~59歲占80.6%;在初治患者中外地戶籍占41.8%(23/55),復治患者中外地戶籍占51.9%(41/79)(表4)。
三、耐藥肺結核患者對4種一線抗結核藥物高耐藥百分比的統計分析
耐藥肺結核患者對4種一線抗結核藥物(INH、RFP、Sm、EMB)的高耐藥百分比(>67%)分別占69.0%、57.1%、60.5%和31.7%(表5)。
討 論
據WHO估計,目前全球約1/3的人感染了結核分枝桿菌,其中約5000萬例感染了耐藥結核分枝桿菌[4-5]。我國2007—2008年結核病耐藥基線調查結果顯示,肺結核患者中的耐多藥肺結核率為8.3%[6],我國每年新發大約12萬例耐多藥肺結核患者。耐藥性的監測既是結核病流行病學和結核病控制工作的一項重要內容,也是臨床治療中制定抗結核化療方案的重要依據,對于結核病耐藥性的監測與分析的意義十分重大。
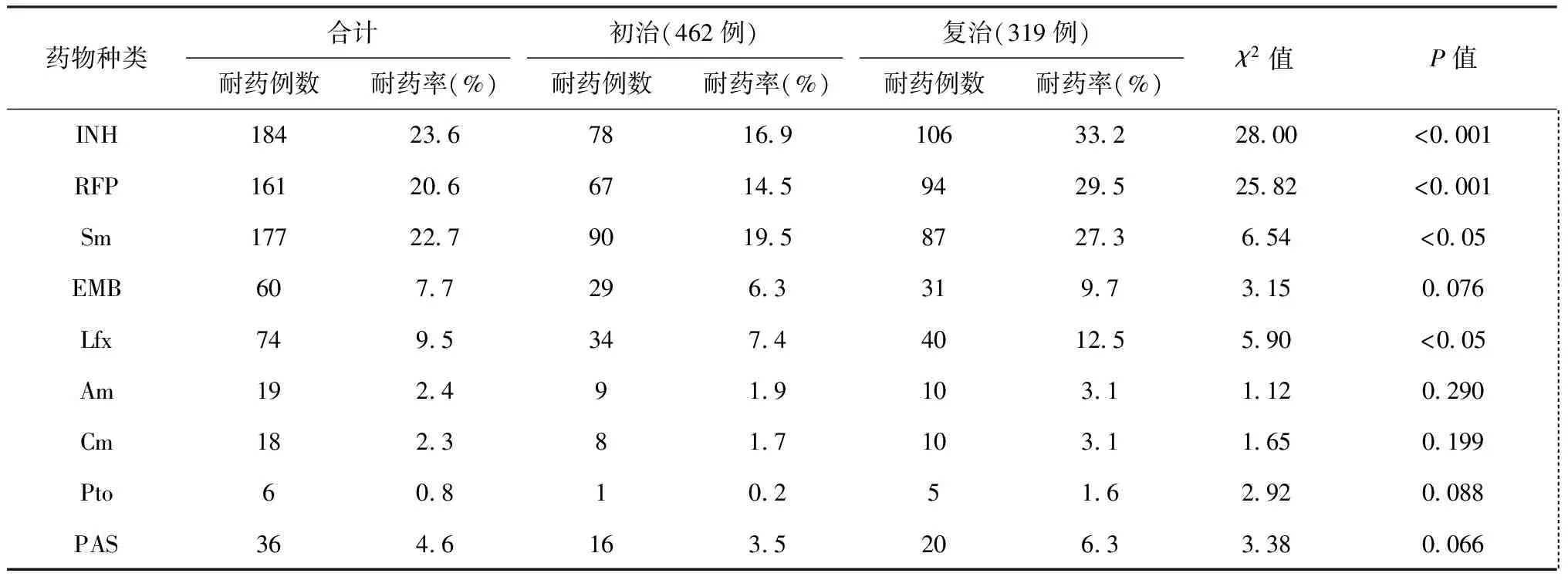
表1 不同藥物在初、復治肺結核患者(781例)中的耐藥情況分析
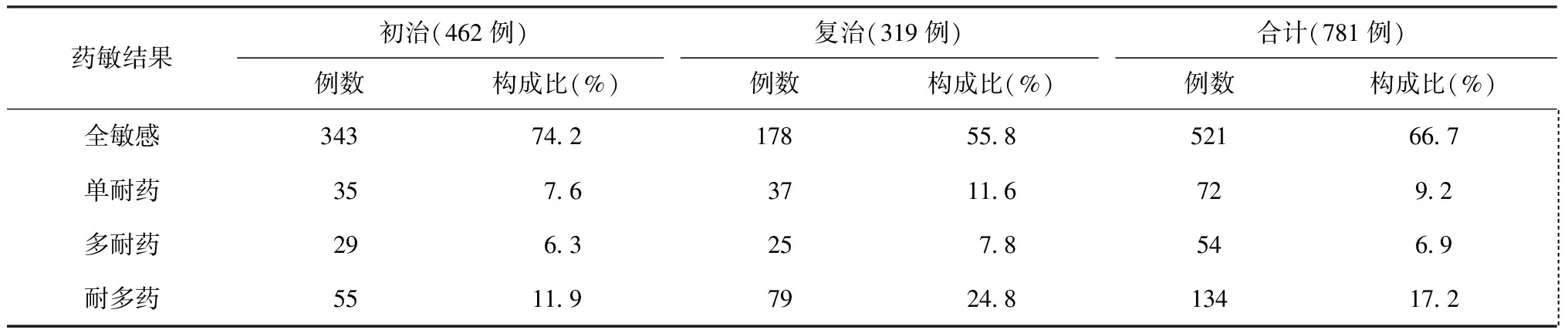
表2 不同藥敏結果在初、復治肺結核患者(781例)中的分布
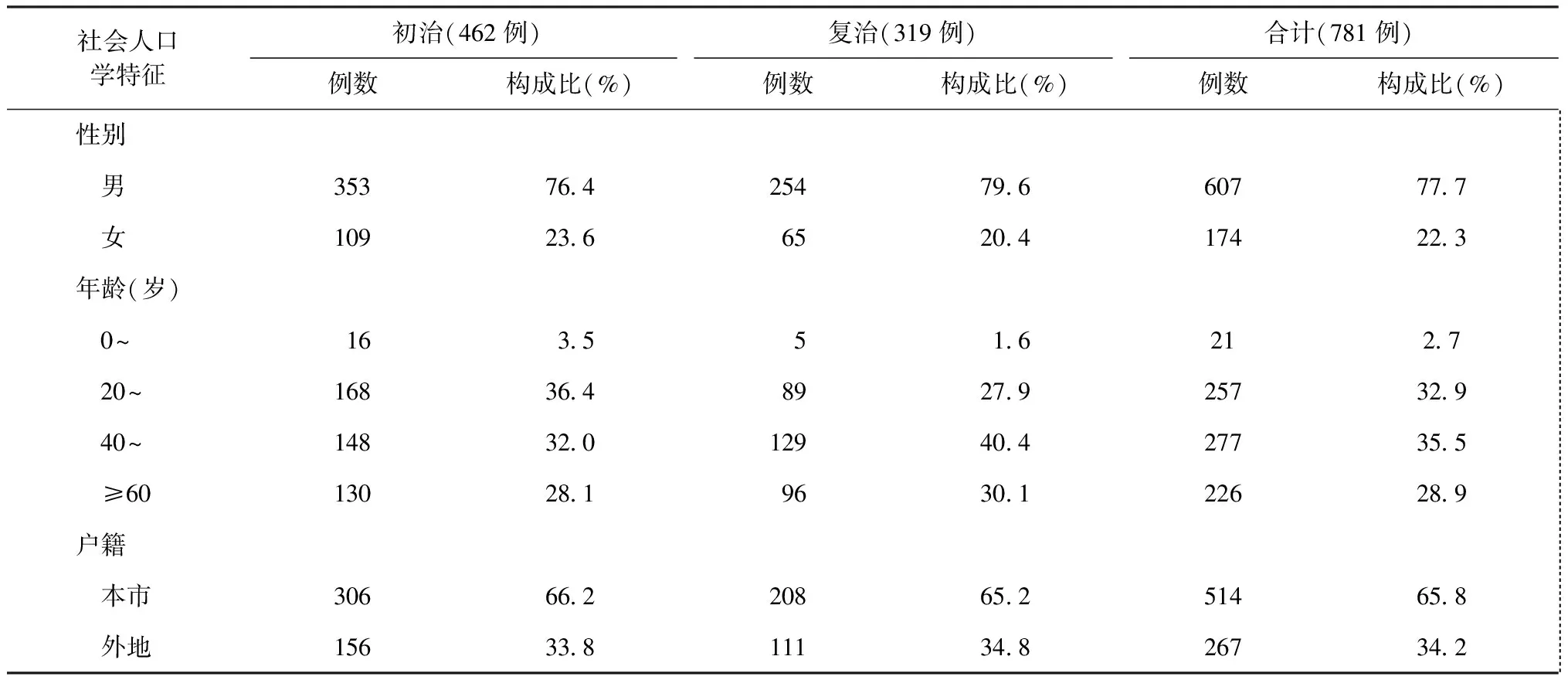
表3 不同社會人口學特征在初、復治肺結核患者中的分布
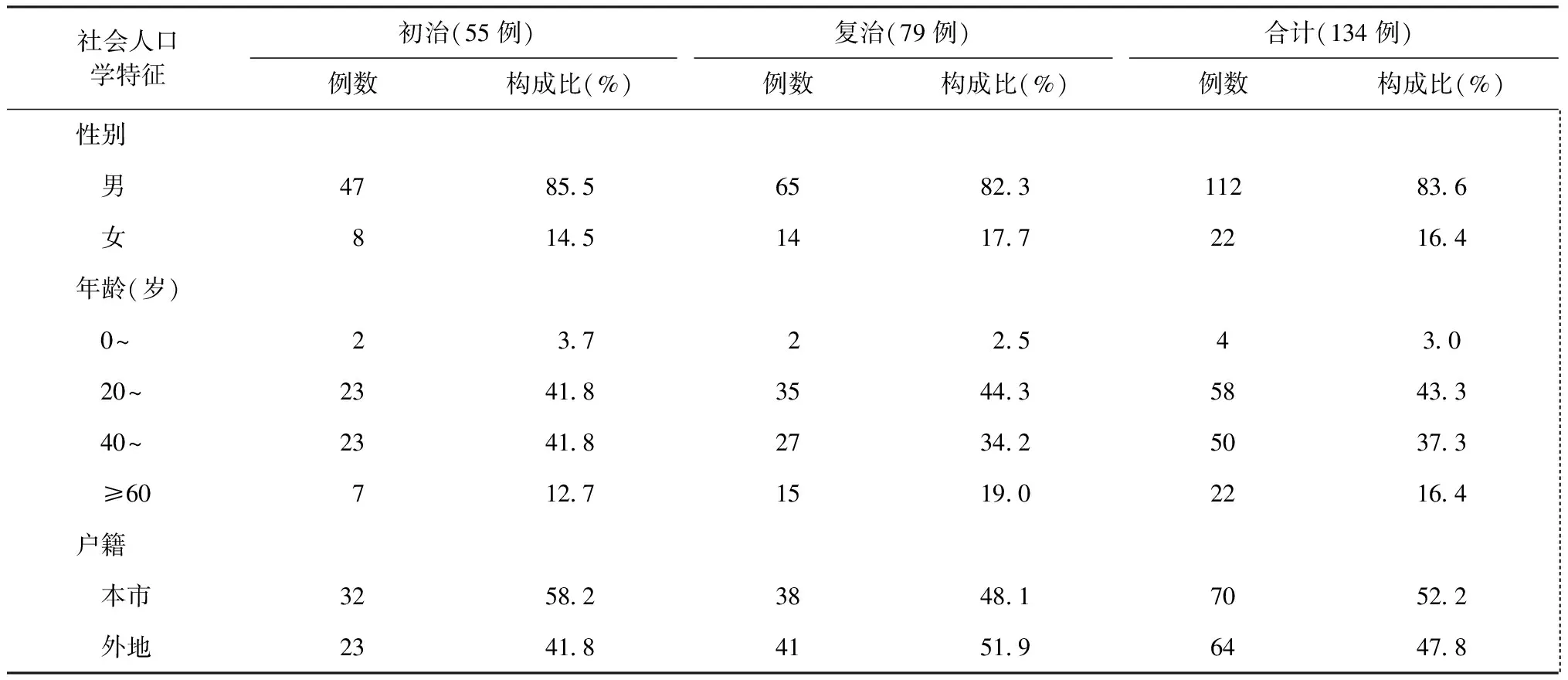
表4 不同社會人口學特征在初、復治耐多藥肺結核患者中的分布
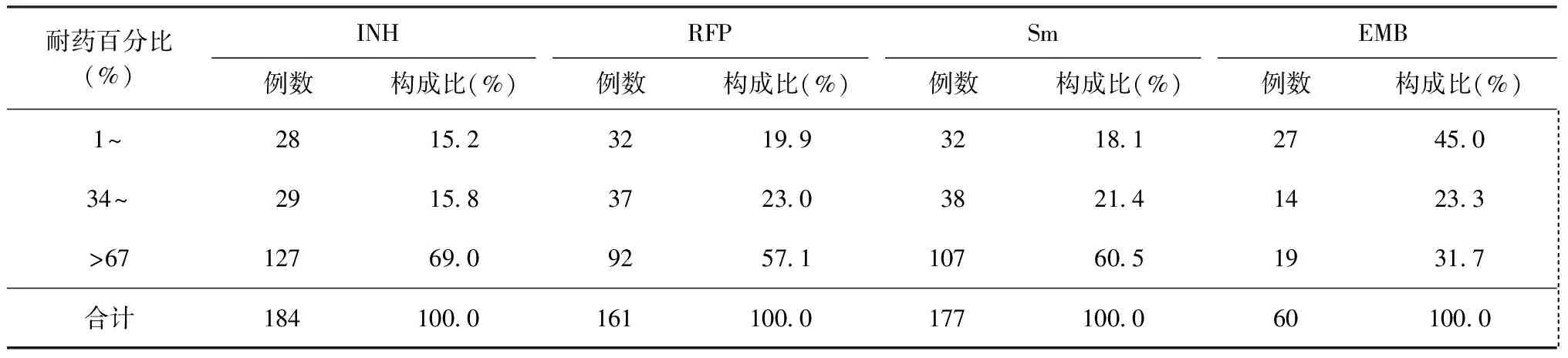
表5 藥敏試驗顯示不同耐藥百分比在4種一線抗結核藥物中的分布
一、疑似耐多藥肺結核患者的耐藥情況
本研究結果顯示,本次納入研究的菌株中NTM群占11.4%,結核分枝桿菌復合群中總耐藥率為33.3%,耐多藥率為17.2%,廣泛耐藥率為1.0%,多耐藥率為6.9%,單耐藥率為9.2%。由于采用疑似耐多藥肺結核患者篩查策略,耐多藥肺結核檢出率明顯高于2007—2008年全國耐藥基線調查的8.3%,可能與調查人群的抽樣方法不同有關;本次調查發現從疑似耐多藥肺結核患者痰培養陽性菌株中分離出來的結核分枝桿菌對INH、RPF、Sm及EMB的耐藥率分別為23.6%、20.6%、22.7%、7.7%,其中已有5.5%(43/781)的菌株對4種一線藥物全部耐藥,在疑似耐多藥肺結核患者中對二線藥物中的Lfx耐藥率也高達9.5%,可能與氟喹諾酮類藥物的廣泛使用有關,如此高的耐藥率嚴重影響了肺結核患者的治療療效,同時也是耐藥結核病傳播的主要原因;經過統計學分析顯示,初治肺結核患者與復治肺結核患者,對于一線抗結核藥物中的INH、RFP、Sm以及二線抗結核藥物中的Lfx的耐藥率差異有統計學意義;初治與復治患者的耐多藥肺結核檢出率分別為11.9%和24.8%,復治患者是初治患者的2.1倍,在耐多藥肺結核患者中,復治患者構成比高達59.0%,這說明復治患者是耐多藥肺結核的高危人群,應重點關注;提示必須認真落實初治肺結核患者的DOT管理,從源頭切斷初治肺結核患者轉變為復治的可能。
耐多藥的檢出率(17.2%)明顯高于單耐藥(9.2%)與多耐藥(6.9%),耐多藥肺結核患者占全部耐藥患者的51.5%(134/260),與張添林等[7]報告的耐多藥檢出率高于其他類型的耐藥檢出率的結果相似,提示疑似耐多藥肺結核患者一旦發生耐藥,以耐多藥為主。
另外通過對疑似耐多藥肺結核患者篩查,共檢出NTM患者100例,占全部篩查患者數的11.4%,明顯高于2013年本市全部菌陽患者的NTM分離率(4.6%)[8],說明對于久治不愈的肺結核患者應高度懷疑是否為NTM感染。
二、流行病學資料與耐藥
北京市是有著眾多外來人口的大都市,在耐多藥肺結核患者中,外地戶籍占47.8%,尤其是在復治患者中,流動人口占51.9%。有研究認為流動人口在患病初期依從性良好,能夠配合結防機構的治療管理,但是隨著治療時間的延長,流動人口管理問題日益凸顯[9]; 隨意中斷或終止抗結核藥物治療,無疑將增加這一人群發展為耐藥結核病的風險[10]。提示流動人口的治療難度明顯高于戶籍人口,故加強流動人口的管理迫在眉睫。年齡與肺結核患者耐藥之間的關系存在不同的報道,但多數研究認為低年齡組是耐多藥肺結核產生的危險因素[11-13], 本研究發現,20~59歲是耐多藥肺結核發生的高風險年齡段,與北京市人員密度大、流動人口多,流動人口主要集中在青壯年勞動適齡人口的特點[9]相吻合;在疑似耐多藥肺結核患者中,男∶女=3.5∶1,而耐多藥肺結核患者中,男∶女=5.1∶1,可能與女性依從性較好,治療不充分可能性較小,因此不傾向于發展至耐藥結核病有關。
三、藥敏試驗耐藥百分比與耐藥情況分析
從2007年開始,北京市采用WHO耐藥監測項目推薦的1%比例法進行結核分枝桿菌藥敏試驗檢測。本研究統計了各耐藥菌株具體的耐藥百分比,分為高、中、低3種耐藥百分比,發現一線抗結核藥物中INH、RFP、Sm的高耐藥百分比(>67%)均占到50%以上,對于藥敏試驗顯示為中、低耐藥百分比的耐藥患者繼續使用原一線藥物治療方案,可能仍會取得較好的效果。《耐藥結核病化學治療指南(2015)》[14]指出:依據結核病患者臨床分離菌株的藥敏試驗結果、既往用藥史、耐藥結核病接觸史和患者的依從性進行綜合考慮后實施治療方法;對于耐藥結核病初治化學治療方案有效的患者,可以繼續使用原治療方案至滿療程。洪峰等[2]報道127例在結防機構進行治療的耐多藥肺結核患者中,有17.7%的患者因為痰菌陰轉,維持了原一線藥物治療方案,這部分患者與藥敏試驗的耐藥百分比是否相關,需要做進一步研究。在臨床檢驗工作中,對于藥物敏感性的結果只報告敏感或耐藥,醫生無法獲知藥敏試驗的的具體耐藥百分比,治療效果可能會與結果報告發生偏差,故正確解讀檢驗報告結果,當治療效果與實驗室報告的結果矛盾時,醫生應該與實驗室人員及時溝通,以便發現、分析原因并積極調整化療方案。
北京市耐多藥肺結核患者的發現方式采用的是疑似耐多藥肺結核患者篩查策略,本研究對北京市2014—2016年疑似耐多藥肺結核患者的藥敏試驗進行回顧性分析,反映了我市肺結核高危人群的耐藥狀況。有針對性的篩查雖然會造成結果出現偏差(得出耐藥率及耐多藥率較高的結論),但是卻可以高效地篩出耐藥患者,是解決資金有限的有效應對辦法。因未對所有治療前痰培養陽性的菌株進行藥敏試驗,本數據難以估算出北京市目前的耐藥情況,有待于今后進一步研究證實。
志謝感謝昌平區結防所、朝陽區疾病預防控制中心結防所、大興區結核病預防控制中心、東城區疾病預防控制中心結核病防制科、房山區疾病預防控制中心結防所、懷柔區疾病預防控制中心結防科、密云區結防所、平谷區結核病預防控制中心、石景山區疾病預防控制中心結防所、順義區結防中心、通州區疾病預防控制中心結防所、西城區疾病預防控制中心結防所、延慶區疾病預防控制中心結防所、豐臺區中西醫結合醫院、豐臺區鐵營醫院、中國航天科工集團731醫院、航天總醫院、北京老年醫院、北京京煤集團總醫院為本研究提供的協助與支持!
[1] World Heath Organization.Global tuberculosis report 2017.Geneva:World Health Organization,2017.
[2] 洪峰,高志東,李波,等.北京市耐多藥肺結核控制5年結果分析.中國防癆雜志,2013,35(9):706-710.
[3] 中國防癆協會.結核病實驗室檢驗規程.北京:人民衛生出版社,2015:59-65.
[4] Raviglione MC,Dye C,Schmidt S,et al.Assessment of worldwide tuberculosis control.WHO global surveillance and monitoring project.Lancet,1997,350(9087):624-629.
[5] Dye C,Espinal MA,Watt CJ,et al.Worldwide incidence of multidrug-resistant tuberculosis.J Infect Dis,2002,185(8):1197-1202.
[6] 中華人民共和國衛生部.中華人民共和國全國結核病耐藥性基線調查報告(2007—2008年).北京:人民衛生出版社,2010.
[7] 張添林,顏彬惠,湯錦文,等.耐藥肺結核高危人群182例患者耐藥性分析.中國防癆雜志,2016,38(4):316-321.
[8] 張潔,蘇建榮,丁北川,等.北京地區非結核分枝桿菌菌種分布及耐藥性研究.中華結核和呼吸雜志,2017,40(3):210-214.
[9] 羅萍,李波,高志東,等.2006—2013年北京市流動人口新涂陽肺結核患者治療管理情況分析.中國防癆雜志,2015,37(8):864-869.
[10] 李雪,姜世聞,高永鑫,等.北京市流動人口肺結核患者確診后未在首診機構登記和治療管理的原因分析.中國防癆雜志,2017,39(1):86-90.
[11] Merza MA,Farnia P,Tabarsi P,et al.Anti-tuberculosis drug resistance and associated risk factors in a tertiary level TB center in Iran:a retrospective analysis.J Infect Dev Ctries,2011,27,5(7):511-519.
[12] Kliiman K,Altraja A.Predictors Of extensively drug-resistant pulmonary tuberculosis.Ann Intern Med,2009,150(11):766-775.
[13] Suárez-García I, Rodríguez-Blanco A, Vidal-Pérez JL,et al.Risk factors for multidrug—resistant tuberculosis in a tuberculosis unit in Madrid,Spain.Eur J Clin Microbiol Infect Dis,2009,28(4):325-330.
[14] 中國防癆協會.耐藥結核病化學治療指南(2015).中國防癆雜志,2015,35(5):421-470.

