腎衰方對脾腎氣虛濕濁型慢性腎衰竭患者血清鈣磷及腎纖維化指標的影響
修 靜,馬曉燕,遠 方,趙萬超
(1.遼寧中醫藥大學,沈陽 110032;2.遼寧中醫藥大學附屬醫院,沈陽 110034)
慢性腎衰竭是由代謝紊亂及臨床癥狀組成的一類綜合征,在此過程中腎功能逐漸減退,無法徹底治愈,且隨著病情的惡化,最終進展為尿毒癥期[1]。目前,透析和腎移植是慢性腎衰竭后期的主要治療方法,然而費用昂貴,帶來的經濟壓力較大,臨床常規治療手段難以改善腎纖維化進程,成為醫學上的難點[2]。中醫藥在治療慢性腎衰竭,延緩腎功能惡化進程,預防腎臟纖維化的臨床治療上,得到醫學界的普遍認可[3-4]。腎衰方為我院院內方,由黃芪、太子參、山茱萸、菟絲子為君藥,補脾益腎,行氣化濁;半夏、陳皮、白術、牛膝等為臣藥,健脾利濕,補腎強腰;佐以芳香醒脾、理氣和中之藿香、佩蘭等,共奏補益脾腎、降濁祛瘀之功,用于脾腎氣虛濕濁型慢性腎衰竭患者,取得一定療效。本研究就腎衰方對脾腎氣虛濕濁型慢性腎衰竭患者血清鈣、磷及腎纖維化指標影響,報告如下。
1 資料與方法
1.1 一般資料 選取2015年1月-2016年12月我院住院治療的慢性腎衰患者78例,參照病例對照原則,隨機分為治療組與對照組,每組各39例。治療組,男23例,女16例,年齡38~69歲,平均年齡(50.12±6.27)歲,平均病程(6.85±2.60)年,原發慢性腎小球腎炎19例,糖尿病腎病7例,其他原發疾病4例;Scr平均(441.69±80.07)μmol/L,BUN平均(19.16±5.07)mmol/L。對照組,男21例,女18例,年齡39~68歲,平均年齡(49.35±6.14)歲;平均病程(6.82±2.54)年;原發慢性腎小球腎炎20例,糖尿病腎病9例,高血壓腎病6例,其他原發疾病4例;Scr平均(442.30±81.26)μmol/L,BUN平均(19.25±5.12)mmol/L。2組間性別、年齡、病程、原發疾病及腎功能等基本資料相比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準 納入標準:1)《腎臟病診斷學》[5]中慢性腎衰竭的相關標準;2)《中藥新藥臨床研究指導原則》[6]中“水腫”“脾腎氣虛濕濁型”的相關標準,主癥:水腫,腰膝酸軟,倦怠乏力,氣短懶言,食少納呆;次癥:脘腹脹滿,舌有齒痕。排除標準:不符合慢性腎功能衰竭中西醫診斷及納入標準;存在嚴重心、腦血管疾病,或者凝血障礙、免疫功能異常等;尿毒癥、腎移植者及腹膜透析者;感染、酸中毒、高血壓等并發癥未能完全控制者;懷孕或哺乳期婦女,認知障礙以致相互交流較為困難;過敏體質,對多種食物或藥物過敏者;基礎資料不全,未按規定服藥,無法確定臨床療效者。
1.3 治療方法 所有患者入院后均行相關檢查,參照《慢性腎衰竭中西醫結合診療指南》[7],2組均采用常規治療,低鹽、低脂、優質蛋白飲食(0.6~0.8 g/kg),注意休息,避免勞累。對照組采用口服金水寶膠囊,4~6粒/次,3次/d,海昆腎喜膠囊,2粒/次,3次/d;有低鈣血癥者口服碳酸鈣片1片/次,1次/d,骨化三醇軟膠囊0.25~0.5 μg/次,1次/d;并積極控制血壓和控制感染,控制血糖,積極糾正貧血,積極糾正酸堿失衡。試驗組在對照組的基礎上采用腎衰方加減治療,組方:黃芪30 g,太子參20 g,白術15 g,砂仁6 g,藿香10 g,佩蘭10 g,牛膝15 g,茯苓15 g,大黃9 g(后下),山茱萸10 g,菟絲子10 g,牡丹皮12 g,半夏10 g,丹參10 g,山藥15 g,陳皮15 g,有低鈣血癥者加龍骨20 g,牡蠣20 g。水煎煮,取藥液100 mL,早中晚飯后溫服。2組各持續治療4周為1療程。
1.4 療效標準 觀察并記錄所有患者臨床癥狀、體征變化,結合內生肌酐清除率、血肌酐水平,標準如下,顯效:經治療后主要臨床癥狀好轉、次要臨床癥狀消失或基本消失,內生肌酐清除率增加≥15%,或者血肌酐降低≥15%,具備1項即可;有效:經治療后主要臨床癥狀及次要臨床癥狀均有所好轉,內生肌酐清除率增加≥10%,或者血肌酐降低≥10%,具備1項即可;無效:上述臨床癥狀、體征、內生肌酐清除率及血肌酐無顯著變化,或者進一步加重。
1.5 統計方法 數據資料采用Excel 2003建立數據庫,SPSS 19.0軟件分析,正態性計量資料采用均數±標準差()表示,采用t檢驗,予以χ2檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 2組治療前后腎功能與腎纖維化指標比較 見表1。
表1 2組治療前后腎功能與腎纖維化指標比較(,n = 39)

表1 2組治療前后腎功能與腎纖維化指標比較(,n = 39)
注:與治療前比較,# P<0.05;與對照組比較,△P<0.05
組 別 Scr/(umol/L) BUN/(mmol/L) Ccr/(mL/min) Cys C/(mg/L)對照組 治療前 442.30±81.26 19.25±5.12 27.63±9.89 5.93±2.14治療后 378.14±74.63# 14.63±4.51# 39.23±10.23# 3.72±1.69#實驗組 治療前 441.69±80.07 19.16±5.07 27.57±9.94 5.89±1.87治療后 295.63±70.24#△ 10.12±4.27#△ 46.12±8.37#△ 1.67±1.15#△
2.2 2組治療前后血清離子水平比較 見表2。
表2 2組治療前后血清離子水平比較(,n = 39)
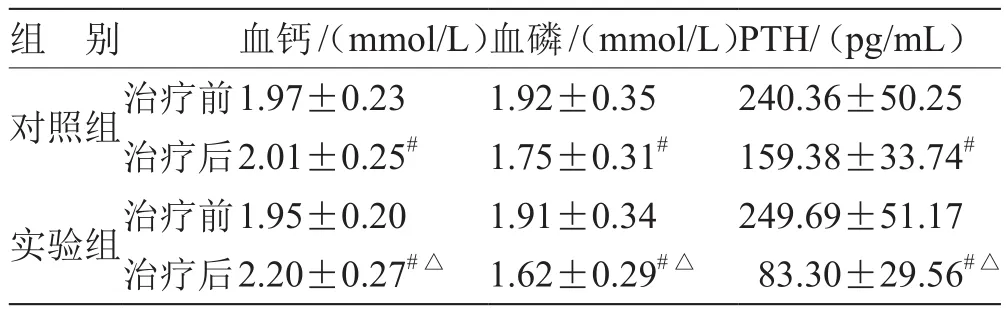
表2 2組治療前后血清離子水平比較(,n = 39)
注:與治療前比較,# P<0.05;與對照組比較,△P<0.05
組 別血鈣/(mmol/L)血磷/(mmol/L)PTH/(pg/mL)對照組治療前1.97±0.23 1.92±0.35 240.36±50.25治療后2.01±0.25# 1.75±0.31# 159.38±33.74#實驗組治療前1.95±0.20 1.91±0.34 249.69±51.17治療后2.20±0.27#△ 1.62±0.29#△ 83.30±29.56#△
2.3 2組臨床療效結果比較 見表3。

表3 2組臨床療效比較(n = 39) 例(%)
3 討論
慢性腎衰竭是各類腎臟疾病終末期的共同表現,其進展是一個不可逆轉的過程,嚴重危害患者生命健康,其發病率與日俱增,大部分腎病患者后期均需面對腎功能衰竭的問題[8-9]。現階段西醫對腎衰竭的治療取得了一定的進展,藥物較多,但患者存在個體差異,臨床治療效果有限,仍存在許多難以克服的問題。中醫對于慢性腎衰竭的治療,特別在延緩腎功能進展方面均取得了較好的效果。以“祛邪不傷正,扶正不礙邪”的思想為指導,通過藥物間的配伍達到多靶點、多途徑的治療目標,具有療效突出、費用經濟等特點[11-13]。
中醫古代文獻中沒有“慢性腎衰竭”這一名稱記載,有關“關格”“水腫”的證治描述與腎纖維化導致慢性腎衰竭的進程一致[14],《諸病源候論·水病諸論》指出:“水病無不由脾腎虛所為,脾腎虛則水妄行,盈溢肌膚而令周身腫滿”,慢性腎衰的病程冗長,病機錯綜復雜,脾腎兩虛為本,濕濁、瘀血邪實為標,虛實之間呈動態變化,貫穿病程始終。研究[15]認為腎纖維化的病理學改變符合中醫有關“癥積”的認識。“瘀”貫穿于腎衰竭的始終,故在腎衰竭的治療過程中,活血化瘀具有舉足輕重的作用。因此,在治療中要抓住本病病機的關鍵,補益脾腎、降濁祛瘀是慢性腎衰竭的基本治療原則。本方中黃芪、太子參、山茱萸、菟絲子共為君藥。黃芪既補脾益氣以治本,又利尿消腫以治標,標本兼顧;太子參補脾肺之氣,常用于脾虛體倦、病后虛弱;山茱萸味酸澀,性溫而不燥,為強腎固精之要藥,其有效成分能夠競爭腎細胞表面的醛固酮受體,逆轉醛固酮效應,發揮抗醛固酮的利尿活性,并無明顯電解質紊亂所引起的不良反應;菟絲子味甘以補虛,能補腎陽、益腎精。四藥合用補脾益腎,行氣化濁,通陽利水。半夏、陳皮、茯苓、白術、牛膝、丹皮、共為臣藥,合用能補腎強腰,活血祛瘀,燥濕祛濁;陳皮、半夏、茯苓同用為“痰飲通劑”二陳湯的主要組成,用以行氣化痰,理氣和中。白術被譽為“補氣健脾第一要藥”,既益氣健脾,又可利水道而活血化瘀,補中寓利,攻補兼備;茯苓、白術同用,可奏健脾以利濕,燥濕以醒脾之效;牛膝性善下行,丹參性微寒,二藥合用既能清熱涼血、活血祛瘀兼顧補腎強腰。藿香、佩蘭、砂仁、大黃、丹參、山藥共為佐藥,合用能芳香醒脾,理氣和中,通腑泄濁。藿香、佩蘭、砂仁均為芳香之品,取辟穢化濕、行氣化痰之意;大黃苦寒瀉下,能夠蕩滌腸胃,推陳致新;丹參“能破宿血,補新血”,助大黃通腑泄濁;山藥平補脾腎,使祛邪而不傷正。龍骨、牡蠣收斂固攝,因含有90%以上的碳酸鈣,收澀固澀除酸的作用強,可提高腸道滲透壓,使毒物和水分易于排泄,能提高灌腸藥物的療效,具有提高血鈣、降低血磷的作用,以促進尿素氮、血肌酐等毒性物質的代謝。在各種原發性和繼發性腎臟疾病中,腎間質纖維化是所有慢性腎臟疾病進行性發展到腎衰竭的共同通路,與腎功能的相關性更為密切,兩方面的交互作用引起腎臟疾病的不斷進展和惡化。
本次研究發現,腎衰方加減治療腎衰竭患者,有助于調節患者的血清鈣磷水平,改善腎纖維化,延緩腎衰竭的進程,且不增加藥物的不良反應,是一種有效的治療方案。
[1]YONTEM M, CILO M. Investigation of the Serum Levels of Tumor Markers in the Patients Chronic Renal Failure[J].Molecular Ecology, 2015, 7(4):419–429.
[2]畢禮明,陳英蘭,奉典旭.“和法”治療慢性腎衰竭探討[J].中國中西醫結合腎病雜志, 2016, 17(9):834-835.
[3]孫昕,叢日杰.中醫藥治療慢性腎衰竭研究進展[J].中醫藥導報, 2015, 21(1):77-78.
[4]楊波,喬延恒,趙巖茹,等.從十年文獻分析探尋中醫藥診治慢性腎衰竭病因病機[J].遼寧中醫雜志, 2016, 43(1):58-59.
[5]陳楠.腎臟疾病診斷學(精)[M].上海科技出版社, 2009.
[6]鄭筱萸.中藥新藥臨床研究指導原則[M].中國醫藥科技出版社, 2002.
[7]陳香美,倪兆慧,劉玉寧,等.慢性腎衰竭中西醫結合診療指南[J].河北中醫, 2016, 38(2):313-317.
[8]代麗娟,朱曉明,劉春燕,等.中醫特色療法治療慢性腎衰竭[J].中醫藥信息, 2015, 32(4):124-126.
[9]李晴,王巍,劉琳,等.CKD患者血清FGF-23和血鈣、血磷水平與左心功能關系的研究[J].北京醫學, 2015,37(1):54-56.
[10]劉勇志,王躍剛,劉建民,等.活血祛瘀中藥治療慢性腎衰竭療效研究?[J].河北中醫藥學報, 2015, 30(2):32-35.
[11]吳越.益腎排毒湯內服配合灌腸治療慢性腎衰竭療效觀察[J].現代中西醫結合雜志, 2015, 24(7):724-726.
[12]鐘建,史偉,趙寧博,等.溫陽通絡法對CKD4期慢性腎衰竭臨床療效的觀察[J].中國中西醫結合腎病雜志,2015, 16(3):225-227.
[13]單薇.中西醫結合治療慢性腎功能衰竭臨床觀察[J].中國中醫急癥, 2015, 24(3):534-535.
[14]徐艷秋,楊超茅,顧向晨,等.慢性腎衰竭早期從脾論治的臨床療效分析[J].中國中西醫結合腎病雜志, 2016,17(6):502-505.
[15]陳永建.丹參川芎嗪對慢性腎衰竭患者血清CTGF、TGF-β1及腎功能指標的影響[J].陜西中醫, 2016, 37(11):1481-1482.

