單操作孔電視胸腔鏡肺大皰切除術與常規手術治療自發性氣胸的臨床療效比較
(南陽市第二人民醫院,河南 南陽 473000)
自發性氣胸屬肺科急癥之一,人體由于肺部疾病造成的部分組織、胸膜或肺表面附近細微肺泡破裂引起空氣于胸膜腔內蓄積,多見于青壯年男性或慢性支氣管炎、肺氣腫、肺結核患者[1]。患者出現臨床癥狀后需及時治療,手術是常用治療手段之一。本研究回顧性分析60例行單操作孔VATS肺大皰切除術或傳統開胸手術的自發性氣胸患者臨床資料,觀察兩種不同治療方式的術中及術后相關指標差異,報告如下。
1 資料與方法
1.1 一般資料
選擇2012年3月~2018年3月符合研究條件的于南陽市第二人民醫胸外科接受單操作孔VATS肺大皰切除術或傳統開胸手術的60例自發性氣胸患者臨床資料。納入標準:符合西醫診斷自發性氣胸臨床診斷標準[2];經高分辨率CT確診;具備手術指征且耐受手術治療;初次發病;患者及其家屬知情同意。排除標準:合并肺結核、嚴重感染、胸腔積液及臟器功能不全者;嚴重血液、免疫系統疾病者;精神認知障礙不能配合治療者;手術禁忌證患者。按照治療方式分為VATS組(研究組,n=33)與傳統開胸手術組(對照組,n=27)。兩組患者一般臨床資料比較差異不顯著(P>0.05)。見表1。

表1 兩組患者一般臨床資料比較 例
1.2 方法
1.2.1 手術方式 對照組行常規開胸手術,雙腔氣管插管全麻,健側臥位及通氣,前或后外側切口10~20 cm,進胸手術治療。研究組患者行VATS單孔操作手術,麻醉方式及臥位同對照組,于腋中線第7、8肋間隙取1.5 cm切口置入30°胸腔鏡,作為腔鏡觀察孔,對腔內有無廣泛肺組織粘連及其他組織黏連、肺大皰位置及數量情況進行觀察,對胸膜黏連患者采用超聲刀及電凝行銳性分離;于腋前線第3、4肋間隙取2.0~2.5 cm切口為操作孔,應用中號欣皮護對皮膚切口進行保護,使用無損傷卵圓鉗夾起肺組織進行系統檢查。兩組患者均行肺大皰縫扎或結扎、電灼,使用直線切割縫合器結合超聲刀于肺大皰根部1.0 cm處進行切除。術畢常規注生理鹽水進行漏氣試驗,使用0.5%聚維酮碘浸濕紗布廣泛涂擦拭胸壁,行胸膜固定術,防止氣胸復發。于腋中線第7、8肋間置入18F胸腔閉式引流管1根,引流管側孔距離胸膜約3.5 cm,接引引流瓶負壓吸引,引流壓力為0.49~0.98 kPa。
1.2.2 指標檢測方法 患者術前、術后1 d分別于局麻下行橈動脈或足背動脈搏動最強部位進行穿刺、采血。動脈穿刺采血完成10 min后采用stat profile CCX血氣儀(美國Nova Biomedical公司)行血氣分析;于術前、術后3 d分別采集兩組患者晨起空腹靜脈血10 mL,均分后于-70℃冰箱內待測,經離心沉淀后(400 r/min,15 min)靜置30 min取上層清液待檢。采用拜耳ADVIA-1650型全自動生化分析儀檢測免疫功能[白細胞計數(WBC)、淋巴細胞數目(LY)、血清C反應蛋白(CRP)]。
1.3 評估標準
以Prince Henry疼痛評分(PHPS)作為術后疼痛評分依據[3],按照疼痛程度記為0~4分,疼痛越劇烈分數越高。
1.4 觀察指標
記錄患者各項手術指標:術中出血量、術后胸腔引流量、手術時間、術后1 d疼痛評分(PHPS),比較術前、術后3 d的血氣分析(PaCO2、PaO2)及免疫功能(WBC、LY、CRP)差異[4]。
1.5 統計學方法
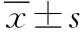
2 結果
2.1 手術指標(見表2)
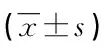
表2 兩組患者各項手術指標
2.2 血氣分析(見表3)
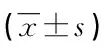
表3 兩組患者血氣分析情況 mmHg
注:1)與術前比較,P<0.05;2)與對照組術后3 d比較,P<0.05
2.3 免疫功能(見表4)
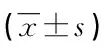
表4 兩組患者免疫功能情況
注:1)與術前比較,P<0.05;2)與對照組術后3 d比較,P<0.05
3 討論
氣胸的治療方式多樣,胸腔穿刺抽氣或胸腔閉式引流術等保守治療方式對于治療氣胸有一定效果,但是治療過程中存在治療效果慢、治療時間長、易復發、易引起肺部感染等缺陷。因此,臨床對于氣胸的治療多采用手術治療。傳統的手術治療方式為開胸探查術,效果顯著且治療徹底。但由于該術式存在手術切口較大的明顯弊端,術中患者肌肉、血管及神經大面積損傷,間接導致患者術后并發癥發生率高、術后恢復慢[5]。
部分學者臨床試驗證明,單操作孔VATS技術治療自發性氣胸對于患者總體的負面影響遠小于傳統開胸手術[6]。本研究也證明這一點,給予VATS單孔操作手術治療的研究組患者血氣分析值及各項手術指標均優于傳統開胸手術治療的對照組患者,其中研究組患者胸腔引流量及出血量少于對照組,顯示該手術治療方式能夠有效減少術中滲出及術后創傷,且有利于保護患者免疫功能,減輕免疫反應。
綜上所述,單操作孔VATS肺大皰切除術較傳統開胸手術創傷更小,在最大程度上降低損傷程度及保護患者免疫功能,符合微創外科的觀念。

