手助腹腔鏡直腸癌根治術(shù)對機體免疫功能的影響
支宇,宮愛民,孫壯
結(jié)直腸癌是胃腸道中常見的惡性腫瘤,在世界范圍內(nèi)其發(fā)病率及死亡率呈明顯上升趨勢[1]。目前現(xiàn)有的治療手段并未從根本上改變結(jié)直腸癌的治療療效,傳統(tǒng)的結(jié)直腸癌開腹手術(shù)仍是目前最主要的治療方式。
隨著腹腔鏡技術(shù)的不斷發(fā)展,目前已經(jīng)能完成腹腔鏡下結(jié)直腸癌根治術(shù)。但標準腹腔鏡下結(jié)直腸手術(shù)難度高、危險性大、耗時長,并且要求術(shù)者有較高的腹腔鏡操作技巧[2]。手助腹腔鏡(HALS)作為腹腔鏡技術(shù)的一種逐漸開展起來。結(jié)直腸癌術(shù)后復發(fā)和轉(zhuǎn)移為腫瘤致死的主要原因,腫瘤復發(fā)與機體免疫功能狀態(tài)密切相關,手術(shù)創(chuàng)傷對機體的免疫功能存在一定抑制作用,可能影響預后及腫瘤復發(fā)[3]。本研究旨在觀察比較手助腹腔鏡、腹腔鏡及開腹手術(shù)對直腸癌患者機體免疫功能的影響。
1 資料與方法
1.1 臨床資料 選擇2013年1月~2015年12月大連大學附屬新華醫(yī)院收治的進展期直腸癌患者,按入組標準,由手術(shù)醫(yī)師主導,結(jié)合患者意愿非隨機分為手助腹腔鏡組(HALS)17例、腹腔鏡組(LS)18例及開腹手術(shù)組(OS)20例進行前瞻性研究。本研究方案經(jīng)醫(yī)院倫理委員會討論通過,所有入組病例均簽署知情同意書。3組患者在性別、年齡、術(shù)前TNM分期方面差異無統(tǒng)計學意義,見表l。

表1 3組患者臨床資料比較Table1 Comparison of clinical dataof threegroupsof patients
1.2 入組標準和排除標準 入組標準:2013年1月~2015年12月本院住院治療的經(jīng)纖維結(jié)腸鏡檢查及病理活檢確診直腸癌(腺癌)且距肛緣>5 cm的直腸癌患者;術(shù)前胸、腹部CT、MR排除遠處臟器轉(zhuǎn)移;術(shù)前檢測血常規(guī)、肝腎功能、凝血功能、心臟超聲和肺功能等,排除手術(shù)相對禁忌證;簽署研究知情同意書者。
排除標準:存在多發(fā)癌灶;重度肥胖;有腹部手術(shù)史者;術(shù)中發(fā)現(xiàn)腫瘤侵犯周圍臟器需聯(lián)合切除者;預防性造瘺者;中轉(zhuǎn)開腹者。
1.3 手術(shù)方法 所有患者術(shù)前2天腸道準備。全部采用氣管插管全身麻醉,傳統(tǒng)腹腔鏡組(LS組)行腹腔鏡直腸癌根治術(shù),手助腹腔鏡組(HALS組)以強生公司生產(chǎn)的藍碟行手輔助直腸癌根治術(shù),開腹組常規(guī)TME手術(shù)。開腹手術(shù)與傳統(tǒng)腹腔鏡手術(shù)如常規(guī)。手助腹腔鏡直腸癌根治術(shù)方法:選擇左下腹經(jīng)腹直肌切口或“反麥氏切口”,切口長度6~8 cm。確定手助切口位置后,置入藍碟。在相應的左或右側(cè)選擇合適的Tr ocar孔,置入腹腔鏡、超聲刀及抓鉗。以視野清楚、方便操作為設計原則。常規(guī)探查腹腔,判斷腫瘤的位置、大小、浸潤程度、有無多發(fā)灶,明確有無腹膜種植或臟器轉(zhuǎn)移,明確腸系膜根部血管有無腫大的淋巴結(jié)。用超聲刀常規(guī)游離、暴露,嚴格行標準全系膜切除。采用內(nèi)鏡下切割吻合器于腫瘤下緣2.5~3.0 cm處斷離直腸。對于上段直腸癌,游離腸管無張力者,可經(jīng)手助切口將腫瘤腸段拉出腹腔外行腸切除及腸吻合;對于中低位直腸癌,距離腫瘤上緣8~10 cm經(jīng)切割吻合器離斷腸管,近端腸管置入吻合器釘座,荷包縫合后還納腹腔,經(jīng)肛門置入圓形吻合器,與吻合器釘座對攏,旋緊激發(fā),完成腸切除及腸吻合。溫蒸餾水2 000 ml沖洗創(chuàng)面,腹腔鏡下縫合系膜裂孔。取出標本送檢,常規(guī)縫合。
1.4 檢測指標及方法 所有患者分別于術(shù)前、術(shù)后第1、3、8天空腹抽取肘前靜脈血,流式細胞儀檢測外周血淋巴細胞CD3、CD4和CD8百分比細胞免疫指標,體液免疫功能指標包括血清免疫球蛋白IgA、IgG、IgM采用透射比濁法測定;炎癥反應因子C反應蛋白(CRP)采用透射比濁法測定,IL-6采用ELISA進行檢測。同時收集患者的臨床、病理等指標。
1.5 統(tǒng)計學方法 采用Gr aph Pad Pr ism7.0軟件分析,計量資料采用“x±s”表示,組間比較采用t檢驗,計數(shù)資料以率(%)表示,采用χ2檢驗,計量資料為單因素方差分析,P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2.1 細胞免疫指標 3組患者術(shù)前CD3、CD4及CD8細胞數(shù)量差異無統(tǒng)計學意義。對比術(shù)前,術(shù)后1 d 3組患者CD3、CD4、CD8細胞均出現(xiàn)明顯下降;術(shù)后3 d,兩組腹腔鏡組CD3、CD4及CD8細胞基本恢復至術(shù)前水平;術(shù)后8 d,開腹組CD3、CD4及CD8細胞漸恢復至術(shù)前水平;術(shù)后1 d 3組間CD3、CD4數(shù)量差異有統(tǒng)計學意義,但其中兩組腹腔鏡間差異無統(tǒng)計學意義。隨著術(shù)后恢復時間延長,與開腹組差異逐漸減小,見表2。
2.2 體液免疫指標 3組患者術(shù)前IgA、IgG、IgM水平比較差異無統(tǒng)計學意義。對比術(shù)前,術(shù)后不同時間點3組患者IgA、IgG、IgM水平比較差異無統(tǒng)計學意義;術(shù)后各個時間點,3組間上述指標的差異無統(tǒng)計學意義,見表3。
2.3 炎癥反應因子 3組患者術(shù)前CRP和IL-6水平比較差異無統(tǒng)計學意義。對比術(shù)前、術(shù)后1 d、3 d 3組患者CRP和IL-6水平均顯著升高;術(shù)后8 d,兩組腹腔鏡組CRP和IL-6水平下降,開腹組仍高于術(shù)前水平;術(shù)后不同時間點3組間CRP和IL-6水平比較差異有統(tǒng)計學意義(P<0.05),其中兩組腹腔鏡間比較差異無統(tǒng)計學意義,見表4。
3 討論
1990年Jacobs首次完成了腹腔鏡結(jié)腸切除術(shù),開創(chuàng)了結(jié)直腸外科腹腔鏡手術(shù)時代。隨著腹腔鏡技術(shù)的不斷成熟,腹腔鏡結(jié)直腸癌手術(shù)在腫瘤切除的范圍以及清掃淋巴結(jié)數(shù)量上與開腹手術(shù)相同[4],達到根治術(shù)的要求。手輔助腹腔鏡技術(shù)是由傳統(tǒng)腹腔鏡手術(shù)基礎上發(fā)展起來的一種手術(shù)技術(shù),HALS技術(shù)的最大優(yōu)勢在于方便探查轉(zhuǎn)移病灶、確定局部病變的分期。它兼?zhèn)涓骨荤R手術(shù)微創(chuàng)和開腹手術(shù)直觀的優(yōu)點[5],有學者認為HALS是介于開放手術(shù)和全腹腔鏡手術(shù)中間的過渡術(shù)式,但現(xiàn)在越來越多的人將其定性為與全腹腔鏡手術(shù)并列的一種術(shù)式[6]。

表2 細胞免疫功能情況的比較(x±s)Table2 Comparison of cellular immunefunction(x±s)
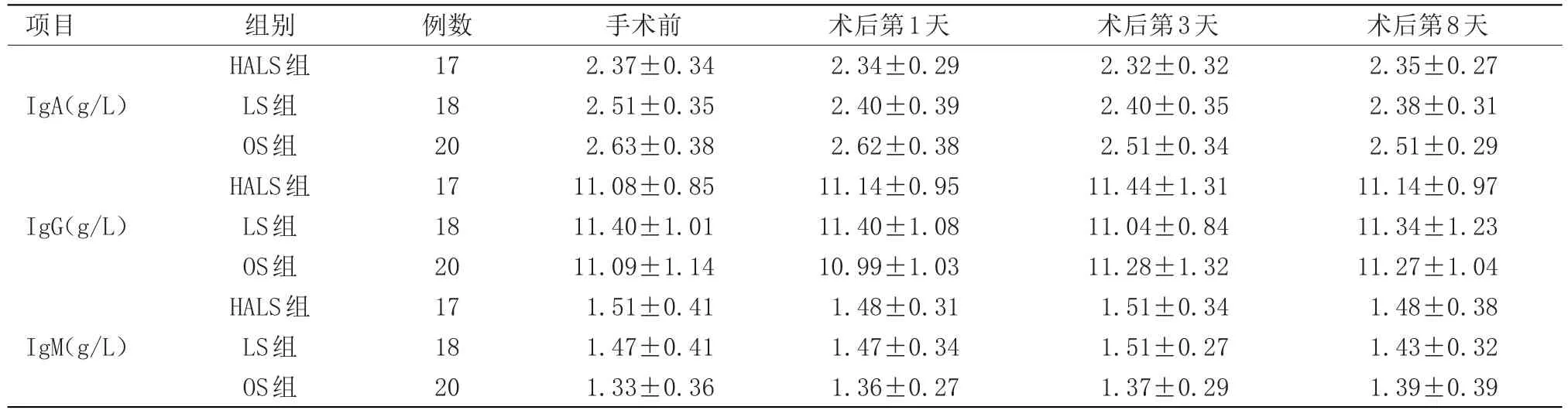
表3 體液免疫功能的比較(x±s)Table3 Comparison of humoral immunity(x±s)
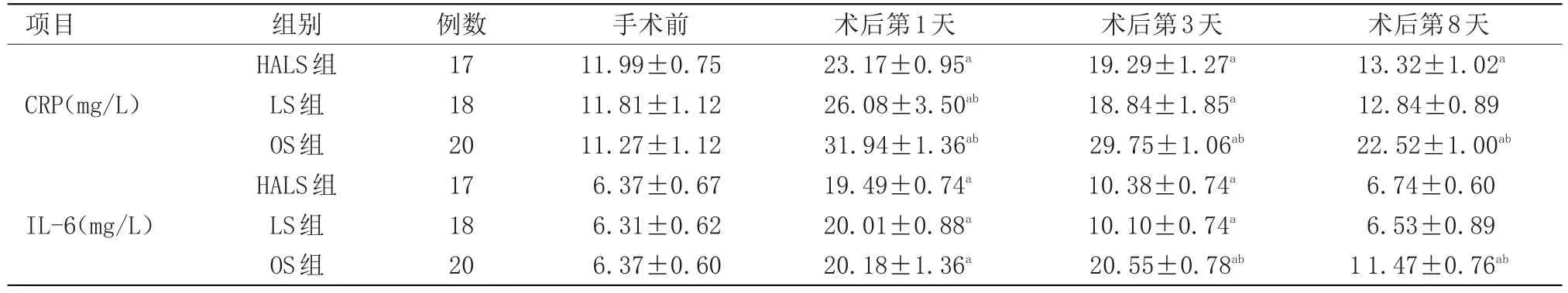
表4 炎癥反應因子的比較(x±s)Table4 Comparison of inflammatory responsefactors(x±s)
手術(shù)創(chuàng)傷可導致不同程度的免疫抑制,劉鐵等[7]研究證實手輔助腹腔鏡與傳統(tǒng)腹腔鏡右半結(jié)腸切除術(shù)在緩解術(shù)后應激及免疫功能保護方面具有同等優(yōu)勢。本研究我們只選擇直腸癌患者入組研究是為了盡量減少腫瘤部位不同手術(shù)所致的創(chuàng)傷程度差異。結(jié)果顯示3組患者術(shù)后第1天的細胞免疫水平低于術(shù)前,表明腹腔鏡及開腹手術(shù)均對免疫功能造成短期影響,這與近年其他相關研究結(jié)果一致[3,8-10]。兩種腹腔鏡組術(shù)后3 d開始逐漸恢復,明顯早于開腹組,說明兩種腹腔鏡手術(shù)對免疫功能的影響時間較開腹手術(shù)短,創(chuàng)傷程度較小。而兩組腹腔鏡組之間在術(shù)后不同時間點差異不顯著表明手助腹腔鏡和傳統(tǒng)腹腔鏡手術(shù)對免疫功能的影響程度相似。
機體對腫瘤細胞的主要免疫是通過細胞免疫[11]。T細胞亞群CD3、CD4、CD8能直接反映抗腫瘤免疫功能。手術(shù)對免疫功能的抑制作用可能影響機體對抗腫瘤細胞的能力。本研究結(jié)果顯示,3組患者細胞免疫水平在術(shù)前術(shù)后具有顯著性差異,而體液免疫影響不顯著。CRP是由IL-6誘導肝細胞合成的重要急性期反應蛋白,CRP和IL-6水平的高低與手術(shù)創(chuàng)傷的程度密切相關[12]。本研究顯示,兩種腹腔鏡手術(shù)后患者CRP和IL-6水平升高幅度均低于開腹手術(shù)組,且二者間未見明顯差別。而隨著時間延長術(shù)后8 d開腹手術(shù)組仍未恢復正常。提示兩組腹腔鏡手術(shù)相比,在減輕術(shù)后早期應激反應方面基本相同。因此,兩組腹腔鏡手術(shù)對機體起到了同樣的免疫保護作用。
研究結(jié)果表明,通過對比三種手術(shù)方式的術(shù)前及術(shù)后患者免疫功能情況,腹腔鏡優(yōu)于開腹手術(shù)對患者機體損傷小,對患者術(shù)后免疫功能影響較小。而手助腹腔鏡手術(shù)在緩解術(shù)后應激和保護免疫功能方面與傳統(tǒng)腹腔鏡手術(shù)具有同等優(yōu)勢。由于該研究樣本量有限,對于臨床遠期療效及其對術(shù)后腫瘤復發(fā)、轉(zhuǎn)移的影響還有待長期隨訪和多中心臨床試驗及循證醫(yī)學證實。
[1] Kim CH, Joo JK, Kim HR, et al. The incidence and riskof early postoperative small bowel obstruction afterlaparoscopic resection for colorectal cancer[J]. JLaparoendosc Adv Surg Tech A, 2014,24(8):543-549.
[2] Parker JM, Feldmann TF, Cologne KG. Advances in laparoscopiccolorectal surgery[J]. Surg Clin NorthAm, 2017,97(3):547-560.
[3] Huang C, Huang R, Jiang T, et al. Laparoscopic andopen resection for colorectal cancer: an evaluationof cellular immunity[J]. BMC Gastroenterology, 2010,10(1):127.
[4] 徐大華.腹腔鏡-內(nèi)鏡技術(shù)在外科的應用進展[J].中華實驗外科雜志,2012,29(1):10-12.
[5] Martel G, Boushey RP, Marcello PW. Hand- assistedlaparoscopic colorectal surgery: an evidence- basedreview[J]. Minerva Chir, 2008,63(5):373-383..
[6] Takayuki T, Masaya M, Wataru N, et al. Comparisonof hand- assisted laparoscopic surgery and conventionallaparotomy for rectal cancer: Interim resultsfrom a single center[J]. Molecular and clinicaloncology, 2015,3(3):533-538.
[7] 劉鐵,郭澎,冷曉剛.手助腹腔鏡與傳統(tǒng)腹腔鏡右半結(jié)腸切除術(shù)對機體免疫功能影響的對比研究[J].中華胃腸外科雜志,2015,18(8):817-820.
[8] 徐鵬飛,許慶文,魯玨,等.腹腔鏡輔助與開腹結(jié)直腸癌根治術(shù)治療II、III期結(jié)直腸癌機體免疫的影響[J].中華實驗外科雜志,2015,32(12):3164-3166.
[9] Han S, Lee WY, Park CM, et al. Comparison of immunologicoutcomes of laparoscopic vs open approachesin clinical stagIII colorectal cancer[J]. Int JColorectal Dis, 2010,25(5):631-638.
[10] Tsimogiannis KE, Tellis CC, Tselepis AD, et al.Toll- like receptors in the inflammatory responseduring open and laparoscopic colectomy for colorectalcancer[J]. Surg Endosc, 2012,26(2):330-336.
[11] Parcesepe P, Giordano G, Laudanna C, et al. Cancerassociatedimmune resistance and evasion of immunesurveillance in colorectal cancer[J]. GastroenterolRes Pract, 2016:6261721.
[12] Tsamis D, Theodoropoulos G, Stamopoulos P, et al.Systemic inflammatory response after laparoscopicand conventional colectomy for cancer: a matchedcase-control study[J]. Surg Endosc, 2012,26(5):1436-1443.

