短期預防小兒熱性驚厥臨床分析
林健輝,陳創鑫,姜尚林
(廣東省汕頭市婦幼保健院兒科,廣東 汕頭 515000)
熱性驚厥(Febrile Convulsion,FC)作為兒童時期最常見的神經系統疾病之一[1],是感染性疾病早期發熱(排除神經中樞系統感染或者損傷)誘發的有熱驚厥發作,大部分患兒預后良好[2],2%~10%患兒頻繁發作可能導致后期海馬體硬化,最終演變成癲癇[3]。熱性驚厥(FC)又稱高熱驚厥,是嬰幼兒時期最常見的驚厥之一,絕大多數預后良好,但是頻繁發作可以導致海馬區受損,甚至誘發癲癇。發病年齡以6個月~3歲較多見,一般到6歲后由于神經中樞系統發育完善而驚厥緩解;一般多發生在上呼吸道感染或其他感染性疾病初期[4],體溫上升過程中>38.5℃以上出現有熱驚厥,排除神經中樞系統感染和其他導致驚厥的器質性或代謝性異常,就可以診斷高熱驚厥[5]。本研究通過對有高危因素的熱性驚厥患兒在感染性疾病發熱早期分別給予地西泮和苯巴比妥預防治療,以探討早期應用鎮靜劑預防兒童熱性驚厥的臨床效果。現報告如下。
1 資料與方法
1.1一般資料:選取我院2016年1月~2017年12月登記建檔的300例復雜性熱性驚厥患兒,隨機分為地西泮組100例、苯巴比妥組100例與觀察組100例。地西泮組100例,男58例,女42例;年齡6個月~5歲11個月,平均(21.3±6.3)月;T 38.5~40.1℃,平均(39.3±0.8)℃;病因:急性上呼吸道感染51例,肺炎16例,出疹性疾病5例,有熱性驚厥家族史26例,癲癇家族史4例。苯巴比妥組100例,男57例,女43例;年齡6個月~5歲9個月,平均(22.1±5.2)月;T 39.1~40.0℃,平均(39.4±0.6)℃;病因:急性上呼吸道感染53例,肺炎19例,出疹性疾病4例,有熱性驚厥家族史28例,癲癇家族史3例。觀察組100例,男54例,女46例,年齡7個月~5
歲9個月,平均(21.7±4.7)月;T 38.6~39.9℃,平均(39.2±0.7)℃;病因:急性上呼吸道感染68例,肺炎13例,有熱性驚厥家族史27例,癲癇家族史2例。三組性別、年齡、熱性驚厥家族史和癲癇家族史及病因比較差異無統計學意義(P>0.05),具有可比性。
1.2方法:患兒入院后均根據檢查結果給予有效抗感染,T≥38.5℃立即給予物理降溫配合藥物口服降溫等常規治療。地西泮組在發熱一開始立即給予地西泮片1 mg/(kg·d),分3次口服,療程3 d;苯巴比妥組則在發熱一開始立即給予苯巴比妥片5 mg/(kg·d),分2次口服;觀察組則不給予藥物預防。發病后2周、熱退、感染癥狀完全消除前提下,完善視頻腦電圖檢查。見表1。
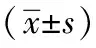
表1三組臨床癥狀特點及腦電圖檢查結果比較

組別例數發作次數(x±s,次)持續時間>15min[例(%)]發作時間(x±s,min)24h發作>1次[例(%)]腦電圖呈陽性[例(%)]觀察組10018±1121(21)31±1227(27)15(15)地西泮組10013±088(8)24±1314(14)4(4)苯巴比妥組10014±069(9)25±1116(16)5(5)
2 結果
本次研究結果表明,在感染性疾病發熱早期,短期應用地西泮或苯巴比妥口服,有助于明顯降低熱性驚厥(FC)發生,減少發熱極期24 h內發作次數,縮短單次驚厥發作持續時間,減少易感年齡發作次數,降低神經元放電、缺氧對大腦中樞神經組織的繼發性損傷,治療效果分別與觀察組比較差異均有統計學意義(P<0.05);地西泮及苯巴比妥在本研究對熱性驚厥(FC)發作次數、單次驚厥發作持續時間、復發次數、2周后視頻腦電圖改變等相比較差異無統計學意義(P>0.05)。見表1。本次研究采用苯巴比妥或地西泮控制熱性驚厥沒有差別,但是地西泮作為短效、起效快的苯二氮卓類藥物,筆者更傾向于采用地西泮預防熱性驚厥。
3 討論
熱性驚厥(FC)是幼兒生長發育時期發病率最高的以發熱為伴隨癥狀的感染性疾病初期的中樞神經系統疾病,發病原因與嬰幼兒時期神經元及其突觸(軸突及樹突)髓鞘化尚未完成[6]、體溫病理性升高時神經元興奮閾值明顯降低[7]、神經元電沖動缺乏精確定向傳導、傳導速度慢容易形成區域性神經點沖動容易泛化擴散有關。
大腦神經中樞神經元在發熱等病理狀態下閾值降低、興奮性明顯增高導致神經中樞神經元異常放電進而在區域內擴散傳導,從而導致的一過性腦功能調節控制紊亂。本疾病是神經中樞系統功能紊亂導致[8],大部分患兒一般預后良好,不會遺留腦癱、失語等神經系統癥狀[9],生長發育不會出現滯后、倒退等表現,但是頻繁發作或驚厥持續狀態持續放電者容易造成大腦不可逆器質性損傷。熱性驚厥發病年齡多見于6個月~6歲的學齡前兒童,半數以上為1~3歲的嬰幼兒時期發病,多伴有熱性驚厥家族史,此時嬰幼兒免疫系統發育未完善,經常發生呼吸道、消化道等感染性疾病,故為學齡前期兒童最常見的中樞神經系統急性并發癥。臨床報道,存在熱性驚厥家族史、癲癇家族史以及復雜性FC的患兒,其復發率更高[10]。因此,預防FC的復發在臨床治療中顯得尤為重要。苯巴比妥為長效巴比妥類,是預防高熱驚厥的首選藥物之一,對中樞神經系統可產生不同程度的全面抑制作用,臨床表現為鎮靜和催眠,苯巴比妥一般不增加痛閾,無鎮痛作用[11],其抗癇作用主要與GBAB介導的抑制性反應有關,藥理學已證明,苯巴比妥能延長GABAA門控的CL-通道的平均開放時間,從而增加突觸后CL-流量,使細胞膜超極化而達到止驚作用;此外,苯巴比妥還參與興奮性氨基酸遞質的拮抗作用,并選擇性作用于電壓依賴性Ca2+通道,抑制Ca2+內流,減少遞質釋放。地西泮屬于第一個用于治療癲癇的苯二氮卓類藥物,能抑制癲癇灶異常電活動擴散,提高驚厥域,降低去甲腎上腺素和DNA的更新,因為脂溶性高,該藥入腦非常快,能抑制腦電異常發放、止驚。感染性疾病早期應用地西泮、苯巴比妥后,臨床部分患兒會出現神疲[12]、嗜睡[13]、進食減少[14],應注意和嚴重感染、顱內感染等疾病相鑒別,注意監測炎性反應指標[15],如血常規、UsCRP。
本次研究結果表明,在感染性疾病發熱早期,短期應用地西泮或苯巴比妥口服,有助于明顯降低熱性驚厥發生,減少發熱極期24小時內發作次數,縮短單次驚厥發作持續時間,減少易感年齡發作次數,降低神經元放電、缺氧對大腦中樞神經組織的繼發性損傷;地西泮及苯巴比妥在本研究對熱性驚厥發作次數、單次驚厥發作持續時間、復發次數、2周后視頻腦電圖改變等相比較差異無統計學意義,故在臨床工作中地西泮、苯巴比妥均可選用。通過本研究,作者查閱了大量相關知識,雖然兩種藥物在臨床均可選用,但是地西泮作為短效、脂溶性藥物,起效快,效果消失快,比較適合在門診首診、家庭文化素質偏低、依從性較差的家庭,而且苯巴比妥作為長效巴比妥類藥物,半衰期長,熱性驚厥極期頭24~48小時過后,仍遺留有較長的鎮靜作用,故筆者趨向于采用地西泮,而且本次研究研究例數仍偏少,需進一步擴大臨床觀察樣本數量規模及延長出院后返院隨訪時間,得出更為準確可靠的臨床數據,以便對于體質弱、呼吸道等感染比較頻繁的患兒在長期采用苯巴比妥口服的情況下,是否會出現神經發育遲滯等遠期后遺癥有一個更深刻了解[16],便于廣泛應用推廣。
[1] 李 寧,陳言釗,周克英,等.兒童熱性驚厥臨床特征及其變化趨勢[J].中國當代兒科雜志,2015,17(2):176.
[2] 李思秀,胡文廣,鄧 佳,等;熱性驚厥首發相關危險因素研究[J].實用臨床醫藥雜志,2017,21(17):209.
[3] 胡湘蜀,費凌霞,李 花,等.熱性驚厥與伴海馬硬化的癲癇[J].中華臨床醫師雜志,2013,7(13):5814.
[4] 崔智威,劉 科,黃 鑫,等.超敏C反應蛋白、白細胞計數及中性粒細胞百分比對兒童感染性疾病初期的診斷意義[J].中國藥業,2015,24(B11):121.
[5] 覃雪梅.嬰幼兒高熱驚厥的急救護理及健康宣教研究[J].心理醫生,2015,21(3):75.
[6] 陳 宇,吳永彥,范 立,等.80例嬰幼兒腦白質髓鞘化進程的MRI表現[J].貴州醫藥,2014,38(11):1026.
[7] 李晨旭,章培軍,馬國英.損傷性C類初級感覺神經元膜上唾液酸對其興奮性的影響[J].中國病理生理雜志,2016,32(5):943.
[8] 閔芳沅,李 鑫,王 珊.星形膠質細胞功能紊亂與中樞神經系統疾病[J].中南藥學,2017,15(4):385.
[9] 趙麗梅,趙美玲,肖鳳艷.兒童熱性驚厥復發的社區干預效果評價[J].實用醫學雜志,2014,30(18):3021.
[10] 錢 毅,程 志,封其華.小兒熱性驚厥復發高危因素的Logistic回歸分析[J].中國婦幼保健,2013,28(3):3779.
[11] 吳鄭偉鋒,張祝花,歐建輝.鹽酸硫必利、地西泮、苯巴比妥術前給藥的臨床分析[J].臨床合理用藥雜志,2013,6(26):62.
[12] 王新明,龍莉蘭.鎮靜催眠丸治療頑固性失眠56例[J].湖南中醫雜志,2006,22(2):40.
[13] 陳 輝,鐘建民,陳 勇,等.苯巴比妥預防輕度胃腸炎伴良性嬰幼兒驚厥驚厥再發研究[J].江西醫藥,2017,52(5):429.
[14] 劉建中.腹肌痙攣性抽搐1例[J].現代中西醫結合雜志,2009,18(33):4139.
[15] 陳一鳴,徐仁芳,許賢林,等.全身炎癥指標與前列腺癌去勢抵抗的相關性[J].江蘇醫藥,2017,43(6):403.
[16] 李靈洲.乙醇、苯二氮類和巴比妥類藥物誘發腦神經元凋亡[J].中國藥物濫用防治雜志,2001,7(5):6.

