麻醉深度監測提高無痛超聲胃鏡的安全性分析
王 鑫,林曉峰,孫岸靈
(惠州市第三人民醫院疼痛科,廣東 惠州 516001)
麻醉意識深度監測儀器為臨床中新型使用麻醉深度和催眠深度監測方法,可通過監測指數調整麻醉用藥,從而達到最小麻醉劑量獲得最佳麻醉效果[1]。無痛超聲胃鏡檢查為臨床中常用檢查方法,通過注射丙泊酚維持麻醉下進行檢查,以顯著減輕患者痛苦[2]。為探究麻醉深度監測在無痛超聲胃鏡中應用安全性,現將結果報告如下。
1 資料與方法
1.1一般資料:選取2016年5月~2017年4月我院行無痛超聲胃鏡檢查患者160例為研究對象,采用隨機分組表將患者隨機分為研究組和對照組,每組80例。研究組中男46例,女34例;年齡18~76歲,平均(45.2±6.2)歲;體重42~76 kg,平均(59.4±8.4)kg。對照組中男47例,女33例;年齡18~75歲,平均(45.3±6.5)歲;體重40~79 kg,平均(59.1±8.3)kg。兩組患者一般資料比較,差異無統計學意義(P>0.05),分組有可比性。兩組患者均在麻醉醫師告知下了解麻醉方法和研究方法,簽署知情同意書并自愿參加本次研究。
1.2入組及排除標準:①納入標準:所有患者均有無痛超聲胃鏡檢查指征,同時均有麻醉指征;②檢查前完善心電圖、三大常規、凝血功能等檢查均未見異常。排除標準:①排除有本次研究使用藥物過敏患者;②排除合并有嚴重心肺功能不全患者。
1.3方法:患者進入檢查室后,建立靜脈通道,給予低氧流量吸氧。研究組患者連接麻醉深度監測儀器,由德國MT公司生產,調整NI值。根據體重給予乙奎醚0.02 mg/kg、丙泊酚3~5 mg/kg劑量緩慢靜脈推注,研究組患者根據NI值降低D2(NI值為46~37)停藥,開始檢查,并維持NI值穩定,如患者出現體動或嗆咳需要追加丙泊酚。對照組根據患者無體動,并按壓眶上神經無反應后開始檢查。檢查過程中患者心率<60次/min時,給予阿托品0.2 mg,如出現呼吸抑制、呼吸暫停等,及時停止操作,并退出檢查儀器,給予面罩加氧。
1.4觀察指標:①統計并比較兩組患者誘導時間、蘇醒時間、丙泊酚用量。②統計并比較兩組患者嗆咳、呼吸抑制、呼吸暫停、頭暈、惡心嘔吐等不良反應發生情況。
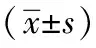
2 結果
2.1兩組誘導時間、蘇醒時間、丙泊酚用量比較:研究組患者誘導時間、蘇醒時間、丙泊酚用量均低于對照組,差異有統計學意義(P<0.05)。詳見表1。


組別例數誘導時間(min)蘇醒時間(min)丙泊酚用量(mg/kg)研究組8012±0573±1642±08對照組8016±0698±1954±09t值458089002189134P值000000000000000
2.2兩組不良反應發生率比較:研究組患者嗆咳、惡心嘔吐不良反應發生率差異無統計學意義(P<0.05)。詳見表2。
表2兩組患者不良反應發生率比較[例(%)]

組別例數嗆咳呼吸抑制呼吸暫停頭暈惡心嘔吐研究組801(125)0(000)0(000)2(250)2(250)對照組808(1000)1(125)1(125)7(875)9(1125)χ2值5768910063100632943347834P值0016303158031580086200287
3 討論
超聲胃鏡檢查為臨床中新型檢查方法,可檢測患者胃部表面及深部組織,對疾病診斷有重要意義。超聲胃鏡檢查過程中患者可出現疼痛、嗆咳、嘔吐等不適,影響檢查效果,影響患者耐受度和舒適性[3-4]。無痛超聲胃通過給予麻醉鎮靜藥物,讓患者暫時失去意識和記憶,減輕患者痛苦。但臨床研究指出,無痛超聲胃鏡檢查過程中,可引起患者出現呼吸抑制、呼吸暫停、恢復延遲等不良反應,在老年患者中更易出現,其發生與麻醉深度密切相關[5-7]。丙泊酚為臨床常用麻醉鎮靜藥物,具有鎮靜效果顯著、起效迅速、蘇醒快等優點,且術后不良反應少,針對超聲胃鏡檢查刺激較大操作具有較為顯著應用效果。但臨床研究指出,丙泊酚使用劑量和麻醉深度有關,如使用劑量較小患者在檢查中可出現嗆咳、惡性嘔吐等不良反應,如使用劑量較大,可增加患者麻醉毒性,易引起呼吸抑制、低血壓、心動過緩等不良反應發生[8-9]。因此,臨床中對患者麻醉反應監測,調控麻醉用藥劑量,在保障檢查順利完成情況下,提高麻醉安全至關重要。
麻醉深度監測最早為德國發明電腦意識深度監測系統,將患者與電腦連接可有效反應腦電波動情況,從而可反映麻醉深度[10]。麻醉深度監測將麻醉深度分為6個階段和15個亞級,對不同操作、手術要求需求麻醉深度有精細調控和準確判定[11]。丙泊酚麻醉效應與NI指數呈正相關性,從而可通過NI指數指導丙泊酚麻醉用藥劑量,相對人工判定患者麻醉深度更為精確、簡便[12]。本次研究將我院行無痛胃鏡超聲患者隨機分為研究組和對照組,研究組采用麻醉深度監測指導麻醉用藥,對照組通過人工觀察患者自動情況進行判定麻醉深度,得出研究組患者誘導時間、蘇醒時間、丙泊酚用量均低于對照組,比較有統計學意義(P<0.05)。麻醉深度監測將患者麻醉深度控制在一個精確范圍內,通過給予丙泊酚而維持麻醉深度穩定,相對人工判定更具有科學性、準確性,從而在保障患者順利完成檢查前提下可有效減少麻醉用藥,從而降低患者麻醉風險。本次研究另得出,研究組患者患者嗆咳、惡心嘔吐不良反應發生率比較無統計學意義(P<0.05)。麻醉監測深度可調控精確給予丙泊酚劑量,避免麻醉過淺或麻醉過深,從而提高麻醉質量,降低不良反應發生,提高麻醉安全性。
綜上所述,麻醉深度監測在無痛超聲胃鏡中應用,精確調控麻醉用藥劑量,在保障患者檢查順利進行前提下減少麻醉用量,從而降低不良反應發生率,提高麻醉質量和麻醉安全性。
[1] 王穎燕,李雄偉,劉國凱,等.腦電雙頻譜指數用于小兒腦癱麻醉深度監測的研究[J].現代中西醫結合雜志,2013,22(29):3274.
[2] 楊振東,胡衛東,徐娟娟,等.Narcotrend麻醉深度監測在患兒無痛胃鏡檢查中的應用[J].臨床麻醉學雜志,2015,31(3):261.
[3] 方九江,安曉萍,黃子奕等.Narcotrend麻醉深度監測指導下無痛人工流產患者鎮痛藥物配方的篩選[J].廣東醫學,2013,34(22):3436.
[4] 耿 秀,王 勝,張琪文,等.腦電雙頻指數用于老年患者七氟醚麻醉深度監測的臨床研究[J].臨床和實驗醫學雜志,2014,13(1):43.
[5] 佘守章,陳勇.圍術期麻醉深度監測研究新進展[J].廣東醫學,2013,34(20):3087.
[6] 賈茜茜.麻醉深度監測的研究進展[J].中國微創外科雜志,2014,20(1):81.
[7] 宋智敏,周 姝,張 欣,等.血氣分析聯合麻醉深度監測在老年人腹腔鏡下胃癌根治術中的應用體會[J].中國實驗診斷學,2013,17(8):1510.
[8] 張曉彤,扈大為,曹 靜,等.不同誘導方法對腦電雙頻指數監測嬰兒唇腭裂手術麻醉深度的影響[J].中國醫刊,2013,48(11):83.
[9] 黃錫強,蘇圣賢,張志剛,等.Narcotrend麻醉深度監測在無痛纖維支氣管鏡檢查中的臨床應用[J].海南醫學,2013,24(4):514.
[10] 曲彥亮,周贊宮,王世端,等.腦電雙頻指數監測在小兒臂叢神經阻滯復合二異丙酚全身麻醉中的應用[J].醫學研究生學報,2013,26(4):377.
[11] 農麗丹,李海風,孫 怡,等.Narcotrend麻醉深度監測在無痛小腸鏡檢查中的應用[J].中國內鏡雜志,2013,19(2):135.
[12] 沈 洪,熊世紅,裴 皓,等.慢性腎臟病患者手術麻醉深度監測指標的評價[J].臨床腎臟病雜志,2013,13(3):121.

