定量CT檢測分析老年腰椎間盤突出癥與椎體骨密度的相關性
腰椎間盤突出癥為臨床常見病及多發病,以腰腿疼痛以及坐骨神經痛為主要表現[1]。目前臨床對于腰椎間盤突出癥的發病機制尚未完全明確。我國近年來人口老齡化問題的日益嚴峻,老年腰椎間盤突出癥的患病人數呈明顯增多趨勢,進一步明確腰椎間盤突出癥的發病機制對制定行之有效的防治措施至關重要。單位骨量減少、骨密度減低以及骨組織結構退化是骨質疏松癥的主要病理特征,同時也是導致腰椎間盤突出癥的常見影響因素[2]。而腰椎間盤突出癥病人由于受到神經壓迫,引起活動受限及強迫體位,也可對骨組織代謝產生影響,進而影響腰椎骨密度[3]。近年來,臨床針對腰椎間盤突出癥與腰椎骨密度的相關性研究較少[4]。為進一步探討老年腰椎間盤突出癥與椎體骨密度的相關性,本研究對我院收治的老年腰椎間盤突出癥病人及健康老年體檢者分別進行了骨密度定量CT(QCT)檢測。現將結果報道如下。
1 資料與方法
1.1 一般資料 選取我院收治的125例老年腰椎間盤突出癥病人作為研究對象,納入標準:(1)符合腰椎間盤突出癥診斷標準[5],并經MRI或CT等影像學檢查確診,癥狀表現為腰痛伴或不伴下肢放射痛;(2)年齡60~85歲,性別不限;(3)未合并可致骨質疏松的其他疾病。排除標準:(1)腫瘤、外傷等因素引起的椎體或椎間盤破壞;(2)合并慢性肝、腎功能障礙等可對骨代謝產生影響的疾病;(3)合并甲狀腺及甲狀旁腺疾病、糖尿病等可對骨代謝產生影響的內分泌疾病;(4)有重大骨科手術史、重大外傷史;(5)近6個月內應用過可影響骨代謝的藥物,如糖皮質激素、性激素、鈣劑、雙磷酸鹽類藥物等;(6)依從性差。研究經醫院倫理委員會批準,病人簽署知情同意書。腰椎間盤突出癥病人中,男86例,女39例,年齡60~85歲,平均(69.45±7.23)歲,病程1~10年,平均(6.23±2.13)年,體質量指數(BMI)21~28,平均25.23±3.12;另選取老年健康體檢者125例作為對照,男83例,女42例,年齡60~85歲,平均(70.12±6.84)歲,BMI為22~28,平均25.04±2.85。2組性別、年齡、BMI比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 采取Senstion16 CT(德國西門子)進行QCT測量。病人取仰臥位,屈膝,盡可能減小腰椎前曲弧度,將標準體模放置在受測者腰椎下方,并與人體長軸相平行,腰背部應盡量緊貼體模,防止出現間隙。完成常規掃描后,進行QCT掃描,于腰椎側位片定位,定位掃描線穿過L2~L4椎體中間層面,并平行于椎體上下緣。QCT具體檢查方法為:采用羥磷灰石鈣專用體模與骨密度測量分析軟件對腰椎骨密度進行測量。參數設置為:電流125 mA,電壓80 kV,層厚為10 mm,卷積核為80。將QCT測量所得數據傳至Osteo CT分析軟件進行分析,以椎體中央骨松質部分作為測量感興趣區,注意避開骨島、骨皮質、硬化區與椎后靜脈入口部位骨小梁缺少區,測量L2~L4椎體骨密度,并計算出各椎體骨密度平均值、T值、Z值。變異系數為1.5%。由專人檢查、分析以防誤差。
1.3 骨質疏松診斷標準 根據2007年國際臨床骨測量學會(ISCD)制定出QCT骨質疏松診斷標準[5],即骨密度正常為骨密度>120 mg/cm3;骨量減低為骨密度80~120 mg/cm3;骨質疏松為骨密度<80 mg/cm3,或T值<-3.4個標準差。
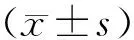
2 結果
2.1 不同性別腰椎間盤突出癥與骨密度的關系 腰椎間盤突出癥女性T值、Z值均明顯低于男性(P<0.01),年齡、椎體骨密度均值與男性比較差異無統計學意義(P>0.05);健康體檢組男性與女性年齡、椎體骨密度均值、T值、Z值比較差異無統計學意義(P>0.05)。不同性別腰椎間盤突出癥組的椎體骨密度均值、T值、Z值均顯著低于健康體檢組(P<0.01)。見表1。
2.2 腰椎間盤突出癥與健康體檢組腰椎骨量減少和骨質疏松分布比較 腰椎間盤突出癥組骨密度正常占比為54.40%,明顯低于健康體檢組(P<0.01);骨質疏松占比12.00%,顯著高于健康體檢組(P<0.01)。見表2。

表1 腰椎間盤突出癥與骨密度的關系
注:與本組女性比較,*P<0.05;與同性別健康體檢組比較,△P<0.05,△△P<0.01
表2 腰椎間盤突出癥與健康體檢組腰椎骨量減少和骨質疏松分布比較(n,%,n=125)

組別正常骨量減少骨質疏松腰椎間盤突出癥組68(54.40)42(33.60)15(12.00)健康體檢組88(70.40)**35(28.00)2(1.60)**
注:與腰椎間盤突出癥組比較,**P<0.01
3 討論
老年腰椎間盤突出癥的產生多是因椎間盤退行性改變所致,并受到年齡、遺傳、長期機械壓迫、營養代謝、生物力學改變等多種因素影響[6]。骨質疏松癥是因骨密度下降、骨組織微結構破壞而引發的全身性骨代謝性疾病。由于骨質疏松和腰椎間盤退行性變均是與年齡增加有著密切聯系的病理過程,故這二者之間可能存在相關性。尚偉等[7]的研究顯示,腰椎間盤突出癥病人的骨密度相對于無腰椎間盤突出癥的同年齡段人群略有下降,而不管有無發生腰椎間盤突出癥,隨著年齡的增長,骨密度均顯著下降。代永亮等[8]的研究還顯示,腰椎間盤突出癥病人的骨密度相對于健康對照組有下降,腰椎間盤突出癥病人中,骨量減少與骨質疏松癥占比相對于對照組有上升,但差異不明顯。但其研究得出的重點是,腰椎間盤突出癥病人椎間盤鄰近兩椎體間存在明顯的骨密度差異,L5椎體骨密度明顯高于L4,并由此指出,突出的椎間盤相鄰椎體間骨密度的特殊差異可能是導致椎間盤突出的原因。
目前用于骨密度檢測的方法主要包括雙能X線、定量超聲、QCT等。其中QCT可選擇性地對松質骨的骨密度進行測量,這也是相對于其他檢測方法最為突出的優勢,通過選擇性測量松質骨的骨密度能早期反映人體中骨礦含量的變化情況,故具有較高的敏感性[9]。QCT測量骨密度的數值采用T值與Z值表示,其中T值指的是和20歲相同性別健康者平均值相比的標準差,而Z值指的是和相同年齡相同性別健康者平均值相比的標準差,其中T值是骨質疏松癥診斷最有意義的指標,Z值則可對骨質疏松嚴重程度做出有效反映[10]。使用QCT測量骨密度時,只需在已有的CT機基礎上配上QCT測量體膜即可,故使用起來簡單方便。本研究結果顯示,腰椎間盤突出癥組的椎體骨密度均值、T值、Z值均顯著低于健康體檢組。腰椎間盤突出癥組骨密度正常占比明顯低于健康體檢組,骨質疏松占比則明顯高于健康對照組。其原因主要是,腰椎間盤突出癥病人由于神經壓迫引發的疼痛感造成強迫體位及活動受限,由此可致局部骨組織代謝受到影響,造成失用性骨密度下降[11]。相反地,腰椎骨質疏松可致椎體滑脫、側彎及不穩,可致局部應力異常升高,進而對椎間盤結構造成損傷,引起腰椎間盤突出癥[12]。李樹金等[13]通過對圍絕經期婦女的腰椎體骨密度和腰椎間盤退變程度的相關性分析得出,腰椎體骨密度和腰椎間盤退變程度呈明顯相關性,骨質疏松組的多個椎間盤退變以及中重度退變比例均明顯高于骨量正常組與骨量減少組。其原因考慮與骨密度降低引起骨質變薄以及骨小梁數量減少等有關,骨脆性增加后可致腰椎軟骨下骨板出現微小骨折,進而對椎間盤骨性終板中的營養通道產生影響,造成椎間盤退變的加快。由此可見,對于圍絕經期婦女,應加強攝入鈣質,減緩骨量的丟失,進而延緩腰椎間盤退行性變。
另外,本研究還顯示,不管是否有腰椎間盤突出癥,女性骨密度均較男性有明顯下降,這與女性及男性的生理特征的差異直接相關。女性絕經后,體內雌激素水平下降引起骨量明顯下降,而男性骨量下降則出現在40歲左右,但和女性不同的是,男性骨量下降速度緩慢。老年男性肌肉量相對于女性明顯較高,因而男性骨密度要明顯高于女性。瘦肉量與脂肪量影響骨密度也是基于性別與年齡的基礎上的。李慧林等[14]的研究顯示,老年女性的骨代謝水平要明顯高于男性,骨代謝增加可致骨量丟失,故老年女性骨密度明顯低于老年男性。
綜上所述,老年腰椎間盤突出癥與腰椎骨密度間存在密切的相關性,這二者間可能互相影響,互為因果,故對于老年人這一特殊群體,應注重攝入足夠的鈣質、維生素D,適當進行體育鍛煉等,以提高骨密度[15],減少骨質疏松以及腰椎間盤突出癥的發生。
[1] Weber KT, Alipui DO, Sison CP, et al. Serum levels of the proinflammatory cytokine interleukin-6 vary based on diagnoses in individuals with lumbar intervertebral disc diseases[J].Arthritis Res Ther, 2015, 18 (1): 1-14.
[2] Wade SW, Strader C, Fitzpatrick LA, et al. Estimating prevalence of osteoporosis: examples from industrialized countries[J]. Arch Osteoporos, 2014, 9: 182.
[3] 殷相姣,宮赫,王麗珍,等.椎間盤退行性變的影響因素及其相關形態結構變化的研究進展[J].生物醫學工程與臨床,2016,20(1):112-117.
[4] Kanterewicz E, Puigoriol E, Garcia-Barrionuevo J, et al. Prevalence of vertebral fractures and minor vertebral deformities evaluated by DXA-assisted vertebral fracture assessment (VFA) in a population-based study of postmenopausal women: the FRODOS study[J]. Osteoporos Int, 2014, 25 (5): 1455-1464.
[5] Engelke K, Adams JE, Armbrecht G, et al. Clinical use of quantitative computed tomography and peripheral quantitative computed tomography in the management of osteoporosis in adults: the 2007 ISCD Official Positions[J]. J Clin Densitom, 2008, 11 (1): 123-162.
[6] 趙海南,姚偉武,李曉慶,等.腰椎間盤突出癥患者骨密度CT定量研究[J].中國醫學計算機成像雜志,2013,19(2):160-162.
[7] 尚偉,李保慶,劉安龍,等.中老年女性腰椎間盤突出與骨質疏松的相關性[J].中國老年學雜志,2014,34(20):5881-5882.
[8] 代永亮,趙圓,劉文亞,等.運用定量CT對老年女性腰椎間盤突出癥與椎體骨密度的相關性研究[J].中國骨質疏松雜志,2014,20(11):1317-1321.
[9] 王淑蘭,張郡.北京地區正常成年女性定量CT骨密度測量與骨質疏松相關性分析[J].浙江預防醫學,2016,28(4):421-423,432.
[10] Barnas U, Schmidt A, Seidl G, et al. A comparison of quantitative computed tomography and dual X-ray absorptiometry for evaluation of BMD in patients on chronic hemodialysis[J]. Am J Kidney Dis, 2001, 37 (6): 1247-1252.
[11] 郭炯炯,楊惠林,朱雪松,等.中國南方人群腰椎間盤退變的影像學和流行病學研究[J].中華骨科雜志,2014,34(5):546-552.
[12] 麥合木提江·穆海麥提,祝少博,李景峰,等.兩種方法治療骨質疏松性椎體壓縮性骨折:安全與有效性的Meta分析[J].中國組織工程研究,2014,18(22):3551-3559.
[13] 李樹金,張紹偉,吳曉冰,等.圍絕經期婦女腰椎體骨密度與腰椎間盤退變程度的相關性分析[J].中國CT和MRI雜志,2014,12(4):83-85.
[14] 李慧林,朱漢民,程群,等.高齡老年男性和女性骨健康狀況差異分析[J].中華骨質疏松和骨礦鹽疾病雜志,2015,8(3):224-228.
[15] Briot K, Paternotte S, Kolta S, et al. Added value of trabecular bone score to bone mineral density for prediction of osteoporotic fractures in postmenopausal women: the OPUS study[J]. Bone, 2013, 57 (1): 232-236.

