表面肌電聯(lián)合等速肌力測(cè)試用于不完全腰髓損傷患者的精準(zhǔn)評(píng)估研究
陳彥,吳霜,王志濤,田新原,裴強(qiáng)
我國(guó)脊髓損傷年發(fā)病率為23/100萬(wàn)左右,四肢癱(71.5%)遠(yuǎn)遠(yuǎn)超過(guò)截癱(28.5%)患者[1]。目前用于脊髓損傷精準(zhǔn)定量評(píng)估的方法尚無(wú)定論[2]。表面肌電測(cè)試和等速肌力測(cè)試在運(yùn)動(dòng)損傷、慢性疼痛康復(fù)評(píng)估中的應(yīng)用已較為普遍,用于腦卒中、脊髓灰質(zhì)炎等神經(jīng)系統(tǒng)疾病的評(píng)估也有報(bào)道[3-5],但同時(shí)聯(lián)合兩種技術(shù)用于不完全脊髓損傷的報(bào)道較少。我們將表面肌電測(cè)試和等速肌力評(píng)估聯(lián)合用于不完全腰髓損傷患者康復(fù)治療前后的精準(zhǔn)量化評(píng)估,旨在了解這類(lèi)患者康復(fù)治療中下肢肌肉功能的變化情況。
1 資料與方法
1.1 一般資料 選擇2012年4月~2015年6月在貴州醫(yī)科大學(xué)附屬醫(yī)院急診骨科、脊柱骨科、康復(fù)科住院的外傷性脊髓損傷患者55例。均經(jīng)CT或MRI確診的外傷性脊髓損傷患者,且符合2006版美國(guó)脊柱損傷協(xié)會(huì)(American Spinal Injury Association,ASIA)脊髓損害分級(jí)C~D級(jí)[6];所有患者均由臨床科室完成前期治療或手術(shù),生命體征穩(wěn)定;脊髓損傷平面均為L(zhǎng)1~3水平;并伴有下肢功能障礙;55例分為2組,①觀察組27例,男16例,女11例;年齡(38.19±10.15)歲;病程(41.81±8.67)d。②對(duì)照組28例,男16例,女12例;年齡(39.39±7.89)歲;病程(41.11±10.95)d。2組患者一般資料比較差異無(wú)統(tǒng)計(jì)學(xué)意義。
1.2 方法 2組均進(jìn)行下肢徒手肌力訓(xùn)練、牽伸訓(xùn)練等常規(guī)康復(fù)訓(xùn)練,觀察組增加等速肌力訓(xùn)練。①常規(guī)康復(fù)治療:肌力3級(jí)以上的肌群采用Delorme法進(jìn)行漸進(jìn)性抗阻原則訓(xùn)練,每次30min。每日1次,每周5d。所有患者治療由同組兩位資深治療師完成,并經(jīng)過(guò)在課題之初即進(jìn)行了治療方案培訓(xùn),以保證治療方法的統(tǒng)一。②等速肌力訓(xùn)練:儀器選用IsoMed2000等速訓(xùn)練測(cè)試系統(tǒng)。患者取屈髖屈膝90°端坐位于等速訓(xùn)練椅上,固定帶固定軀干和訓(xùn)練側(cè)肢體。訓(xùn)練包括肌力訓(xùn)練和肌耐力訓(xùn)練。肌力訓(xùn)練角速度選擇[7]60°/s、90°/s、120°/s三種運(yùn)動(dòng)速度,每種運(yùn)動(dòng)速度收縮10次,每訓(xùn)練完一種運(yùn)動(dòng)速度間歇1min,共收縮30次為一個(gè)訓(xùn)練單位。每完成一個(gè)訓(xùn)練單位間歇3min,逐漸增加收縮次數(shù)到2~3個(gè)訓(xùn)練單位/日,5次/周。肌耐力訓(xùn)練角速度選擇180°/s,10次/組,每組間歇3min,2組/次,2次/周。
1.3 評(píng)定標(biāo)準(zhǔn) ①表面肌電(surface electromyography, sEMG)測(cè)試:要求患者雙膝關(guān)節(jié)從屈膝90°位置,分別完成3次60s的最大用力伸膝、屈膝動(dòng)作,檢查者于踝部予以徒手抗阻,保證膝關(guān)節(jié)不發(fā)生活動(dòng),同時(shí)采集股直肌(rectus femoris, RF)、股二頭肌(biceps femoris, BF)的肌電積分值(Integrated EMG,iEMG)。3次檢測(cè)間隔1min,取最大值作為觀察指標(biāo)。MegaWin3.0軟件處理截取60s最大等長(zhǎng)收縮過(guò)程中sEMG,收集平均功率頻率值(mean power frequency, MPF)。MPF下降程度反映肌肉疲勞程度,MPF下降越多,提示肌肉疲勞程度越高。②等速肌力測(cè)試:受試者取屈髖屈膝90°坐于等速測(cè)試椅上,肩部用儀器配備的綁帶固定并穿過(guò)腰部以保證軀干穩(wěn)定[8]。足平置于腳踏板上,尼龍搭扣固定,固定帶固定髖部及大腿。測(cè)試時(shí)讓患者雙手抱于胸前,避免產(chǎn)生代償動(dòng)作[8-9]。測(cè)試肌群為雙側(cè)股四頭肌、腘繩肌,肌力測(cè)試角速度選擇60°/s,測(cè)試3次,每次測(cè)試間隔1min,共3次,峰力矩、峰力矩體重比取平均值[10]。肌耐力測(cè)試選擇角速度為180°/s,測(cè)試3組,每組測(cè)試間隔1min,每組15次,以最后5次作功量與最初5次作功量比值表示耐力比(endurance ratio, RO),3組耐力比取平均值[7]。③徒手肌力評(píng)定(Manual muscle testing, MMT):采用Lovett分級(jí)法[11],檢查時(shí)要求受試者在特定的體位下,分別在消除重力、抵抗重力和抗阻力的情況下評(píng)估肌力。

2 結(jié)果
治療3個(gè)月后,2組患者腘繩肌峰力矩體重比(H-PT/BW)、股四頭肌峰力矩體重比(Q-PT/BW)、股二頭肌肌電積分值(BF-iEMG)、股直肌肌電積分值(RF-iEMG)、腘繩肌耐力比(H-RO)、股四頭肌耐力比(Q-RO)均較治療前明顯提高(均P<0.01),且觀察組高于對(duì)照組(P<0.01,0.05),見(jiàn)表1~3。
治療后,2組股二頭肌平均功率頻率(BF-MPF)和股直肌平均功率頻率(RF-MPF)均較治療前明顯降低(均P<0.05),且觀察組下降幅度低于對(duì)照組(均P<0.05),見(jiàn)表4。
治療后,2組股四頭肌徒手肌力分級(jí)(H-MMT)、腘繩肌徒手肌力分級(jí)(Q-MMT)均較治療前明顯提高(均P<0.05),但2組間比較差異無(wú)統(tǒng)計(jì)學(xué)意義,見(jiàn)表5。


組別nH-PT/BW治療前治療后Q-PT/BW治療前治療后觀察組270.42±0.191.08±0.33ab0.52±0.211.09±0.21ab對(duì)照組280.40±0.140.81±0.25a0.50±0.210.87±0.21a
與治療前比較,aP<0.01;與對(duì)照組比較,bP<0.01


組別nBF-iEMG治療前治療后RF-iEMG治療前治療后觀察組2758.48±23.46174.74±51.53ab87.48±29.24246.67±59.33ab對(duì)照組2858.21±26.44132.64±55.56a79.85±39.10180.11±70.82a
與治療前比較,aP<0.01;與對(duì)照組比較,bP<0.01


組別nH-RO治療前治療后Q-RO治療前治療后觀察組2766.75±17.1686.73±13.79ac66.85±11.8989.13±8.93ab對(duì)照組2867.41±16.8777.12±16.29a65.56±12.9076.87±13.09a
與治療前比較,aP<0.01;與對(duì)照組比較,bP<0.01,cP<0.05


組別nBF-MPF治療前治療后RF-MPF治療前治療后觀察組2776.07±13.5856.96±11.47ab74.59±12.7657.07±10.10ab對(duì)照組2875.32±12.5652.89±11.71a74.11±12.0651.71±9.76a
與治療前比較,aP<0.01;與對(duì)照組比較,bP<0.05
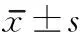
表5 2組MMT治療前后比較級(jí),
與治療前比較,aP<0.01
3 討論
脊髓損傷后,損傷平面以下的肌肉將很快發(fā)生明顯的肌肉萎縮[12],損失程度可達(dá)18%~46%[13],對(duì)肌力和肌耐力均產(chǎn)生不良影響。不完全腰髓損傷患者經(jīng)過(guò)康復(fù)治療提高下肢運(yùn)動(dòng)功能,進(jìn)而提高整體步行功能是康復(fù)治療的重點(diǎn)。下肢關(guān)鍵肌的肌力和肌耐力是反映下肢運(yùn)動(dòng)功能的重要指標(biāo)。準(zhǔn)確可靠的評(píng)估結(jié)果可幫助進(jìn)行康復(fù)功能診斷、制定康復(fù)計(jì)劃和了解康復(fù)進(jìn)展。美國(guó)脊髓損傷協(xié)會(huì)推薦利用徒手肌力測(cè)試進(jìn)行SCI患者肌力的評(píng)估[14]。MMT將肌肉力量分為正常、良好、尚可、差、微弱、無(wú)收縮6個(gè)等級(jí),具有無(wú)需設(shè)備、操作簡(jiǎn)單的優(yōu)點(diǎn),廣泛用于肌肉骨骼系統(tǒng)疾病和神經(jīng)系統(tǒng)疾病的肌力評(píng)估。該檢查的缺點(diǎn)是易受被檢查者的合作程度、疲勞程度、檢查程序的規(guī)范程度和個(gè)人經(jīng)驗(yàn)影響,國(guó)外學(xué)者認(rèn)為將力量譜量化為肌肉等級(jí)是一種相對(duì)不靈敏的測(cè)量力量變化的方法[15]。除此之外,MMT不能反映耐力。Noreau[16]研究顯示在不完全脊髓損傷患者肌力評(píng)定方法的選擇上,徒手肌力評(píng)定具有明顯的天花板效應(yīng),靈敏度欠佳,評(píng)分者間信度較低,在肌力分級(jí)3級(jí)以上時(shí)尤為明顯。Ansersen等[17]研究發(fā)現(xiàn),MMT較等速肌力測(cè)試而言,不能敏感地發(fā)現(xiàn)患者肌力的減弱。本研究納入的患者均為ASIA分級(jí)C級(jí)和D級(jí)的患者,下肢關(guān)鍵肌肌力在治療前多在3級(jí)及以上。2組患者治療后表面肌電測(cè)試和等速肌力測(cè)試結(jié)果均較治療前改善,觀察組改善更佳;而徒手肌力評(píng)定結(jié)果在數(shù)值上觀察組較對(duì)照組增加,但差異無(wú)統(tǒng)計(jì)學(xué)意義,與Noreau[16]的研究一致。Galen等[18]運(yùn)用峰力矩測(cè)定下肢機(jī)器人治療不完全脊髓損傷后的下肢肌力,顯示峰力矩較徒手肌力評(píng)估和ASIA運(yùn)動(dòng)功能評(píng)估更敏感,尤其是4級(jí)及以上的肌力。本研究?jī)山M患者治療3個(gè)月后下肢膝關(guān)節(jié)屈伸肌群等主要肌群肌力多已達(dá)到4級(jí)及以上,股四頭肌和腘繩肌峰力矩體重比和肌電積分值均顯示明顯改善,提示表面肌電測(cè)試和等速肌力評(píng)估更能敏感地體現(xiàn)康復(fù)治療后肌力的變化,與Galen等[18]的研究結(jié)論一致。
本研究顯示兩組患者治療后股四頭肌和腘繩肌肌力峰力矩、峰力矩體重比值和肌電積分值均較治療前改善,觀察組改善更佳。峰力矩、峰力矩體重比是在30°/s~60°/s的角速度下進(jìn)行的慢等速測(cè)試,由于此時(shí)加載于肢體的運(yùn)動(dòng)負(fù)荷較大,關(guān)節(jié)運(yùn)動(dòng)速度慢,常被用于評(píng)估最大動(dòng)態(tài)肌力。前者用于同一受試對(duì)象不同時(shí)間點(diǎn)的比較,后者可用于不同受試對(duì)象之間的橫向比較。肌電積分值是一定時(shí)間內(nèi)肌肉中參與活動(dòng)的運(yùn)動(dòng)單位的放電總量,反映運(yùn)動(dòng)單位數(shù)量的多少和每個(gè)運(yùn)動(dòng)單位的放電大小,與肌力密切相關(guān)[19-20]。本研究提示觀察組在常規(guī)康復(fù)治療基礎(chǔ)上增加了等速肌力訓(xùn)練,對(duì)其下肢肌力的提升優(yōu)于進(jìn)行徒手肌力訓(xùn)練的對(duì)照組。
在提高肌力的基礎(chǔ)上,具備一定的肌肉耐力是完成功能性活動(dòng)的前提和基礎(chǔ)。對(duì)于不完全腰髓損傷患者而言,最終訓(xùn)練目標(biāo)是完成社區(qū)功能性步行。本課題前期研究結(jié)果顯示等速運(yùn)動(dòng)訓(xùn)練可顯著改善不完全脊髓損傷患者的下肢肌耐力和社區(qū)步行能力[21],因而肌耐力訓(xùn)練也是康復(fù)治療的重要內(nèi)容之一。本研究中兩組患者治療后肌耐力比值和平均功率頻率均較治療前改善,觀察組改善更好。采用180°/s的關(guān)節(jié)運(yùn)動(dòng)角速度下進(jìn)行的快速等速測(cè)試,由于加載于肢體的運(yùn)動(dòng)負(fù)荷阻力較小,關(guān)節(jié)運(yùn)動(dòng)速度快,常用于評(píng)估肌肉耐力。平均功率頻率是某個(gè)時(shí)間點(diǎn),所有參與活動(dòng)的肌電信號(hào)的快速傅里葉變換結(jié)果-功率譜,功率的平均值所對(duì)應(yīng)的頻率值,其大小與外周運(yùn)動(dòng)單位動(dòng)作電位傳導(dǎo)速度,參與活動(dòng)的運(yùn)動(dòng)單位類(lèi)型以及同步化程度有關(guān),是判斷肌肉疲勞度的常用指標(biāo)。本研究顯示常規(guī)康復(fù)治療和等速肌力訓(xùn)練均能提高不完全腰髓損傷患者下肢的肌耐力,而等速肌耐力訓(xùn)練的療效更佳。
精準(zhǔn)量化的脊髓損傷評(píng)估方法,有利于進(jìn)一步了解患者的功能狀況和幫助制定更有針對(duì)性的康復(fù)治療方案。用于脊髓損傷功能量化評(píng)估的工具有體感誘發(fā)電位[22]、運(yùn)動(dòng)誘發(fā)電位[23]、電感覺(jué)閾值[22,24]、肌電圖和用于四癱的肌力、感覺(jué)和抓握能力分級(jí)重定義評(píng)估等[25-26]。國(guó)外研究顯示[2],上述檢查用于脊髓損傷量化評(píng)估的信度和預(yù)測(cè)效度的證據(jù)仍不充足。針對(duì)下肢功能量化評(píng)估的工具仍在探索中。
本研究顯示,等速肌力測(cè)試和表面肌電測(cè)試能敏感地反映康復(fù)治療后肌力和肌耐力的變化,能彌補(bǔ)徒手肌力測(cè)試具有天花板效應(yīng)和不能反映肌耐力的不足。同時(shí),上述兩種測(cè)試能提供反應(yīng)肌肉狀態(tài)的精準(zhǔn)量化數(shù)據(jù),可為指導(dǎo)康復(fù)治療方案的制定提供依據(jù)。除本研究中提到的評(píng)估項(xiàng)目外,等速肌力測(cè)定還可通過(guò)屈伸肌力矩比反映主動(dòng)肌和拮抗肌肌力的平衡情況,反映關(guān)節(jié)的穩(wěn)定性。本研究樣本量較少,觀察周期較短,下一步需擴(kuò)大樣本量,增加觀察肌群,利用表面肌電進(jìn)行功能性活動(dòng),觀察不完全腰髓損傷患者下肢運(yùn)動(dòng)功能在康復(fù)治療過(guò)程中的動(dòng)態(tài)變化規(guī)律等。
[1] Ning GZ, Yu TQ ,Feng SQ,et al. Epidemiology of traumatic spinal cord injury in Tianjin, China[J]. Spinal Cord, 2011,49(3):386-390.
[2] Boakye M, Harkema S, Ellaway PH, et al. Quantitative testing in spinal cord injury: overview of reliability and predictive validity[J]. J Neurosurg Spine, 2012,17(1):141-150.

[4] Flansbjer UB, Holmb?ck AM, Downham D, et al. What change in isokinetic knee muscle strength can be detected in men and women after stroke[J]? Clin Rehabi, 2005,19(5):514-522.
[5] Flansbjer UB, Lexell J. Reliability of knee extensor and flexor muscle strength measurements in persons with late effects of polio[J]. J rehabil Med,2010,42(6):588-592.
[6] Tuszynski MH, Steeves JD, Fawcett JW, et al. Guidelines for the conduct of clinical trials for spinal cord injury as developed by the ICCP panel: clinical trial design[J]. Spinal Cord 2007,45(3):232-242.
[7] 吳毅.等速肌肉功能測(cè)試和訓(xùn)練技術(shù)的基本原理和方法[J].中國(guó)康復(fù)醫(yī)學(xué)雜志,1999,10(1):44-47.
[8] Callaghan MJ, McCaerthy CJ, Al-Omar A, et al. The reproducibility of multi-joint isokinetic and isometric assessments in a healthy and patient population[J]. Clinical Biomechanics, 2000,15(9):678-683.
[9] Gür H, Akova B, Kücükoglu S. Continuous versus separate isokinetic test protocol: The effect of estradiol on the reproducibility of concentric and eccentric isokinetic meseaurements in knee muscles[J]. Arch of Phys Med Rehabil, 1999,80(9):1024-1029.
[10] 吳毅.等速肌肉功能測(cè)試和訓(xùn)練技術(shù)的臨床應(yīng)用[J].中國(guó)康復(fù)醫(yī)學(xué)雜志,1999,14(2):92-95.
[11] Herbison GJ, Isaac Z, Cohen ME, et al. Strength post-spinal cord injury: myometer vs manual muscle test[J]. Spinal Cord, 1996,34(9):543-548.
[12] Dudley-Javoroski S, Shields RK. Muscle and bone plasticity after spinal cord injury: Review of adaptations of disuse and to electrical muscle stimulation[J]. JRRD,2008,45(2):283-296.
[13] Giangregorio L, Mc Cartney N. Bone loss and muscle atrophy in spinal cord injury: epidemiology, fracture prediction, and rehabilitation strategies[J]. J Spinal Cord Med, 2006,29(5):489-500.
[14] Kirshblum SC, Burns SP, Bieringsorensen F, et al. International standards for neurological classification of spinal cord injury, revised 2011[J]. Top Spinal Cord Inj Rehabil, 2012,34(6):85-99.
[15] Escolar DM, Henricson EK, Mayhew J, et al. Clinical evaluator rehability for quantitative and manual muscle testing measures of strength in children[J]. Muslce & Nerve, 2001,24(6):787-793.
[16] Noreau L, Vachon J. Comparison of three methods to assess muscular strength in individuals with spinal cord injury[J]. Spinal Cord, 1988,36(10):716-723.
[17] Andersen H, Jakobsen J. A comparative study of isokinetic dynamometry and manual muslce testing of ankle dorsal and plantar and knee extensors and flexors[J]. European Neurology,1997,37(4):239-242.
[18] Galen SS, Clarke CJ, Mclean AN, et al. Isometric hip and knee torque measurements as an outcome measure in robot assisted gait training[J]. Neurorehabilitation, 2014,34(2):287-295.
[19] Klein CS, Peterson LB, Ferrell S, et al. Sensitivity of 24-h EMG duration and intensity in the human vastus lateralis muscle to threshold changes[J]. J Appl Physiol, 2010,108(3):655-661.
[20] Yavuz US, Negro F, Sebik O, et al. Estimating reflex responses in large populations of motor units by decomposition of the high-density surface electromyogram[J]. J Physiol, 2015,593(19):4305-4318.
[21] 吳霜,劉春風(fēng),楚蘭,等.等速運(yùn)動(dòng)訓(xùn)練對(duì)不完全脊髓損傷患者肌耐力和社區(qū)步行的影響[J].中華物理醫(yī)學(xué)與康復(fù)雜志,2016,38(12):900-903.
[22] Kramer JK, Taylor P, Steeves JD, et al. Dermatomal somatosensory evoked potentials and electrical perception thresholds during recovery from cervical spinal cord injury[J]. Neurorehabil Neural Repair, 2010,24(4):309-317.
[23] Wirth B, Hedel HJ, Curt A. Changes in corticospinal function and ankle motor control during recovery from incomplete spinal cord injury[J]. J Neurotrauma,2008,25(5):467-478.
[24] Leong GW, Lauschke J, Rutowski SB, et al. Age, gender, and side differences of cutaneous electrical perceptual threshold testing in an able-bodied population[J]. J Spinal Cord Med, 2010,33(3):249-255.
[25] Kalsi-Ryan S, Curt A, Verrier MC, et al. Development of the graded redefined assessment of strength, sensibility and prehension(GRASSP): reviewing measurement specific to the upper limb in tetraplegia[J]. J Neurosurg Spine,2012,17(1):65-76.
[26] Velstra IM, Curt A, Frotzler A, et al. Changes in strength, sensation ,and prehension in acute cervical spinal cord injury: European multicenter responsiveness study of the GRASSP[J]. Neurorehabil Neural Repair, 2015,29(8):755-766.

