溫腎化痰湯對腎虛痰濕型多囊卵巢綜合征高雄激素血癥的影響
葉 寧 邱 瑾 童奎驊
浙江省寧波市北侖區第二人民醫院 浙江 寧波 315809
筆者采用溫腎化痰湯治療腎虛痰濕型多囊卵巢綜合征(PCOS)患者42例,觀察其對高雄激素血癥的影響。
1 一般資料
選取2016年2月至2017年2月本院診治的84例PCOS伴有高雄激素血癥患者為觀察對象,年齡20~40歲,且在6個月內無生育要求。西醫診斷參照《婦產科學》[1]相關標準。隨機分為兩組,各42例。觀察組:年齡20~38歲,平均28.0±2.0歲;病程1~6年,平均3.2±0.5年;體質量指數(BMI)25.3~29.8kg/m2,平均26.9±3.0kg/m2。對照組:年齡22~40歲,平均29.1±2.3歲;病程1~5年,平均3.1±0.4年;體質量指數(BMI)25.6~29.5kg/m2,平均27.0±2.8kg/m2。兩組資料比較,無統計學差異(P>0.05),具有可比性。
2 治療方法
對照組接受常規西醫治療,治療方法:于患者月經第5天給予炔雌醇環丙孕酮片口服(商品名:達英-35,每片含有炔雌醇0.035mg、醋酸環丙孕酮2mg),1片/日,連續口服21天,停藥7天后再次口服治療,連續治療3個月經周期。觀察組在對照組基礎上給予自擬溫腎化痰湯。藥物:黃芪20g,菟絲子、覆盆子、山茱萸、蒼術各15g,當歸、茯苓、澤蘭各12g,川芎、白術、鹿角片各10g,半夏、白芥子、香附、甘草各6g。每日1劑,水煎分服。經期停藥,服用3個月經周期。
3 療效觀察
3.1 療效標準:參照《中醫病證診斷療效標準》[2]制定。顯效:患者月經恢復來潮且周期正常,實驗室檢查顯著改善(血清睪酮≤0.51μg/L,B超檢查提示卵泡數目<12個);有效:患者月經恢復來潮,但周期仍不正常,實驗室檢查指標有一定改善;無效:患者月經仍未來潮,且周期不正常,實驗室檢查無改善甚至惡化。
3.2 結果:見表1、表2。
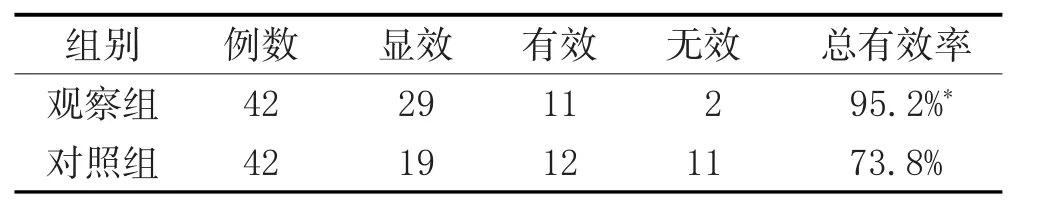
表1 兩組療效比較
表2 兩組治療前后血清性激素指標比較(±s)
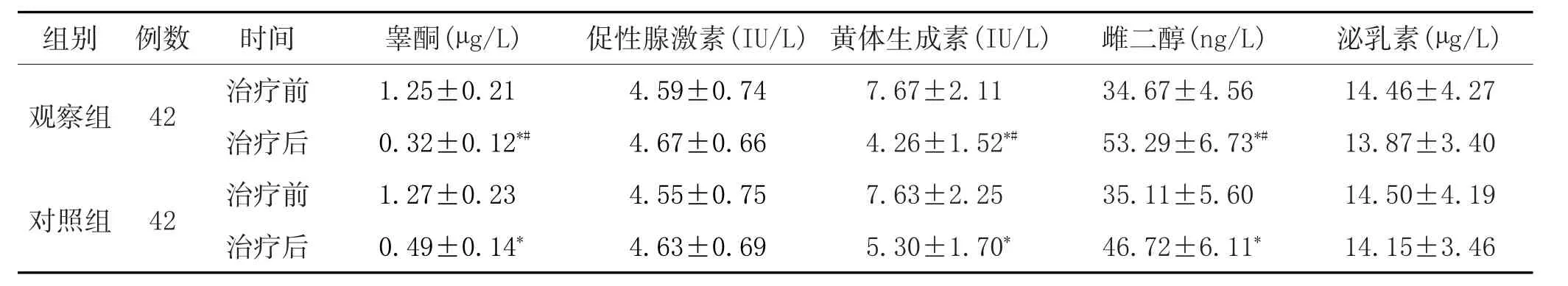
表2 兩組治療前后血清性激素指標比較(±s)
注:與本組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
組別觀察組42例數對照組泌乳素(μg/L)14.46±4.27 13.87±3.40 14.50±4.19 14.15±3.46 42時間治療前治療后治療前治療后睪酮(μg/L)1.25±0.21 0.32±0.12*#1.27±0.23 0.49±0.14*促性腺激素(IU/L)4.59±0.74 4.67±0.66 4.55±0.75 4.63±0.69黃體生成素(IU/L)7.67±2.11 4.26±1.52*#7.63±2.25 5.30±1.70*雌二醇(ng/L)34.67±4.56 53.29±6.73*#35.11±5.60 46.72±6.11*
4 體會
中醫學認為PCOS伴有高雄激素血癥的病機屬本虛標實,“腎虛”為本,“痰濕”為標。腎藏精,主生殖,為沖任之本、天癸之源,若腎氣不足,腎虛失養,則津液溫煦氣化不利,氣血運化乏力,日久水濕內停,凝濕成痰成瘀,痰瘀互結,閉阻胞宮,以致閉經不孕。此外,氣血不暢,痰濕積聚易引起肥胖,痤瘡等癥狀。對此,筆者采用的溫腎化痰湯方中,黃芪溫腎升陽益氣;菟絲子補腎益精;覆盆子固精助陽、補益肝腎;山茱萸收斂固澀、補益肝腎;鹿角片強筋健骨、補腎助陽;蒼術健脾燥濕;半夏燥濕化痰;白術燥濕利水、補脾助運;白芥子散結消腫,利氣化痰;當歸補血調經;川芎活血行氣;茯苓健脾滲濕;澤蘭祛瘀活血調經;香附理氣調中、調經止痛;甘草補脾益氣、調和諸藥。合之,共奏溫腎化痰之功。觀察結果顯示,觀察組不僅臨床療效優于對照組,還能有效調節性激素,促進卵巢功能恢復。
[1]楊昱,劉超.2013年美國內分泌學會多囊卵巢綜合征診療指南解讀[J].中華內分泌代謝雜志,2014,30(2):89-92.
[2]國家中醫藥管理局.中醫病證診斷療效標準[M].南京:南京大學出版社,1994:234.

