頭針同步運動療法對中風后痙攣性偏癱老年患者神經功能缺損、軀體感覺誘發電位、肢體運動和日常活動能力的影響
劉深龍,張海燕,滿慧靜
(河北省滄州市人民醫院,河北 滄州 061000)
中風是臨床常見的腦血管疾病之一,包括缺血性中風和出血性中風,其發病率目前在我國為120~180例/10萬,是引起我國老年人群致殘和致死的常見原因[1]。中風發病后多留有神經功能缺損癥狀,且合并有不同程度的運動功能障礙,其中最常見的為痙攣性偏癱(發生率為50%~70%)[2],對肢體運動和日常活動能力造成嚴重影響。目前,關于中風后痙攣性偏癱的治療臨床多采用西醫療法,如抗血小板抗凝、營養腦神經、改善腦部微循環,并輔以相關康復運動等,但整體治療效果不甚滿意。隨著中醫技術的不斷發展和完善,采用中西醫結合模式治療該病逐漸在臨床中展開,其中頭針留針聯合運動療法在治療相關神經疾病后遺癥或并發癥方面取得了不錯的療效[3],但兩者應用的時機和順序還存在一定的爭議。本研究觀察了頭針同步運動療法對老年中風后痙攣性偏癱患者神經功能缺損、軀體感覺誘發電位、肢體運動和日常活動能力的影響,現將結果報道如下。
1 臨床資料
1.1一般資料
選擇2015年1月—2017年1月我院收治的120例老年中風后痙攣性偏癱患者為研究對象,年齡>60歲,西醫診斷符合全國第四屆腦血管病學術會議相關標準[4],并經過腦CT或MRI檢查確診;中醫診斷符合《中風病診斷和療效評定標準(試行)》有關標準[5];中風均為初次發病,均為單側不完全性偏癱,肢體痙攣性癱瘓屬于Brunnstrom分期Ⅲ~Ⅴ期;神經功能缺損量表(NDS)總評分≥15分,且生命體征平穩,意識清楚,能配合檢查,無精神障礙和認知功能障礙;患者家屬簽署知情同意書。排除腦腫瘤、腦寄生蟲病、各型腦炎、短暫性腦缺血發作、癲癇、格林巴利綜合征、肩手綜合征、凝血功能障礙、嚴重感染性疾病者,嚴重心、肝、腎功能障礙者。將120例患者隨機分為A組、B組和C組,每組40例,3組一般資料比較差異無統計學意義(P均>0.05),具有可比性。見表1。
1.2 治療方法
3組均接受常規治療,包括戒煙戒酒、抗血小板抗凝、調脂、控制血壓血糖、營養腦神經、擴張腦血管等。在以上常規治療基礎上,A組采用先頭針留針后運動療法治療(兩者間隔30 min),B組采用先運動療法后采用頭針治療(兩者間隔30 min),C組采用頭針同步運動療法治療(頭針留針的同時進行運動療法)。頭針留針治療的原則依據文獻[6]相關標準實施,首先選取頭針穿刺的部位:頂中線(患者頭頂部位的正中線,屬于督脈和百會穴相交處);頂顳后斜線(患者頭部側面部位,自百會穴達曲鬢穴);頂顳前斜線(患者頭部側面部位,自前頂穴達懸厘穴)。之后常規消毒針刺部位后,采用不銹鋼毫針(規格:0.40 mm×40 mm)以與上述部位頭皮處呈15°~30°的角度進針至帽狀腱膜下層(進針深度1~1.5寸),當感覺阻力變小后停止進針,之后進行運針捻轉(150~200次/min),每次捻轉3~5 min,留針30 min,留針期間間隔10 min運針1次。出針時使用無菌紗布壓迫進針處3 min;1次/d,連續治療4周。運動療法主要措施包括全身肌肉按摩、健側肢位擺放、患肢關節松動、上下臺階活動、床上體位變化、翻身活動、坐站立位平衡訓練等,每次運動療法時間為30 min,1次/d,連續治療4周。

表1 3組一般資料比較
1.3 觀察指標
①觀察3組治療前后NDS評分變化情況,該量表包括意識(0~9分)、面癱(0~2分)、水平凝視功能(0~4分)、言語(0~6分)、手肌力(0~6分)、步行能力(0~6分)、上肢肌力(0~6分)、下肢肌力(0~6分)8項內容,評分范圍0~45分,分值越高表示神經功能缺損癥狀越重[7]。②記錄3組治療前后軀體感覺誘發電位(SSEP),采用肌電誘發電位儀實施(丹麥光電公司Keypoint型肌電誘發電位儀),囑患者半臥位或平臥位(患者清晨檢測,保持安靜,室內溫度保持在18~25 ℃),上肢選取代表性的正中神經、下肢選取代表性的脛神經進行SSEP檢測,記錄正中神經N20峰潛伏期、N20-P25波峰振幅、脛神經P40峰潛伏期、P40-N50波峰振幅。③記錄3組治療前后四肢簡化Fugl-Meyer功能量表(FMA)評分,該量表包括上肢、下肢評分,上肢總分為66分,下肢總分為34分,分值越高反映肢體功能活動越好[8]。④記錄3組治療前后的日常活動能力,采用Barthel 指數進行評定,其包括4個級別[9]:≤40分為重度依賴,特級護理,生活全部需要人照護;41~60分為中度依賴:一級護理,大部分生活需他人照護; 61~99分為輕度依賴,二級護理,少部分生活需他人照護; 100分為無需依賴,三級護理,無需他人照看。
1.4 統計學方法
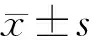
2 結 果
2.1
3組治療前后NDS評分比較 3組治療后NDS中的8項目指標評分和總評分均顯著降低(P均<0.05),C組上述評分顯著高于A組和B組(P均<0.05),A組和B組比較差異無統計學意義(P均>0.05)。見表2。
2.2
3組治療前后SSEP相關參數比較 3組治療后正中神經N20峰潛伏期、N20-P25波峰振幅、脛神經P40峰潛伏期、P40-N50波峰振幅均顯著改善(P均<0.05),且C組改善情況顯著優于A組和B組(P均<0.05),A組和B組比較差異無統計學意義(P均>0.05)。見表3。
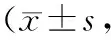
表2 3組治療前后NDS評分比較分)
注:①與治療前比較,P<0.05;②與C組比較,P<0.05。
2.3
3組治療前后四肢簡化Fugl-Meyer功能量表
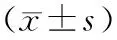
表3 3組治療前后SSEP相關參數比較
注:①與治療前比較,P<0.05;②與C組比較,P<0.05。
評分比較 3組治療后四肢簡化Fugl-Meyer 功能量表 (上肢、下肢)評分均顯著升高(P均<0.05),C組上述評分均顯著高于A組和B組(P均<0.05),A組和B組比較差異無統計學意義(P均>0.05)。見表4。
2.4
3組治療前后日常活動能力比較 3組治療后日常活動能力的Barthel 指數均顯著改善(P均<0.05),且C組改善情況優于A組和B組(P均<0.05),A組和B組比較差異無統計學意義(P均>0.05)。見表5。
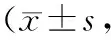
表4 3組治療前后四肢簡化Fugl-Meyer功能量表評分比較分)
注:①與治療前比較,P<0.05;②與C組比較,P<0.05。
3 討 論
近些年隨著我國老齡化速度的加快,中風的發病率呈現逐年增高的趨勢,已經成為危害我國老年人群身體健康和生命的重要腦血管疾病之一。痙攣性癱瘓是中風患者最常見的并發癥,通常發生在中風發病后3周左右,一般可持續3個月,其發病機制與上運動神經元(下行錐體束、中央前回部位的運動區大錐體細胞)發生病變,引起非反射介導和牽張反射受損有關。其主要臨床表現為腱反射亢進、肌張力顯著增高、淺反射減弱或消失,存在病理反射征(+)等[10]。SSEP是神經系統疾病最常見的神經電生理檢查,能夠獲取CT或MRI所不能檢出的異常表現,目前被認為是評價卒中后肢體運動、癱瘓后康復以及預后的重要手段[11]。相關研究顯示,腦卒中后由于腦缺血或出血損傷,大量腦神經元和軸突損傷,引起皮質和皮質下層受損,引起其所支配的肢體運動功能障礙,導致SSEP反應減弱或消失(電位缺失),如相關峰潛伏期延長,波峰振幅降低,反映了神經纖維傳導功能和大腦皮質部位受損范圍和程度[12]。

表5 3組治療前后日常活動能力比較
中風后痙攣性偏癱的治療相對棘手,近些年臨床醫師不斷探尋各種康復治療方法。近些年隨著現代康復醫學和康復器材的發展,運動療法逐漸受到臨床的重視,該療法能夠顯著改善卒中后患者神經功能缺失癥狀,減輕肢體痙攣,改善患肢的運動功能,從而提高日常獨立活動能力[7],但單純運動療法效果有限。越來越多的研究顯示,中醫穴位針刺與運動療法相結合的治療方式已經成為治療中風偏癱患者的較好治療模式,成為未來康復醫學發展的新趨勢[13-14]。
中醫學中指出“五臟六腑之精氣皆上升于頭”“頭者,精明之府”,并認為頭部乃為機體氣血和臟腑經絡交匯之處,該部位穴位貫穿了顳、額、頂三區域,此外,還跨越了督脈以及足少陽、足太陽兩條陽經,而兩條陽經可縱貫全身,從頭部到足部,具有通調全身陽氣的功能。中風后患者機體陰陽失衡、經絡氣血運行失調,頭針療法能夠從整體上促進機體陰陽平衡和經脈氣血通暢,本研究中頭針選取的頂顳后斜線(或前斜線)、頂中線均斜穿多條經脈,針刺此部位能夠充分發揮陰陽、氣血、臟腑的調節作用,有利于機體康復[15]。頭針療法能夠刺激區域內的神經及其分支(如三叉神經纖維),從而調節相關腦神經支配的組織功能。針刺頭部穴區部位,還能夠增強大腦皮質功能區域之前的協調,促進功皮質層重塑,降低神經脊髓前角興奮性,減弱牽張反射,抑制肌肉痙攣[16]。頭針療法能夠改善腦組織血流動力學,增加大腦前、中、后動脈的收縮期血流速度,并促進血管側支循環建立,從而改善腦缺氧狀態,增加腦供血,促進腦神經元損傷修復和功能重建[17]。
頭針治療與運動療法相結合治療中風后痙攣性偏癱的原因是基于以下兩個方面:一方面是兩者適應證具有相似之處;另一方面是兩者在中風后偏癱發病機制認知和治療上具有較強的互補性和協同性。近些年研究表明,兩者治療的先后順序(如同步或非同步)可能給患者帶來不同的預后康復結果。本研究結果顯示,二者同步結合治療在改善患者神經功能缺失癥狀、SSEP、肢體功能和日常活動能力方面較非同步方案能夠獲得更多的益處。可能的原因考慮以下幾個方面:①患者在接受頭針療法時屬于“靜止狀態”,具有被動性;而在接受運動療法屬于“活動狀態”,具有主動性。兩者同步結合符合了人體陰陽平衡理論,強調了被動與主動、動靜結合,能夠發揮事半功倍的功效。②頭針療法能夠改善腦組織血液循環,而運動療法過程中亦能夠加快全身血液流速,增加腦血管供血,不僅有利于頭針發揮舒經通絡、活血化瘀的功效,還能夠增強腦循環改善的功效。③頭針是在頭部實施,而運動療法主要在肢體進行,兩者可同時進行,互不妨礙,操作簡便,取長補短。
[1] 奚馬利,楊路,詹珠蓮,等. “邪氣惡血住留”是中風病痙攣性癱瘓關鍵病因病機的探討[J]. 中國中醫急癥,2016,25(1):80-83
[2] 趙冬娣,李有武,袁濤. 綜合療法治療腦卒中后痙攣性癱瘓50例臨床研究[J]. 江蘇中醫藥,2015,47(10):30-32
[3] 黃金容,鄧仁才,孫克興,等. 頭針留針結合運動療法對痙攣型腦癱患兒步態時空參數的影響[J]. 上海中醫藥雜志,2014,48(11):52-54
[4] 中華神經科分會. 各類腦血管疾病診斷要點[S]. 中華神經科雜志,1996,29(6):379-380
[5] 國家中醫藥管理局腦病急癥科研組. 中風病診斷與療效評定標準[J]. 北京中醫藥大學學報,1996,19(1):55-56
[6] 石學敏. 針灸學[M]. 北京:中國中醫藥出版社,2007:52-56
[7] 徐世芬,顧金花. 靳三針配合康復訓練治療中風后痙攣性偏癱臨床觀察[J]. 上海針灸雜志,2016,35(2):153-156
[8] 屈鐵軍. Fugl-Meyer量表在社區腦卒中康復療效評定中的應用[J]. 中國地方病防治雜志,2014,29(2):375
[9] 謝偉媚. 綜合性護理干預對腦卒中偏癱患者Barthel指數和肌力的影響[J]. 護理實踐與研究,2016,13(2):152-153
[10] 史航. 養血通絡湯對中風后痙攣性癱瘓患者手功能及日常生活能力的影響[J]. 航空航天醫學雜志,2016,27(5):634-635
[11] 彭源,張瑾,蘇常春,等. 經皮穴位電刺激對腦卒中患者上肢功能及運動誘發電位的影響[J]. 中國康復醫學雜志,2015,30(6):547-550
[12] 伉奕. 軀體感覺誘發電位對腦卒中預后的應用價值[J]. 中國實用神經疾病雜志,2014(16):7-9
[13] 牟善芳,李平,翟燕,等. 中風病癱瘓肢體痙攣的中醫康復研究近況[J]. 國際中醫中藥雜志,2013,35(7):660-662
[14] 賈麗娟,劉芙東,張猛. 針灸與康復醫學結合治療腦卒中研究進展[J]. 光明中醫,2014,29(2):420-422
[15] 田亮,王金海,孫潤潔,等. 頭針治療缺血性中風的機制研究進展[J]. 針刺研究,2016,41(1):87-89
[16] 王金海,張星華,杜小正,等. 頭針治療缺血性卒中療效的Meta分析[J]. 中國循證醫學雜志,2015,15(10):1161-1167
[17] 廖華薇,紀家寧,伍春鳳. 頭針配合實時認知功能訓練對阿爾茨海默病認知功能障礙患者腦血流的影響[J]. 上海針灸雜志,2015,34(11):1031-1033

