活血降脂方治療非酒精性脂肪肝的CT定量療效評價
周燁威,王繼海,鄭井平,李 偉,李 歡,趙 紅
(湖北省荊門市康復醫院,湖北 荊門 448000)
非酒精性脂肪肝病(nalcoholic fatty liver disease,NAFLD)是臨床中常見的消化系統疾病之一,其病變部位大多數是肝小葉,以肝細胞大泡性脂肪變及肝細胞的脂肪沉積為病理特征,既往否認大量飲酒。肥胖、高血脂癥、2型糖尿病是NAFLD形成的三大危險因素,其中肥胖者NAFLD發病率為正常體質量的3.5倍,且臀腰比與NAFLD患病率呈顯著負相關[1-2],這也是NAFLD在我國富裕地區發病率較高的重要病因。據流行病學調查發現NAFLD患者10%~20%為非酒精性脂肪肝炎,后者10年內肝硬化發生率高達15%~25%,嚴重影響人們的身體健康。因此,早期發現、早期診治對阻止其進展和改善預后十分重要。目前臨床上最常見的檢查手段為超聲與CT,但超聲檢查對脂肪肝診斷存在操作依賴性強、客觀性差等不足[3]。依據治療前后 CT定量值的變化,CT 定量診斷成為臨床上脂肪肝診斷最重要的方式[4]。2014年6—12月筆者對就診的24例NAFLD患者應用活血降脂方治療,同時運用 CT量化評價觀察其治療脂肪肝的有效性,現將結果報道如下。
1 臨床資料
1.1 一般資料
選擇上述時期來我院中西醫結合科治療的脂肪肝患者45例,均符合中華醫學會肝臟病學分會脂肪肝和酒精性肝病學組非酒精性脂肪性肝炎診斷標準[5],并經CT 檢查確診為脂肪肝,伴有高血脂癥者空腹抽血化驗,血清總膽固醇(TC)≥5.7mmol/L 或三酰甘油(TG)≥1.71 mmol/L; 伴肝功異常:丙氨酸氨基轉移酶(ALT)>40 IU/L 、天冬氨酸氨基轉移酶(AST)>40 IU/L 。排除合并有其他類型肝病、肝硬化、惡性腫瘤者;對本研究藥物過敏者,及孕婦、哺乳期婦女,未成年人等不適合納入者。采用隨機數字表法分為2組。治療組24例 ,其中男18例,女6例;年齡23~55(42.3±3.21)歲;病程1~10年;經分度診斷,輕、中、重度脂肪肝分別為14,8,2例。對照組21例,其中男16例,女5例;年齡22~58(44.6±4.8)歲;病程1~10年;經分度診斷,輕、中、重度脂肪肝分別為13,7,1例。2組一般資料比較差異無統計學意義(P均>0.05),具有可比性。
1.2 治療方法
2組患者均予健康教育,并在控制飲食、適量體育鍛煉、忌酒的基礎上進行藥物治療。治療組患者給予活血降脂方口服治療,基本方藥為生首烏15 g、枸杞15 g、澤瀉24 g、丹參30 g、生山楂30 g、決明子30 g、醋柴胡12 g、黃芩10 g、醋大黃10 g、紅曲30 g、葛花15 g。用煎藥機煎制1劑/d,150 mL/次,分早晚2次口服。對照組患者給予血脂康膠囊口服,2粒/次,2次/d。2組患者療程均為3個月。
1.3 觀察指標
觀察2組患者治療前后ALT、AST、GGT、TC、TG及低密度脂蛋白(LDL)水平的變化。上腹部平掃檢查,測量肝臟和脾臟值,計算肝脾值比值。掃描方法:飛利浦16層螺旋CT,選擇肝臟個不同均質區(肝左葉內、外側段、肝右葉前、后段)進行測量,取平均值作為結果,并與脾臟掃描值比較,得出肝脾比值。
1.4 療效判定標準
參照《中藥新藥臨床研究指導原則》[6]相關標準執行。臨床治愈:肝功能、血脂正常;肝/脾CT值比值>1.0。有效:肝功能、血脂仍高于正常值,但較前降低;肝/脾CT值比值升高或改善1個等級。無效:肝功能、血脂、肝/脾CT值與治療前相比無改善或加重。總有效率=(治愈例數+有效例數)/總例數×100%。
1.5 統計學方法
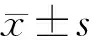
2 結 果
2.1
2組療效比較治療組總有效率明顯高于對照組(P<0.05)。見表1。
2.2
2組治療前后血脂變化比較 2組治療后TG、TC、LDL水平均較治療前顯著下降(P均<0.05)。治療組降低水平優于對照組,但2組比較差異無統

表1 2組治療后療效比較
注:①與對照組比較,P<0.05。
計學意義(P均>0.05)。見表2。

表2 2組治療前后血脂變化比較
注:①與治療前比較,P<0.05。
2.3
2組治療前后肝功能變化比較 治療前2組肝功能指標比較差異無統計學意義(P均>0.05);治療后2組ALT、AST、GGT水平均顯著降低(P均<0.05),且治療組ALT、AST、GGT水平下降較對照組更為顯著(P均<0.05)。見表3。
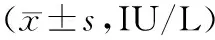
表3 2組治療前后肝功能變化比較
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
2.4
2組治療前后肝、脾CT值變化比較 治療組治療后肝臟CT值及肝/脾CT值比值均顯著高于治療前(P均<0.05),且顯著高于對照組(P均<0.05)。見表4。
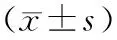
表4 2組治療前后肝、脾CT值變化比較
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
3 討 論
肝臟活檢是診斷脂肪肝的金標準,但操作的有創性,限制了其在臨床的普遍應用。B型超聲是定性診斷脂肪肝的首選影像學方法,但對肥胖的患者,內臟及皮下脂肪會嚴重干擾檢測結果[7]。對于脂肪肝的嚴重程度分級,超聲檢查缺乏量化的標準,需要參考多個參數確定,當肝臟脂肪含量從40%降低到20%時,B型超聲不能出現明顯相應的變化,因此難以用于療效隨訪[8]。CT檢查對肝臟分辨率高,可準確、定量的觀察肝臟病灶密度變化[9]。正常人肝臟CT平均值為50 HU,脾臟平均值為42 HU,肝臟CT值低于脾CT值,即可診斷為脂肪肝[10]。CT檢查可準確的檢出并量化肝臟脂肪浸潤程度,肝/脾比值能夠間接反映肝臟組織學的改變,故可用肝/脾CT值量化評價脂肪肝[11]。CT檢查可量化脂肪肝嚴重程度,對脂肪肝的診斷敏感性和準確性高于B超,可作為脂肪肝患者療效評價依據[12]。
活血降脂方是我科在多年臨床實踐中總結的治療非酒精性脂肪肝的經驗方,以活血柔肝、降脂化濕為治則組成。現代醫家根據NAFLD的臨床表現及其以脂糖代謝紊亂、生物氧化失調、血流動力學改變等病理基礎,提出NAFLD的主要病機為痰濕瘀血濕交阻互結,肝臟脈絡阻遏形成脂肪肝[13]。活血降脂方中用丹參、紅曲、醋大黃活血化瘀、健脾消食,祛瘀活血同時又健脾胃使新血得生成之源;生山楂、澤瀉、決明子、生首烏降脂化積、潤腸通便,具有調節脂質代謝、減少肝內脂肪沉積的作用[14-15];輔以柴胡、黃芩、枸杞、葛花柔肝疏肝、調達氣機,可改善肝臟血液循環、保護肝臟細胞;佐以醋制大黃、柴胡引經入肝。全方組方精簡,活血降血脂,疏肝健脾不傷正。本研究結果顯示,活血降脂方治療后,患者癥狀、體征明顯改善,血脂、肝功能恢復正常水平,其降脂作用與血脂康膠囊比較無明顯統計學差異,但在保護肝細胞方面明顯優于血脂康膠囊,治療組肝CT值及肝/脾CT比值均升高,且優于對照組。
綜上所述,活血降脂方治療非酒精性脂肪肝療效顯著,本研究取CT定量評價技術,同時結合肝功能、血脂,可更準確判斷脂肪肝的輕重程度,更客觀地對臨床藥物療效進行判定。
[1] Li L,Liu DW,Yan HY,et al. Obesity is an independent risk factor for non-alcoholic fatty liver disease:evidence from a meta-analysis of 21 cohort studies[J]. Obes Rev,2016,17(6):510-519
[2] Radmard AR,Rahmanian MS,Abrishami A,et al. Assessment of abdominal fat distribution in non-alcoholic fatty liver disease by magnetic resonance imaging:a population-based study[J]. Arch Iran Med,2016,19(10):693-699
[3] 夏明鋒,高鑫. 無創性診斷非酒精性脂肪肝的方法學進展[J]. 中華內分泌雜志,2010,26(7):623-626
[4] 鄭新,常泰. CT在脂肪肝定量診斷中的應用[J]. 醫學影像學雜志,2009,19(6):699-701
[5] 中華醫學會肝臟病學分會脂肪肝和酒精性肝病學組. 非酒精性脂肪性肝病診療指南(2010年修訂版)[J]. 現代醫藥衛生,2011,27(3):641-644
[6] 國家中醫藥管理局. 中藥新藥臨床研究指導原則[S]. 北京:中國醫藥科技出版社,2002:364-366
[7] Shigefuku R,Takahashi H,Kobayashi M,et al. Pathophysiological analysis of nonalcoholic fatty liver disease by evaluation of fatty liver changes and blood flow using xenon computed tomography:can early-stage nonalcoholic steatohepatitis be distinguished from simple steatosis?[J]. J Gastroenterol,2012,47(11):1238-1247
[8] Liang Z,Jie JC,Jie C,et al. Nonalcoholic fatty liver disease:Quantitative assessment of liver fat content by computed tomography, magnetic resonance imaging and proton magnetic resonance spectroscopy[J]. J Digest Dis,2009,10(4):315-320
[9] Tota-Maharaj R,Blaha MJ,ZebI,et al. Ethnic and sex differences in Fatty liver on cardiac computed tomography:the multi-ethnic study ofatherosclerosis[J]. Mayo Clin Proc,2014,89(4):493-503
[10] Arita T,Matsunaga N,Honma Y,et al. Focally spared area of fattyhver caused by arterioportal shunt[J]. J Comput Assist Tomogr,2006,20(6):360-362
[11] Matulevicius S,Huff LC,Szczepaniak LS,et al. Potential of electron beam computed tomography for coronary artery calcium screening to evaluate fatty liver: comparison with 1H magnetic resonance spectroscopy in the Dallas Heart Study[J]. J Investig Med,2011,59(5):780-786
[12] Pickhardt PJ,Park SH,Hahn L,et al. Specificity of unenhanced CT for non-invasive diagnosis of hepatic steatosis:implications for the investigation of the natural history of incidental steatosis[J]. Eur Radiol,2012,22(5):1075-1082
[13] 張順貞,季章龍, 姚政,等. 從痰瘀理論探討非酒精性脂肪肝的治療[J]. 云南中醫中藥雜志, 2015,36(6):21-23
[14] 胡慧明,邵峰,朱彥陳,等. 南山楂提取物對高脂血癥模型小鼠膽固醇生物合成的影響[J]. 中藥材,2015,38(5):1034-1036
[15] 梅雪,余劉勤,陳小云,等. 何首烏化學成分和藥理作用的研究進展[J]. 藥物評價研究,2016,39(1):122-131

