PDCA管理提高護士PICC導管接頭消毒依從性的效果
李麗玲,胡曉靜,張玉俠
(復旦大學附屬兒科醫院,上海 201102)
在NICU通過專職護士經外周為新生兒置入PICC作為新生兒腸外營養的輸注及藥物管理的案例越來越多[1]。新生兒重癥監護室(neonatal intensive care unit,NICU)中大約有8.3% ~33.0%的新生兒需要接受PICC置管[2]。PICC作為長期的靜脈通路可用于液體、營養液和藥物輸注,并被頻繁地作為新生兒生命救助的靜脈通路在使用。然而PICC也是導致新生兒血流感染的重要途徑之一。中心靜脈導管相關性血流感染 (central line associated blood stream infections,CLABSI)是ICU最常見的與護理相關的感染,在NICU的發生更頻繁,不僅延長患兒住院時間,增加住院費用和醫務人員工作量,同時會對患兒的生命形成威脅[3]。降低NICU的CLABSI很大程度上依賴于醫護人員對導管維護操作的意識。因此,提高護士靜脈輸液質量、實現安全輸液是預防CLABSI的一個重要環節。CLABSI預防指南指出,PICC導管接口污染是引起CLABSI的重要原因[4]。臨床中因缺乏導管使用的維護策略和規范化培訓,以及護士工作中被干擾等,都將導致PICC用藥流程的不規范,繼而引起中心導管接口的污染和細菌定植,最終導致CLABSI的發生。有研究者就血管通路管理提出,專業的穿刺團隊與定期的員工教育和培訓是預防導管相關性血流感染的重要因素[5-6]。如何規范護士的行為,將護理流程與標準落到實處是護理管理者的目標。PDCA是一種質量管理工具,通過關注過程、控制環節質量,最終實現結果管理。本次研究旨意將PDCA應用于臨床護理管理,通過護士的力量推動護理質量的持續改進,提高護士導管接頭消毒的依從性,從而降低導管相關性血流感染的發生。
1 對象與方法
1.1 對象 納入復旦大學附屬兒科醫院NICU護士35名,均為本院在職護士,其中NICU工作年限>5年10名,3~5年12名,1~3年13名。將2016年3—5月實施 PDCA前收集數據與2016年6—8月實施PDCA后相比較。兩組患兒一般資料比較差異無統計學意義(P>0.05)。PDCA干預前后護士人數、結構等未發生變動。
1.2 方法 成立PDCA小組,成員包括護士長1名、感染預防護士1名、教育護士1名、質量管理護士1名和護理組長4名,其中質量管理護士作為本次項目組組長,制定計劃進度表,整個活動為期3個月,每2周項目組長召集1次會議,內容包括觀察員培訓、基線調查、數據統計、原因分析、對策擬定、對策實施及效果確認。質量管理護士負責培訓護士、跟蹤干預措施的實施、向小組報告每月導管相關性血流感染發生的情況,不間斷地評估和進一步改善策略。
1.2.1 實施 PDCA循環,包括計劃(Plan)、執行(Do)、檢查(Check)、處理(Action)。
1.2.2 基線調查
1.2.2.1 設計表單 根據新生兒 PICC指南[7-8],制定PICC補液更換流程與檢查表,該表的主要內容包括:流動水下7步洗手法,洗手時間>20 s;雙人核對補液,戴無菌手套;輸液器與PICC補液連接,夾閉輸液管路夾子,無菌物品放于無菌盤內;助手打開暖箱大門;操作者戴無菌手套給患兒鋪置無菌巾;助手將新的補液袋置于輸液泵上;助手調試輸液泵速度;輸液管末端放置在無菌治療巾上;操作者脫無菌手套;助手將舊的補液和輸液管路裝置脫開;操作者戴新的無菌手套;操作者使用無菌安爾碘大塊紗布包裹接口及連接處,用力擦拭接口15 s,待干20 s;操作者使用酒精棉片反復擦拭接口連接處15 s;操作者使用抽取0.9%NaCl溶液5 mL的20 mL注射器沖管(沖洗脂肪乳劑一路);操作者接上新補液,助手操作輸液泵立即快進1mL;助手立即按“開始”鍵啟動輸液泵;重復上述步驟,接好另一路補液。
1.2.2.2 觀察評估 由感染預防護士、教育護士、質量管理護士與護理大組長共同擔任觀察員,1位觀察員負責觀察對應的1名護士。正式觀察前,由質量管理護士向觀察員進行檢查表解讀,每位觀察員完成3名護士的預觀察,由質量管理護士對觀察結果進行評估,經解析、培訓、答疑確保觀察員判斷標準一致性后開始PICC更換補液操作的觀察。采用監控回放的方式,如觀察中遇及被觀察對象的操作無法辨認,觀察者不加以主觀判斷,選擇再一次觀察或更換病例。確保每1例被觀察對象的操作客觀有效。
1.2.2.3 觀察結果 觀察內容涉及手衛生、物品準備、無菌原則、接口有效消毒時間及導管沖洗等。其中依從性最低的環節是PICC導管接口消毒,包括安爾碘消毒時間的依從性(42.9%);安爾碘消毒待干時間的依從性(2.9%);酒精棉片擦拭時間的依從性(45.9%)。同期 CLABSI發生率為 4.42‰。
1.2.3 原因分析 針對安爾碘待干時間不足、安爾碘消毒時間不足、酒精棉擦拭時間不足,分析護士用藥流程未達標原因如下:①護士自身原因分析,對PICC用藥的規范流程未掌握;②工作環境原因分析,護士工作繁忙,在連接PICC補液中容易被打擾;③規范制定原因分析,科室內的規范化培訓不足。
1.2.4 確立目標 培訓后護士能充分認識PICC導管接口消毒與預防 CLABSI的重要意義,掌握預防CLABSI的相關知識,PICC補液更換流程嚴格執行檢查表內容,導管接口消毒的依從性提高至80%,導管相關性血流感染發生率<3‰。
1.2.5 對策實施
1.2.5.1 血流感染預防培訓與考核 對病房全體護士開展預防CLABSI的培訓課程;小組制培訓PICC用藥流程,解析每個步驟的緣由;與被觀察者共同觀看監控回放,實時指導;PICC用藥流程作為新進人員的培訓課程,并每季度進行持續考核。
1.2.5.2 高峰時工作合理化安排 專科護士評估當日責任護士工作量,繁忙時段相互合作,組織護士分散工作量;聯系放射科,錯峰拍片避開用藥時間,并請放射科進行實地輻射量檢測,減輕護士對床旁拍片放射線危害的顧慮;高峰或集中用藥時,每個房間留一名護士負責巡視、處理房間內突發事件。
1.3 效果評價 PDCA實施后3個月,比較護士PICC導管接口消毒依從性、PICC規范用藥依從性和CLABSI發生率。感染預防控制護士負責收集每日病房使用中的PICC導管數、PICC拔管患者的原因及監控PICC非計劃性拔管患者的血培養報告。本研究中CLABSI的診斷方法為:導管留置期間患兒出現臨床敗血癥表現,并由置管對側肢體抽取靜脈血進行定量血培養為陽性,且該患兒同期沒有除PICC以外的留置導管。為確保數據質量,CLABSI率界定為每千日導管感染率。CLABSI率數據以圖表形式呈現每個階段的結果,并對現階段存在的問題進行討論。PDCA小組成員對于每一例感染的發生進行根因分析,并提出持續改進措施。允許護士對查檢表執行中遇及的問題和障礙進行闡述,小組成員針對內容給予反饋。針對PICC補液核查單依從性欠佳的護士,教育護士給予個別輔導和教育,確保其理解。
1.4 統計學方法 采用SPSS 17.0統計軟件進行統計學處理。計數資料采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 PDCA活動前后護士PICC導管接口消毒依從性比較 見表1。
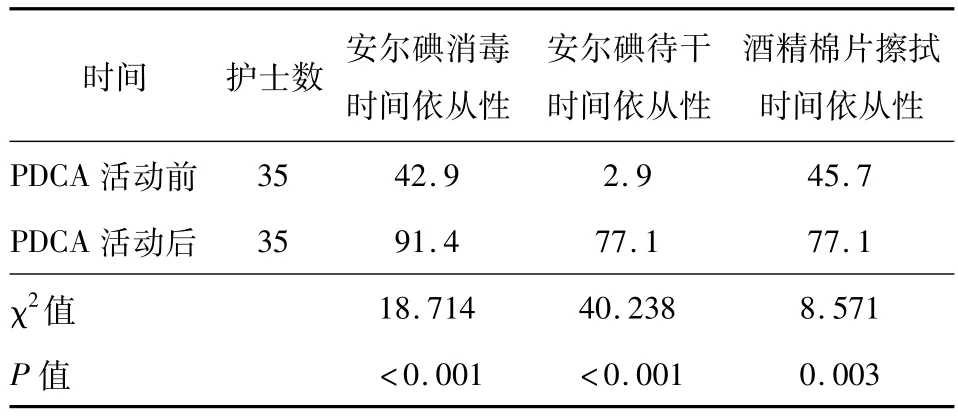
表1 PDCA活動前后護士PICC導管接口消毒依從性比較(%)
2.2 PDCA活動前后導管相關性血流感染比較PDCA實施前導管相關血流感染率為4.42‰,改善后導管相關血流感染率0‰,有統計學意義(P<0.001)。
3 討論
3.1 依托循證依據提高臨床護理管理的科學性PICC從置管至維護都是以護士為主導的臨床操作,護理中預防PICC導管相關性血流感染一直受到重視卻效果甚微。已有較多研究表明,針對中心導管的集束化管理(central linebundle,CLB)可有效預防導管的細菌定植和感染[5,9]。本研究在借鑒相關研究和指南的基礎上制定了PICC補液更換流程和查檢表,并通過培訓,確保相關流程的實施,提升操作者的能力,進而保證了患者安全。
3.2 PDCA與護士行為一致的關系 有研究者提出主動性質量改進有利于護理行為的一致性[10],本研究中培訓前后護士規范操作的依從性改善明顯(P<0.05)。護理工作人員存在極大的流動性,護士的輪崗、新進人員的加入等都會出現護士人員結構的變動,從而導致護士行為的非同質性。確保規范化培訓的持續性是保持護士行為一致性的有效方法,應用PDCA作為護理質量管理的工具,能使規范化培訓得以持續。
3.3 PDCA需要多學科環節的把控 護士是PDCA活動中的核心人物,本次研究中,項目負責人將所有的護士納入質量持續改進團隊、提高集體意識、推動PDCA進程,整合多科室參與項目的完成。本研究納入了放射科,培訓前床旁護士用藥與放射科床旁拍片發生時間沖突,護士因擔心自身會被放射線射入等原因,導致PICC規范化用藥流程被及早地結束,出現PICC導管接頭消毒時間不足。培訓時,科室間相互溝通,雙方將質量持續改進中的難點經過協商達成一致,形成對策擬定中的改進措施。護士是NICU質量控制的核心人物,護士的意識與行為的有效改變對于NICU獲得性感染的預防有推動作用[11]。
4 小結
護士的角色不僅僅是照顧者,同時也是一名教育者和管理者,本研究以護士為主要推動者,通過PDCA的方法組織、計劃、落實及效果評價,提升了護士對PICC導管接頭消毒的依從性,實現了患兒臨床結局的持續改善,從而真正使家屬滿意,并使科室護理質量管理得到持續改進。
參考文獻:
[1]Uygun I.Peripherally inserted central catheter in neonates:A safe and easy insertion technique[J].J Pediatr Surg,2016,51(1):188-191.
[2]Hoang V,Sills J,Chandler M,et al.Percutaneously inserted central catheter for total parenteral nutrition in neonates:complications rates related to upper versus lower extremity insertion[J].Pediatrics,2008,121(5):e1152-e1159.
[3]Sengupta A,Lehmann C,Diener-West M,et al.Catheter duration and risk of CLA-BSI in neonates with PICCs[J].Pediatrics,2010,125(4):648-653.
[4]王麗,李樂之.中心靜脈導管相關性血流感染的研究現狀[J].護理學雜志,2011,26(2):86-89.
[5]Butler-O'Hara M,D'Angio CT,Hoey H,et al.An evidence-based catheter bundle alters central venous catheter strategy in newborn infants[J].J Pediatr,2012,160(6):972-977.
[6]Taylor JE,McDonald SJ,Tan K.Prevention of central venous catheter-related infection in the neonatal unit:a literature review[J].JMatern Fetal Neonatal Med,2015,28(10):1224-1230.
[7]Ting JY,Goh VS,Osiovich H.Reduction of central line-associated bloodstream infection rates in a neonatal intensive care unit after implementation of a multidisciplinary evidence-based quality improvement collaborative:A four-year surveillance[J].Can J Infect Dis Med Microbiol,2013,24(4):185-190.
[8]Stango C,Runyan D,Stern J,et al.A successful approach to reducing bloodstream infections based on a disinfection device for intravenous needleless connector hubs[J].JInfus Nurs,2014,37(6):462-465.
[9]Miller-Hoover S.Pediatric central line:bundle implementation and outcomes[J].J Infus Nurs,2011,34(1):36-48.
[10]Shepherd EG,Kelly TJ,Vinsel JA,et al.Significant Reduction of Central-Line Associated Bloodstream Infections in a Network of Diverse Neonatal Nurseries[J].JPediatr,2015,167(1):41-46.
[11]Ceballos K,Waterman K,Hulett T,et al.Nurse-driven quality improvement interventions to reduce hospital-acquired infection in the NICU[J].Adv Neonatal Care,2013,13(3):154-163.

