顱頂部定位穿刺治療老年性丘腦出血破入腦室的研究
丘腦出血破入腦室對丘腦功能損傷重,易引起急性梗阻性腦積水,即刻可致嚴重的意識障礙及顱內高壓,致殘率和致死率均很高,文獻報道其發病第1年病死率達50%以上[1]。此類老年病人往往病情危重,對開顱手術耐受性差,或難以脫離重癥監護設備去CT室定位,其治療效果欠佳。我院創新采用顱頂部體表定位丘腦穿刺血腫引流術,對老年病人行急診治療,取得了較好的治療效果,現報道如下。
1 臨床資料
1.1 一般資料 選擇2008年12月至2016年12月我院收治的老年丘腦出血破入腦室病人126例為研究對象。其中男65例,女61例,年齡60~88歲,平均(68.0±2.6)歲。依病人的入院順序隨機分為研究組與對照組。病例納入標準:(1)入院時格拉斯哥昏迷評分(GCS)為3~10分,無雙側瞳孔散大、呼吸心跳停止表現;(2)經頭部CT證實為丘腦出血破入腦室,丘腦血腫量>10 ml,腦室鑄型,腦室積血按Graeb評分標準[2],均>9分。病例排除標準:腦疝晚期;重要臟器功能不全;凝血功能障礙等。
1.2 治療方法 2組病人入院后均即刻局麻下行雙側額角穿刺腦室外引流術。研究組病人術后隨即在局部麻醉下行顱頂部體表定位丘腦血腫引流術。術中病人仰臥位,取丘腦血腫同側中線旁開2.5 cm,冠狀縫后0.5 cm處為穿刺點。局麻后于穿刺點切開頭皮各層至顱骨,顱鉆鉆孔,清除碎骨沫,十字狀刺穿硬膜,將內徑4 mm帶硬芯引流管平行于矢狀面,向雙側外耳道假象連線方向穿刺,深約9 cm可達丘腦血腫中心部位。應用5 ml注射器輕度抽吸血腫,并試轉動引流管進行調整,不可來回進退,至抽吸產生阻力時停止,縫合固定引流管接無菌引流袋。對照組病人行腦室引流術后如病情穩定,可脫離監護搶救設備去CT室定位,再于手術室行立體定向丘腦血腫引流術。根據發病時間,2組病人手術12 h后分別給予側腦室引流管、丘腦血腫引流管,各注入含5萬U的尿激酶生理鹽水5 ml,閉管2 h后開放。每12 h注入尿激酶1次,控制引流管每日引流量在300 ml左右。術后其他處置如鎮靜、控制血壓、抗炎、補液等按常規處理。
1.3 拔管指征 拔出丘腦血腫引流管指征:丘腦血腫殘余量<5 ml,頭顱CT檢查第三腦室側壁無受壓閉合,即可拔除丘腦血腫引流管。拔出腦室引流管指征:顱內壓恢復正常,腦脊液循環再通,腦脊液澄清透明,頭顱CT檢查腦室內積血明顯減少,腦室內高密度影消失,試夾腦室引流管觀察24 h無明顯顱內壓增高,即可拔除腦室引流管[3]。
1.4 觀察指標 觀察2組病人術后拔除腦室引流管的時間;比較2組病人顱內再出血及顱內感染率;發病第28 d根據Rankin分級[4]對病人的治療效果進行評定:日常生活活動能力1~4級計為有效,5級為無效。

2 結果
2.1 臨床資料比較 2組病人年齡、性別構成比、術前血腫量、GCS評分及Graeb評分比較,差異無統計學意義(P>0.05),見表1。
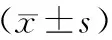
表1 2組一般資料比較
2.2 帶管時間比較 研究組拔除腦室引流管時間平均為(5.0±1.2) d,對照組為(10.0±1.6) d,2組比較差異有統計學意義(P<0.05)。
2.3 手術相關并發癥比較 研究組的顱內感染率為6.1%(4/66),對照組為18.3%(11/60),2組比較差異有統計學意義(P<0.05);研究組與對照組的顱內再出血率分別為9.1%(6/66)和8.3%(5/60),差異無統計學意義(P>0.05)。
2.4 治療效果比較 研究組治療有效率明顯高于對照組,2組比較差異有統計學意義(P<0.05)。研究組病死率明顯低于對照組,差異有統計學意義(P<0.05)。見表2。
3 討論
丘腦出血破入腦室導致病人發病急,病情危重,其原因除了丘腦大量出血的第一次損傷外,還因為丘腦血腫擠壓第三腦室壁及腦室內血腫鑄型引起腦脊液循環通路阻塞,導致急性腦積水,顱內壓驟然升高,對病人造成二次損傷[5]。因此,迅速清除丘腦血腫,解除第三腦室側壁受壓,解除腦脊液循環通路梗阻,成為此類病人的治療中的關鍵。

表2 2組病人治療效果比較(n,%)
注:與對照組比較,*P<0.05
側腦室外穿刺引流術可迅速緩解顱內壓,而目前對丘腦血腫的治療存在多種治療方式[6],其中立體定向引導下穿刺引流術具有微創、定位準確的優點,臨床治療效果確切。但立體定向技術需框架固定,并在CT掃描下定位,過程繁瑣。老年丘腦出血破入腦室病人高齡,多數病情復雜,不宜反復搬動,限制了立體定向技術在該類病人中的早期應用。針對于此,我院首創顱頂部體表定位丘腦血腫引流術,無需借助CT,床旁即可對丘腦血腫進行準確定位穿刺引流。因丘腦位置相對于腦室也相對恒定,我科經解剖知識研究,綜合大量顱腦CT證明及多年臨床實踐發現了丘腦血腫體表定位穿刺定位點及穿刺角度、深度。根據中央溝及外側裂在頭皮的標記,該體表定位穿刺路徑避開了重要功能區及血管。丘腦血腫穿刺術也能和腦室外引流術一樣操作簡便、安全。本研究中,研究組66例顱頂部體表定位丘腦血腫引流術后復查頭部CT顯示穿刺引流管頭端幾乎均位于血腫腔中心。
本研究顯示,研究組病人腦室引流管帶管時間顯著低于對照組,研究組的顱內感染率顯著低于對照組。我們認為顱頂部體表定位穿刺能夠迅速清除丘腦血腫,解除第三腦室側壁受壓,解除腦脊液循環通路梗阻,因而可明顯縮短頭部帶管時間,從而大大降低顱內感染風險。
有研究表明,顱內血腫釋放出的毒性物質可引起腦水腫,導致神經功能障礙惡化,早期清除血腫可有效減輕這種效應的發生,起到保護神經的重要作用[7]。顱頂部體表定位丘腦穿刺血腫引流術操作便捷,在重癥監護室床旁即可急診實施,早期即可清除丘腦血腫,可有效緩解血腫引起的神經功能損傷,表因而對改善病人的預后有積極作用。本研究結果明頂部體表定位丘腦穿刺血腫引流術可明顯改善老年丘腦出血破入腦室病人的預后。對于2組中的死亡病人,我們認為主要與病人年齡及術前意識狀況有關。首先,死亡病人多是2組中年齡偏大的病人,年齡越大,各臟器貯存潛在能力越弱,出現相應并發癥概率越高,大大增加救治難度;其次,術前意識障礙越重,GCS評分越低,死亡率越高,這是因為丘腦出血破入腦室的量以及出血速度與意識障礙程度密切相關。本研究中,死亡病人GCS評分均低于6分,因此對此類病人手術應持慎重態度。
有不少神經外科醫師擔心早期血腫穿刺術會增加血腫擴大的風險。有研究表明,僅有0.8%~3%腦出血病人出血后6 h內有繼續出血[8]。本研究中2組病人再出血率差異無統計學意義,證明急診行頂部體表定位丘腦穿刺血腫引流術不會明顯增加再出血的風險。在老年丘腦出血破入腦室的治療中,腦室內血腫的處理也很重要,丘腦血腫引流聯合雙側腦室外引流,同時行血腫纖溶治療,可盡快排除丘腦及腦室積血,促進病人恢復。
盡管經頂部體表定位丘腦穿刺血腫穿刺引流術對改善病人預后有一定作用,但仍需大量樣本進行研究和觀察來證明其適用于個體化治療或臨床推廣。
[參考文獻]
[1] Hwang JC,Cho SJ,Park HK,et al.Sudden migration of athalamic hemorrhage into the ventricles[J]. J Korean Neurosurg Soc,2010,47(3):213-216.
[2] 劉承基. 腦血管外科學[M].南京:江蘇科技出版社,2000:317-320.
[3] Staykov D,Huttner HB,Lunkenheimer J,et al.Single versusbilateral external ventricular drainage for intraventricular fibrinolysis in severe ventricular haemorrhage[J].J Neurol Neurosurg Psychiatry,2010,81(1):105-108.
[4] Yoo HS,Kim YD,Lee HS,et al.Repeated thrombolytic therapy in patients with recurrent acute ischemic stroke[J].J Stroke,2013,15(3):182-188.
[5] Nishikawa T,Ueba T,kajiwara M,et al.A priority treatment of the intraventricular Hemorrhage(IVH)should be performed in the patients suffering intracerebral hemorrhage with large IVH[J]. Clin Neurol Neurosurg,2009,111(5):450-453.
[6] 張入丹,余政,王劍波,等. 四種方法治療丘腦出血的療效對比分析[J]. 中國現代神經疾病雜志,2012,12(4):473-475.
[7] Balami JS,Buchan AM. Complications of intracerebral haemorrhage[J]. Lancet Neurol,2012,11(1):101-118.
[8] Samadani U,Rohde V. A review of stereotaxy and lysis for intracranial hemorrhage[J]. Neurosurg Rev,2009,32(1):15-21.

