結構性鼻通氣障礙手術對鼻通氣功能相關指標的影響
王會賓,張廷錄,王 鑫,徐利華,李爾濤,梁 媛,李曉慧
0 引 言
鼻腔解剖結構異常是導致鼻通氣障礙的最常見因素,這類患者往往主要表現鼻塞癥狀,鼻腔內窺鏡下手術恢復患者鼻腔正常的解剖結構是根本辦法。但在臨床實際工作中,有時會出現術后患者主訴鼻腔通氣狀況改善度與專科指標檢測結果改善程度不相符,給以改善通氣功能為目的的鼻內鏡手術治療帶來較大的困惑與臨床風險[1-2]。本研究擬對比結構性鼻炎、慢性鼻-鼻竇炎患者人群在實施手術前后多項參數指標,包括鼻聲反射測試與鼻阻力測試指標值、雙腔指標值比值變化,并以非鼻病人群為基礎對照,觀察鼻腔結構變化異常特點,以探討結構性鼻通氣障礙手術對鼻通氣功能相關指標的影響。
1 資料與方法
1.1一般資料選取河北北方學院附屬第二醫院耳鼻咽喉科在2014年6月至2017年2月收治住院的結構性鼻炎、慢性鼻-鼻竇炎非鼻息肉患者為研究對象。納入標準:①結構性鼻炎:伴有嚴重鼻塞的癥狀[視覺模擬量表(VAS)評估超過5分],同時存在流涕、頭痛頭暈等,且藥物治療6個月以上相關癥狀無變化、甚至癥狀加重。經鼻腔內窺鏡與影像學檢查提示為鼻中隔偏曲,伴鼻甲肥厚、反向彎曲、氣化等兩種以上類型的結構異常;②慢性鼻-鼻竇炎(CRSsNP):無鼻息肉,鼻塞評分低(VAS<5分),臨床表現一般以流涕、頭痛、嗅覺減退為主,藥物治療6個月以上,癥狀無變化、甚至癥狀加重。經鼻鏡及影像學檢查提示有單側或雙側CRSsNP。此外,同期選擇在我院住院的非鼻部疾病患者作為正常對照組。納入標準:不存在鼻塞(VAS分為0)癥狀,沒有鼻部外科手術以及慢性鼻病的過往史。通過鼻腔內鏡檢查提示黏膜無異常,鼻腔結構沒有異常性改變。排除標準:變應性鼻炎、變應性哮喘、鼻部息肉、鼻腔占位性病變、既往有鼻部手術史、急性呼吸道感染、嚴重心腦血管疾病、風濕免疫系統疾病、腫瘤、血液系統疾病、精神系統疾病等。最終納入患者為結構性鼻炎組66例,其中男36例,女30例;年齡22~65歲,平均(37.3±12.2)歲。慢性鼻-鼻竇炎組70例,其中男39例,女31例;年齡20~64歲,平均(36.2±9.3)歲。正常對照組60例,其中男32例,女28例;年齡20~65歲,平均(36.8±10.1)歲。3組患者在性別比、平均年齡方面比較,差異無統計學意義(P>0.05)。本研究獲得醫院醫學倫理委員會的批準(20140015),所有患者均簽署知情同意書。
1.2指標檢測方法3組入組時,使用鼻聲反射和鼻阻力儀測定受試者鼻聲反射指標值和鼻阻力值。記錄鼻聲反射檢測指標,然后重復進行,確保2次差異值低于10%。通過檢測繪出“面積-距離”曲線。記錄前2個鼻腔最小截面積:鼻瓣區截面積(MCA1)和中鼻甲前端截面積(MCA2),截面積與前鼻孔的距離MD1和MD2,以及距離前鼻孔5 cm、2~5cm、5~7cm的鼻腔內容積(NV5、NV2~5、NV5~7)。選取數值較大側(Ⅰ側)作為分子,數值較小側(Ⅱ側)作為分母,計算各組患者兩側鼻腔的NV5、NV2~5、NV5~7、MDl、MD2、MCAl、MCA2的比值。記錄鼻阻力檢測相關值,取得不同壓差下的“壓力-流速”曲線。同時記錄3組患者在75 Pa壓力差下的鼻腔總阻力值(RT),計算鼻阻力差異比值(Rlr)。另外,2組鼻部疾病患者入組時以及術后3個月、對照組入組時均采取VAS對鼻塞癥狀程度進行主觀性評估。Rlr計算公式為:
Rlr=[(IR+ER)Ⅰ-(IR+ER)Ⅱ]/(IR+ER)Ⅰ
IR代表單側吸氣阻力,ER代表單側呼氣阻力。
1.3手術方法2組鼻部疾病患者按照常規流程檢查和計算測量后,行鼻內窺鏡手術操作。其中結構鼻炎組根據鼻腔病變范圍以及檢測的結果采取鼻腔成形手術,在術中進行鼻中隔偏曲矯正操作,并且修正鼻甲肥厚和解剖結果異常,對距前鼻孔5 cm以內的結構要盡可能矯正,使得鼻腔暢通無阻,并保證患者鼻腔雙側結構大致對稱。下鼻甲肥厚者行淚前隱窩入路切口,位置適當向后在鼻腔外側壁下鼻甲根部做垂直切口,并分離下鼻甲黏膜和骨質,適當去除部分下鼻甲骨及黏膜下組織。慢性鼻-鼻竇炎組同樣按照結構鼻炎組的思路,手術偏重點放在竇口鼻道復合體的范圍,盡量切除鼻腔內不可逆病變,積極矯正鼻中隔偏曲或結構異常的鼻甲,其目標就改善鼻竇引流。術后常規隨訪,結構鼻炎組和慢性鼻-鼻竇炎組在術后3個月再次對患者鼻通氣功能進行評估,記錄操作步驟同上。
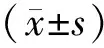
2 結 果
2.1手術前3組患者鼻聲反射測試與鼻阻力測試指標值及比值比較手術前3組間各項鼻聲反射測試與鼻阻力測試指標值比較,差異無統計學意義(P>0.05)。3組間NV5、MCA1、MCA2、MD2比值及Rlr值比較,差異有統計學意義(P<0.05)。見表1、表2。
2.2手術后3組患者鼻聲反射測試與鼻阻力測試指標值及比修值比較手術后3組NV5、MCA1、MCA2值比較,差異有統計學意義(P<0.05)。3組MCA2、MD2比值比較,差異有統計學意義(P<0.05)。見表3、表4。


組別nNV5(cm3)NV2~5(cm3)NV5~7(cm3)MCA1(cm2)MCA2(cm2)MD1(cm)MD2(cm)RT[Pa/(cm3·s)]正常對照組605.93±0 393.45±0 243.75±0 330 58±0 262.18±0 612.08±0 333.65±0 900 24±0 09結構性鼻炎組665.89±2.253.50±0 343.72±0 270 57±0 362.13±0 722.20±0 403.58±0 860 29±0 17慢性鼻?鼻竇炎組706.01±2.033.42±0 523.68±0 460 60±0 342.12±0 612.24±0 233.70±1.020 25±0 14F值0 8710 9030 8840 9431.3790 2460 0351.634P值0 4660 4510 4610 4300 2980 7690 9280 213


組別nNV5Ⅰ/NV5ⅡNV(2~5)Ⅰ/NV(2~5)ⅡNV(5~7)Ⅰ/NV(5~7)ⅡMCA1Ⅰ/MCA1ⅡMCA2Ⅰ/MCA2ⅡMD1Ⅰ/MD1ⅡMD2Ⅰ/MD2ⅡRlr正常對照組601.25±0 231.21±0 251.50±0 231.15±0 551.19±0 601.26±0 701.16±0 340 33±0 19結構性鼻炎組661.78±0 65?1.41±0 481.59±0 372.60±0 83?#1.84±0 65?1.30±0 731.67±0 43?0 67±0 20?#慢性鼻?鼻竇炎組701.40±0 391.46±0 311.55±0 301.19±0 811.66±0 82?1.31±0 201.51±0 33?0 32±0 11F值5.0580 5270 5385.2514.8911.7314.0005.320P值0 0170 1620 1550 0120 0180 2010 0230 010與正常對照組比較,?P<0 05;與慢性鼻?鼻竇炎組比較,#P<0 05


組別nNV5(cm3)NV2~5(cm3)NV5~7(cm3)MCA1(cm2)MCA2(cm2)MD1(cm)MD2(cm)RT[Pa/(cm3·s)]正常對照組605.93±0 393.45±0 243.75±0 330 58±0 262.18±0 612.08±0 333.65±0 900 24±0 09結構性鼻炎組666.70±2.04?3.47±0 243.72±0 310 78±0 28?#3.06±0 61?1.97±0 653.73±1.010 23±0 10慢性鼻?鼻竇炎組707.12±1.64?3.42±0 273.76±0 400 65±0 173.19±0 76?2.09±0 374.00±0 950 25±0 06F值4.8950 9130 8964.0085.1250 1770 5850 910P值0 0220 5230 4700 0230 0130 8010 6130 451與正常對照組比較,?P<0 05;與慢性鼻?鼻竇炎組比較,#P<0 05


組別nNV5Ⅰ/NV5ⅡNV(2~5)Ⅰ/NV(2~5)ⅡNV(5~7)Ⅰ/NV(5~7)ⅡMCA1Ⅰ/MCA1ⅡMCA2Ⅰ/MCA2ⅡMD1Ⅰ/MD1ⅡMD2Ⅰ/MD2ⅡRlr正常對照組601.25±0 231.21±0 251.50±0 231.15±0 551.19±0 601.26±0 701.16±0 340 33±0 19結構性鼻炎組661.21±0 451.26±0 331.55±0 311.15±0 651.22±0 451.26±0 841.20±0 540 27±0 12慢性鼻?鼻竇炎組701.32±0 221.24±0 281.52±0 271.19±0 571.55±0 54?1.32±0 401.43±0 39?0 30±0 10F值0 5250 4870 7681.0244.8610 9454.8600 995P值0 7700 8160 6520 4150 0190 3490 0230 338與正常對照組比較,?P<0 05
2.3手術前后結構性鼻炎組與慢性鼻-鼻竇炎組患者VAS評分比較結構性鼻炎組患者手術前鼻塞程度VAS分為(6.43±1.05)分,手術后為(1.65±0.87)分,差異有統計學意義(P<0.05);而慢性鼻-鼻竇炎組患者手術前后差異無統計學意義[(2.49±0.81)分vs(2.29±0.76)分,P>0.05]。
3 討 論
鼻腔解剖結構異常引起鼻功能異常,這一點是結構性鼻炎的病機,也是臨床重塑鼻竇結構、鼻腔結構、維護鼻通氣以及引流等諸多功能的理論基礎。但是,目前臨床對鼻腔通氣功能缺乏一個比較客觀性檢查與評價指標,加之每個人的精神狀態[3]、環境等因素存在差異性,因而個體對鼻腔通氣及鼻病癥狀的感受也存在一定的差別,經常會出現檢查結果、臨床判斷與患者主訴存在一定的偏差,進而影響到外科手術治療效果[2]。鼻聲反射測試是通過反射技術來評估鼻腔空間結構,鼻阻力值測試則是通過壓力法與流量法來評估鼻腔通氣通暢度,這兩種測試是目前客觀評價鼻腔通氣功能的常用方法。本研究不僅記錄了臨床建議的通氣功能指標值RT、MDl、MCAl與NV5,而且還記錄了MD2與MCA2兩個指標,以更深入地探討鼻腔通氣與鼻腔結構之間的關聯。
但有些鼻通氣功能異常研究指出[4-5],鼻聲反射測試與鼻腔阻力測試的指標值雖然能準確、客觀反應鼻通氣狀況,但用于手術前的障礙評估仍然不能避免偏差現象,對術后療效會造成一定程度的影響。Greguric等[6]研究顯示,慢性鼻-鼻竇炎患者鼻腔結構病變度與臨床癥狀程度未發現有明顯的關聯性。而Toyserkan等[7]研究表明,對采取鼻腔矯正外科手術來提高鼻腔通氣功能的鼻病患者,手術后的短期以及遠期鼻腔通氣指標值與患者的病情改善不存在相關性。本研究結果也發現,結構性鼻炎組與慢性鼻-鼻竇炎組術前RT、MD、MCA以及NV5、NV2~5、NV5~7值與正常對照組比較均無明顯差異,證實了單純采用鼻聲反射測試與鼻腔阻力測試的指標值并不能較好地反映出患者兩側鼻腔結構變化的差異,用于術前及術后鼻腔通氣功能改善的效能比較差。
從本研究對照組鼻聲反射測試結果來看,不伴有鼻塞癥狀的對照組兩側鼻腔通道也不是特別寬敞、流暢,但是鼻腔結構卻基本上保持對稱,從另一個角度驗證了上述推斷。為此,我們考慮利用兩側鼻腔的鼻聲反射測試與鼻阻力測試的指標值比值,從對稱角度對鼻腔結構進行深入分析。我們結果顯示,鼻塞癥狀嚴重的結構性鼻炎組手術前,Rlr值與MCA1、MCA2、MD2及NV5比值都明顯高于正常對照組,而Rlr值與MCAl及NV5的比值同時還明顯高于慢性鼻-鼻竇炎組,而慢性鼻-鼻竇炎組只有MCA2、MD2的比值明顯比對照組要高。近年來有些相關研究指出[8],人體前5 cm鼻腔的測試值比較理想,MCA1屬于通氣限流節段,對鼻腔通氣功能發揮著重要的作用,而MCA2則屬于鼻腔次小橫截面,來自鼻腔中間甲區。這也表明了因為兩側鼻腔結構的顯著差別,特別是MCA1比值大,可能明顯影響了結構性鼻炎患者的鼻腔通氣[9],此外,慢性鼻-鼻竇炎組患者的MCA2、MD2比值高于正常對照組,可能表明了人體兩側鼻腔的中部位置結構發生異常性改變,有可能是臨床鼻-鼻竇炎發生的重要原因。術前結構性鼻炎組與其他2組Rlr值比較存在明顯差異,進一步說明了因為兩側的鼻腔解剖結構發生了不同程度的改變而致使兩側鼻腔阻力存較大的差別,可能是導致結構性鼻炎患者出現嚴重鼻塞癥狀的重要因素[10]。
綜合患者術前的檢測情況,2組患者都采取了相應的鼻內鏡手術。手術后3組患者的NV5、MCAl以及MCA2具有明顯差異,而RT、MDl以及MD2值差異卻無統計學意義。結構性鼻炎組各項鼻聲反射測試與鼻腔阻力測試的指標值比值則基本上接近于正常對照組,反映了患者的兩側鼻解剖結構的差異性變小,鼻腔通氣狀況得到改善,與患者術后鼻塞VAS評分較術前明顯下降的結果也基本相符。慢性鼻-鼻竇炎組患者手術后鼻中區的結構雖發生了明顯改變,并且此區指標值的比值也明顯差別于結構性鼻炎組與正常對照組,但因為手術前患者的鼻塞VAS分<5分,癥狀表現較輕,兩側鼻結構變化差異較小,所以術后VAS分改善也并不明顯。這也提示我們,對鼻塞癥狀較輕或者不確定的鼻病患者,若鼻聲反射測試與鼻腔阻力測試的指標值比值較小,即便是內鏡或影像學檢查提示鼻腔結構異常,要慎重考慮是否需要行鼻腔通氣功能改善的內鏡手術。
總而言之,鼻腔通氣功能改善手術對兩側鼻腔解剖結構存在嚴重不對稱(兩側MCA、NV5指標值比值超過1.5、Rlr超過0.5)且鼻塞癥狀嚴重(VAS分>5)患者的效果更佳。而鼻聲反射測試與鼻腔阻力各項測試值比值用于術前分析鼻結構變化對鼻腔通氣功能影響狀況,可以更好地指導手術開展。
[參考文獻]
[1] Clement PA,Gordts F.Consensus report on acoustic rhinometryand rhinomanomery[J].Rhinology,2005,43(3):169-179.
[2] 趙 婉,孫敬武,王亞林,等.鼻阻力客觀檢查在評估鼻中隔及下鼻甲矯正手術療效中的意義[J].中華耳鼻咽喉頭頸外科雜志,2012,47(2):132-136.
[3] 楊 浩.鼻部疾病患者心理健康狀況研究進展[J].中國耳鼻咽喉顱低外科雜志,2015,21(2):172-174.
[4] 袁曉培,郭荃容,耿聰俐,等.結構性鼻通氣障礙手術前后的主客觀評估及相關性分析[J].中華耳鼻咽喉頭頸外科雜志,2016,51(12):902-908.
[5] 陸漢強,蔣華平,黃秋生.鼻聲反射在OSAS患者鼻功能評估中的應用[J].中國中西醫結合耳鼻咽喉科雜志,2013,21(5):377-378.
[6] Greguric T,Baudoin T,Tomljenovie D,etal.Relationship between nasal septal deformity,symptoms and disease severity in chronic rhinosinusitis[J].Eur Arch Otorhinolaryngol,2016,273(3):671-677.
[7] Toyserkani NM,Frisch T,Von Buchwald C.Postoperative improvement in acoustic rhinometry measurements after septoplasty correlates with long-term satisfaction[J].Rhinology,2013,51(2):171-175.
[8] 陳 靜,鄒 華,劉 翔,等.鼻聲反射在鼻中隔偏曲中的臨床應用研究[J].中國耳鼻咽喉頭頸外科,2014,21(8):393-397.
[9] 馬 赟,劉 翔,鄒 華,等.鼻中隔偏曲患者術后鼻阻力變化的研究[J].中國耳鼻咽喉頭頸外科,2013,20(12):639-641.
[10] Salihoglu M,Cekin E,Ahundag A,etal.Examination versus subjective nasal obstruction in the evaluation of the nasal septal deviation[J].Rhinology,2014,52(2):122-126.

