控制性減壓術對顱腦外傷患者再灌注損傷的影響
雷志恒
隨著人們社會活動的日益增加,交通事故、建筑工地的意外事故不斷增多,顱腦傷的發生率也越來越多,從而由多種因素引起再灌注損傷也越來越多。顱腦外傷患者再灌注損傷臨床表現為意識障礙、頭痛、惡心等癥狀,嚴重者可導致死亡[1]。目前,治療顱腦外傷再灌注損傷主要通過緊急搶救、糾正休克和手術等手段,其中常見的手術是標準骨瓣減壓術,可有效緩解臨床癥狀,控制病情,挽救生命,但仍有部分患者療效并不理想[2]。有研究表明,控制性減壓術是一種新型的骨瓣減壓術,能夠有效安全地降低患者顱內壓,有利于提高患者的治療療效和改善預后[3]。本研究旨在通過控制性減壓術治療顱腦外傷患者,并與標準骨瓣減壓術作比較,探討其對患者再灌注損傷的影響。
1 資料與方法
1.1 一般資料 回顧性選取2014-03至2017-03宜昌市中心人民醫院收治的顱腦外傷100例。納入標準:(1)經臨床癥狀、病史、頭顱CT、影像學檢查等證實為顱腦外傷[4];(2)無精神病病史;(3)嚴重廣泛腦挫裂傷或腦內血腫、顱內占位病變所致雙瞳孔散大、硬膜外和或硬膜下血腫、彌漫性腦水腫或腦腫脹、占位效應明顯且病情進行性加重。排除標準:(1)妊娠及哺乳特殊人群;(2)有高血壓、糖尿病等嚴重基礎性疾病者;(3)有心、肝、腎等嚴重性疾病。依據治療方法在1∶1下分為控壓組和標壓組,每組50例,兩組性別、年齡、病因、GCS評分、入院時間等資料比較,差異無統計學意義,具有可比性。

表1 兩組顱腦外傷再灌注損傷患者一般資料的比較
注:①采用中位數和四分位數間距表示
1.2 方法 入院后給予常規頭顱CT、病史等檢查、脫水、利尿等對癥治療、氣管插管下全麻、顱內壓監測、鋪巾、消毒、仰臥位等術前處理。
1.2.1 標壓組 給予標準減壓術治療,給予患者靜脈滴注20%甘露醇(江蘇正大豐海制藥有限公司,國藥準字H32022586,250 ml∶50 g)250 ml,并在此基礎上依據患者的損傷位置在影像學檢查下選擇額顳瓣、顳頂瓣或額瓣作為切口點,沿頭皮顳部、游離骨膜、鉆孔刺入硬腦膜并于骨窗邊緣硬膜上切口放置CODMAN腦室型顱內壓監測探頭等手術通道建立操作,骨窗的實際大小應小于6 cm×8 cm,并咬緊蝶骨嵴,使骨窗的顳底邊緣至前中顱窩底,觀察顱內壓,骨窗周圍懸吊硬腦膜,采用T形剪開硬腦膜,迅速且溫柔地清除顱內再灌注血腫和腦挫裂傷失活腦組織并且進行止血,顱內壓控制不滿意可再取其顳肌筋膜和帽狀腱膜,將其擴大后減張縫合其硬腦膜,再去除骨瓣,進行止血、逐層縫合、置引流管、關顱等處理,術后保持呼吸道通暢,同時密切關注檢測患者生命體征的變化情況,并充分引流腦脊液,給予患者速尿20~40 mg,靜脈滴注,2/d、鼻飼營養支持和(或)靜脈營養支持,以及痰培養+藥敏等防治感染并發癥、病情允許下盡早康復理療、功能鍛煉等。
1.2.2 控壓組 給予控制性減壓術治療,術前準備、手術通道建立操作均同標準減壓組,分4步完成控制性減壓:(1)切口應行最明顯再灌注血腫硬膜處,將部分血液腫塊及出血性腦脊液控制性且有節制的釋放,同時進行換氣處理,增加氧濃度,時間<30 min,平穩顱內壓。(2)于硬腦膜下發藍處依次剪開3~5個小口,外側裂附近硬膜上做弧形切口,放置顱內壓監測探頭,深度<2 cm,將部分再灌注挫傷腦脊液和血腫組織放出,直至腦彭出消失。(3)若患者顱內壓>20 mmHg且存在腦彭出者,應給予靜脈注射20%甘露醇(江蘇正大豐海制藥有限公司,國藥準字H32022586,250 ml∶50 g)250 ml、靜脈注射呋塞米(山東方明藥業集團股份有限公司,國藥準字H37021056,2 ml∶20 mg)40~80 mg進行降壓。(4)若顱內高壓不降,可實施擴大減壓術,將其顳肌筋膜和帽狀腱膜切除至滿意,手術完畢后術后常規處理同標壓組。
1.3 指標觀察和標準 所有患者于術前、術后抽取上臂靜脈血3 ml置入無菌試管中,分離血清(3000 r/min,10 min)后,通過酶聯免疫吸附法檢測白介素-6(IL-6)、缺血修飾蛋白(IMA)、E神經元特異性烯醇化酶(NSE),試劑盒均購自廣州易錦生物技術有限公司。統計分析所有患者術前術后IL-6、IMA、NSE、療效、并發癥、死亡等情況。療效評價:(1)有效,生命體征平穩,再灌注血腫消退,基本恢復正常生活;(2)顯效,生命體征平穩,再灌注血腫消退,仍有缺陷,生活需要他人協助;(3)無效,生命體征惡化,或植物生存甚至死亡[5]。有效率(%)=(有效+顯效)/總例數×100%。并發癥包括腦梗死、急性腦膨出、遲發性顱內血腫。
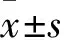
2 結 果
2.1 兩組血清IL-6、IMA、NSE水平比較 控壓組和標壓組術前血清IL-6、IMA、NSE比較,差異無統計學意義;控壓組和標壓組術后血清IL-6、IMA、NSE水平明顯低于術前,控壓組術后血清IL-6、IMA、NSE水平明顯低于標壓組,差異均有統計學意義(P<0.05,表2)。

表2 兩組顱腦外傷血清IL-6、IMA、NSE水平比較
注:與治療前比較,①P<0.05;與標壓組比較,②P<0.05
2.2 兩組療效比較 控壓組有效30例,顯效18例,無效2例,總有效率96.0%;標壓組有效19例,顯效20例,無效11例,總有效率78.0%;控壓組總有效率高于標壓組,差異有統計學意義(χ2=7.162,P<0.05)。
2.3 兩組并發癥及死亡情況比較 控壓組并發癥發生率明顯低于標壓組,差異有統計學意義(P<0.05);兩組病死率比較,差異無統計學意義(P<0.05,表3)。

表3 兩組顱腦外傷并發癥及死亡情況比較 (n;%)
3 討 論
顱腦外傷具有高致殘、高病死率等特點,嚴重危及患者的生命安全[6]。目前,顱腦外傷常用的治療方法主要采取傳統的標準骨瓣減壓術,通過開顱去骨瓣清除失活腦組織和血腫,具有術野清晰、降顱內壓等作用,可有效解除血腫對腦內組織的生理病理損害,控制病情并且挽救生命[7,8]。
相關研究顯示,顱腦外傷患者經過手術后,雖恢復了正常的腦組織血流,但由于清除失活腦組織和血腫易使血流突然而迅速地填補腦組織的缺血狀態,造成顱內劇烈的再灌注,產生大量氧自由基和引起局部炎性反應而損傷腦組織,增加患者顱內壓,引發遲發性顱內血腫、急性腦膨出、腦梗死等并發癥的風險[9,10]。據文獻[11]報道,隨著近年來醫療技術和設備的進步,骨瓣控制性減壓術是一種基于標準骨瓣減壓術改良而成的術式,已被廣泛應用于臨床醫療上,能夠放緩顱內壓的減壓速率,有利于改善患者的預后。
IL-6是白介素家族中具有介導、參與機體炎性反應的一員,可使血腦屏障、腦微血管的通透性明顯增加而加重腦水腫和炎性細胞的浸潤,從而使得血腫及周圍水腫對腦組織損害進一步加重,可作為一種評估腦組織炎性損傷的參考指標[12,13]。NSE是一種存在于神經組織、神經內分泌組織中的烯醇化酶,可參與糖酵解途徑,在腦組織細胞的活性最高,可作為一種評估腦損傷的特異性分子標志物[14]。IMA是一種新的較為理想的缺血標志物,通過白蛋白與過渡金屬的結合可反映顱內再灌注缺血性指標[15]。
本研究結果顯示,控壓組術后血清IL-6、IMA、NSE水平、并發癥發生率明顯低于標壓組,有效率明顯高于標壓組,表明該術式降低了患者的炎性因子水平及并發癥發生率。在標準骨瓣減壓術治療中,雖能夠清除患者顱內再灌注損傷的血腫塊、失活腦組織等,使腦組織循環快速建立,血供重新得到恢復;但可能該術式操作快速且粗暴,容易造成患者因缺血缺氧帶來進一步損傷,并使顱內壓下降過快,導致神經細胞骨架的破壞[16],繼而造成神經軸索的斷裂,還會引起腦血管迅速擴張和充血、大腦腫脹,導致腦血管發生痙攣等而加重腦血腫,甚至引起再灌注損傷,術后隨時間的推移,使出血不斷積聚于顱腦,導致遲發性顱內血腫、急性腦膨出等并發癥。而在控制性減壓術治療中,對硬腦膜采取逐步多次和分次剪開的手術操作,能夠均勻柔和地控制患者顱內壓,避免了因突然失去填塞效益而導致的血管損傷和板障出血情況,降低了患者的顱內壓,防止腦組織在骨窗嵌而形成切口疝,為建立腦組織側支循環提供了有力條件,從而緩解局部炎性反應,減少了凝血因子和炎性因子的分泌,表現為術后血清IL-6、IMA、NSE水平明顯較低,有利于恢復正常的腦血供腦功能,降低了顱內再灌注損傷的危害;同時,隨著患者腦內環境的改善,顱內壓、局部炎性反應、再灌注損傷等得以有效緩解,減少了遲發性顱內血腫、急性腦膨出、腦梗死等并發癥的發生。同時,控壓組有效率為96.0%,明顯高于標壓組的78.0%,進一步表明控制性減壓術治療顱腦外傷具有更佳的臨床療效,提示穩定降低顱內壓對患者腦組織、血管等保護作用可有效改善腦內氧代謝,緩解了患者的再灌注損傷,從而提高了患者的治療療效。此外,兩組病死率無統計學差異,表明該術式提升療效的基礎上不增加死亡。
【】
[1] 彭 軍, 楊柏林, 余 超, 等. 對沖性硬膜下血腫大骨瓣開顱減壓預防急性腦膨出的效果[J]. 武警醫學, 2016, 27(7):658-660.
[2] Nayebaghayee H, Afsharian T. Correlation between Glasgow Coma Scale and brain computed tomography-scan findings in head trauma patients [J]. Asian J Neurosurg, 2016, 11 (1) :46-49.
[3] Bor-Seng-Shu E, Figueiredo E G, Fonoff E T,etal. Decom-pressive craniectomy and head injury: brain morphometry, ICP, cerebral hemodynamics, cerebral microvascular reactivity, neuro-chemistry [J]. Neurosurg Rev, 2013, 36(3): 361-370.
[4] 付 濤. 標準大骨瓣減壓術與階梯式減壓術治療重型顱腦損傷的有效性和安全性對照[J].中國實用醫刊, 2017, 44(13): 49-52.
[5] Walcott B P, Kahle K T, Simard J M. The DECRA trial and decompressive craniectomy in diffuse traumatic brain injury: is decompression really ineffective? [J]. World Neurosurg, 2013, 79(1) : 80-81.
[6] Shklovsky V M, Zotova L I, Malyukova N G,etal. A fight for life and dignity: a case of massive traumatic brain injury and the paths for treatment and neurorehabilitation [J]. Psych J, 2016,5(1): 48-56.
[7] 李健康.標準大骨瓣減壓術與常規去骨瓣減壓術治療重型顱腦損傷的效果比較[J].臨床醫學研究與實踐, 2017, 2(16): 86-87.
[8] 徐 鵬,藍勝勇,梁有明,等. 標準去骨瓣減壓術聯合腦脊液循環重建治療重型顱腦損傷的療效比較[J]. 中國神經精神疾病雜志, 2017, 43(7): 406-409.
[9] Lee J H, Cui H S, Shin S K,etal. Effect of propofol post-treatment on blood-brain barrier integrity and cerebral edema atter transient cerebral ischemia in rats [J]. Neurochem Res, 2013, 38(11): 2276-2286.
[10] 程 波,吳 海. 標準大骨瓣減壓術治療重型顱腦損傷的手術效果及對患者預后和并發癥的影響[J]. 中國實用神經疾病雜志, 2015, 18(10):22-24.
[11] 蘇 斌,張治華. 控制性減壓術防治老年重型顱腦損傷患者并發腦梗死的療效分析[J]. 系統醫學, 2016, 1(3):46-49.
[12] 李 娜,程晉成,齊一龍,等. 急性顱腦損傷患者腦脊液和血清IL-6差異表達及其意義[J]. 蚌埠醫學院學報, 2015, 40(6): 752-753,756.
[13] Yang C, Hong T, Shen J,etal. Ketamine exerts antidepressant effects and reduces IL-1 β and IL-6 levels in rat prefrontal cortex and hippocampus[J]. Exp Ther Med, 2013, 5 (4): 1093-1096.
[14] 黃從剛,段發亮,吳京雷,等.血清NSE水平對輕中度顱腦損傷患者繼發輕度認知功能障礙的預測價值[J].中華神經醫學雜志, 2017, 16(5): 513-518.
[15] 劉 軍,袁輝純,徐立新. 體溫控制對重型顱腦損傷血腫清除術后的療效及血清IMA、MDA的影響[J]. 中國臨床神經外科雜志, 2016, 21(7): 412-415.
[16] 靳旭亮.控制性階梯式顱內減壓手術治療重型顱腦創傷療效觀察[J].中國衛生標準管理,2016,7(5): 39-40.

