輔助生殖技術中卵巢過度刺激綜合征發生發展預測指標的研究
姜玉瀅
摘 要:目的 研究輔助生殖技術中卵巢過度刺激綜合征發生發展預測指標。方法 回顧分析2016年8月~2017年8月在我院接受輔助生殖技術(ART)治療的52例卵巢過度刺激綜合征(OHSS)(分為早發組25例和晚發組27例)和40例非OHSS患者,比較兩組患者妊娠結局等指標,篩查OHSS發生發展預測指標。結果 OHSS組患者妊娠率、不良妊娠率、多胎妊娠率高于非OHSS組,差異有統計學意義(P<0.05);早發組年齡、促性腺激素(Gn)用量、HCG注射日中小卵泡評分與晚發組對比差異有統計學意義(P<0.05),妊娠率、不良妊娠率組間對比,差異無統計學意義(P>0.05);中小卵泡評分變量與OHSS發生時間相關,OHSS持續時間與是否妊娠或多胎妊娠相關。結論 早發的OHSS與卵巢對外源性HCG過度反應相關,HCG注射日中小卵泡評分可預測OHSS的發生。晚發的OHSS與胚胎中內源性HCG相關,OHSS持續時間可以預測判斷妊娠情況。
關鍵詞:輔助生殖技術;卵巢過度刺激綜合征;預測指標
中圖分類號:R711.75 文獻標識碼:A DOI:10.3969/j.issn.1006-1959.2018.07.032
文章編號:1006-1959(2018)07-0101-03
Research on Predictive Indexes of Occurrence and Development of Ovarian Hyperstimulation Syndrome in Assisted Reproductive Technology
JIANG Yu-ying
(Department of Obstetrics and Gynecology,Tianjin Harmony Hospital,Tianjin 300221,China)
Abstract:Objective To study the prediction of the development of ovarian hyperstimulation syndrome in assisted reproductive technology.Methods Retrospective analysis of August 2016~August 2017 in our hospital undergoing assisted reproductive technology (ART)treatment of 52 cases of ovarian hyperstimulation syndrome(OHSS)(divided into early-onset group 25 cases and 27 cases of late onset group)and 40 cases of non OHSS patients,compared two groups of patients with pregnancy outcomes,predictors of the occurrence and development of screening OHSS.Results The pregnancy rate and pregnancy rate of OHSS in patients with adverse pregnancy rate and multiple pregnancy higher than non OHSS group,the difference was statistically significant(P<0.05);There was significant difference in age,gonadotropin(Gn)dosage,and small and medium-sized follicle score between HCG injection and late-onset group in the early-onset group(P<0.05).There was no statistically significant difference in pregnancy rate and adverse pregnancy rate between groups(P>0.05);the small and medium-sized follicle scoring variables are related to the time of OHSS occurrence,and the duration of OHSS is related to whether it is a pregnancy or a multiple pregnancy.Conclusion The early-onset OHSS is related to the ovarian hyper-responsiveness to exogenous HCG,and the small and medium-sized follicle score of HCG injection can predict the occurrence of OHSS.Late-onset OHSS is associated with endogenous HCG in embryos,and the duration of OHSS can predict pregnancy outcomes.
Key words:Assisted reproductive technology;Ovarian hyperstimulation syndrome;Predictive indicators
卵巢過度刺激綜合癥(ovarian hyperstimulation syndrome,OHSS)是指采用輔助生殖技術治療不孕癥患者過程中,人體對促排卵性藥物的刺激產生過度的反應,是臨床常見的并發癥[1]。臨床通常會引起卵巢增大、胸腹水,嚴重時會出現電解質紊亂、凝血功能障礙等,甚至會危及患者的生命安全[2]。所以,臨床分析OHSS的特點、相關因素、妊娠結局,建立有效的預測指標,為臨床提供有效的指導,進一步有效預防OHSS的發生。本文作者結合2016年8月~2017年8月在我院接受輔助生殖技術(ART)治療的患者臨床資料,進行進一步的探究,現報告如下。
1資料與方法
1.1一般資料 回顧分析2016年8月~2017年8月在天津市和睦家醫院接受輔助生殖技術(ART)治療的52例卵巢過度刺激綜合征(OHSS)和40例非OHSS患者。所有程序經過醫院倫理委員會批準。OHSS組依據HCG注射后發生時間分為早發組和晚發組,早發為HCG注射后9 d以內發生者,晚發組為9 d以上發生者;52例OHSS患者中30例體外受精胚胎移植,22例單精子顯微注射。OHSS的發生時間一般為HCG注射后3~20 d,平均時間為(9.10±3.88)d。早發組25例,其中輕度18例,中度5例,重度2例;晚發組27例,其中輕度20例,中度4例,重度3例。非OHSS組40例分別為體外受精胚胎移植22例,單精子顯微注射18例。各組患者基礎資料方面差異無統計學意義(P>0.05),具有可比性。
1.2納入及排除標準 納入標準:①年齡<38歲;②月經周期正常,卵巢功能正常;③竇卵泡數>3枚;④均有完整的臨床隨訪資料;⑤所有患者均簽署知情同意書。排除標準:排除不良獲卵數≤4枚,HCG日雌二醇(E2)<500 ng/L,平均每日促性腺激素劑量≥300 IU;卵巢高反應(HCG日卵泡數>10個/單側卵巢且血清E2>11010 pmol/L)。
1.3方法
1.3.1輔助生殖治療 采用個體化促排卵方案,通過陰道B超、血E2聯合監測卵泡發育,直至卵泡直徑>18 mm時,皮下注重組人絨毛膜促性腺激素5000~10000 IU,36 h后取卵,3~5 d胚胎移植。取卵后16~17 d監測血HCG,48 h重復值升高提示生化妊娠,停經6~8周后超聲檢查孕囊和胎心搏動,確認是否妊娠。同時患者均采用黃體酮支持黃體,取卵日肌注黃體酮40 mg,取卵后第1天起一直肌注黃體酮30 mg,2次/d[3]。
1.3.2 OHSS診斷與分組 觀察患者HCG注射后的不良反應,出現下腹不適、腹脹痛、惡心、嘔吐、尿量減少、呼吸困難等癥狀之一者,并密切檢測患者腹圍、尿量、血壓、脈搏等基礎情況。檢查血尿常規、肝腎功能、電解質、激素、B超等,進一步診斷并判定病情。
1.4觀察指標 觀察OHSS組與非OHSS組妊娠結局、早發與晚發組臨床特征。
1.4.1 OHSS分級標準 輕度:出現惡心、嘔吐、腹部不適癥狀,卵巢直徑增大5~12 cm;中度:伴有惡心、腹脹、腹水,卵巢增大;重度:臨床癥狀增加胸腔積液、呼吸困難等癥狀,血液黏稠度增加,凝血功能異常,腎血流灌注減少[4]。
1.4.2卵泡評分 HCG注射日卵泡最大平面垂直徑均值計算的雙側卵巢總卵泡的數值(卵泡1.5 cm為3分,1.0~1.4 cm為2分,<1.0 cm為1分),中小卵泡評分則除掉3分的中小卵泡數值,主要以中卵泡為主。
1.5統計學方法 數據分析使用SPSS24.0統計軟件包,計量資料采用(x±s)表示,兩組間比較采用t檢驗,計數資料采用相對數表示,兩組間比較采用χ2檢驗,P<0.05為差異有統計學意義。
2結果
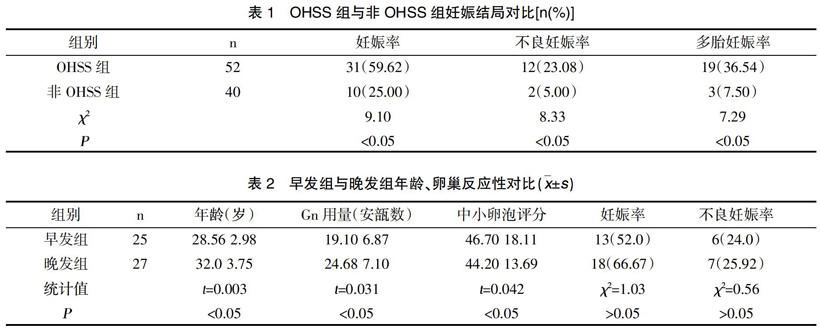
2.1 OHSS組與非OHSS組妊娠結局對比 OHSS組患者妊娠率、不良妊娠率、多胎妊娠率明顯高于非OHSS組,差異有統計學意義(P<0.05),見表1。
2.2早發與晚發組臨床特征 早發組年齡、促性腺激素(Gn)用量、HCG注射日中小卵泡評分與晚發組對比差異有統計學意義(P<0.05),妊娠率、不良妊娠率組間對比差異無統計學意義(P>0.05),見表2。
2.3多因素回歸分析 統計學分析,只有中小卵泡評分變量與OHSS發生時間相關,用中小卵泡評分預測早發組OHSS發生情況,陽性預測值為91.0%,陰性預測值為90%,敏感性為82%,特異性為95.4%。而OHSS持續時間與是否妊娠或多胎妊娠相關,可通過OHSS持續時間對妊娠結局進行預測。
3討論
本文以上研究依據HCG注射后OHSS發生時間進行分組,考慮到外源性HCG作用時間的的特點,加之受精卵種植后內源性HCG會增加等因素影響,選擇HCG注射后9 d為分界點,發現OHSS發生時間呈連續性分布。同時發現早發組患者與晚發組對比,其年齡小,使用外源性Gn少,中小卵泡評分高,表明早發組患者對卵巢外源性HCG的反應較大。所以,臨床該類患者促排卵期間應嚴密檢測,并嚴格控制Gn的用量。
多因素回歸分析,發現只有中小卵泡評分變量與OHSS發生時間相關,用中小卵泡評分預測早發組OHSS發生情況,可指導臨床醫生是否取消周期以減少OHSS的發生。因為中等卵泡可能全部被取出,會使小卵泡評分高[5]。而OHSS持續時間與是否妊娠或多胎妊娠有關,可進一步預測早發組妊娠、晚發組未妊娠、多胎妊娠情況,做到及時預測OHSS轉歸結局,發揮及時有效的指導治療作用。
本文研究顯示,OHSS組患者妊娠率、不良妊娠率、多胎妊娠率高于非OHSS組,差異有統計學意義(P<0.05)。提示OHSS雖然受孕率高,但不良妊娠結局也高,所以臨床應密切檢測OHSS進程,并及時補充黃體支持,以減少或預防因促排卵和OHSS引起的黃體功能障礙導致的流產。
綜上所述,對于OHSS高危因素患者,例如年輕,應及時做到早期預測,并充分評估卵巢反應性,依據個體差異給予個體化的促排卵方案,減少和預防OHSS的發生,進一步提高輔助生殖的安全性,降低輔助生殖治療的費用。
參考文獻:
[1]齊英華,張建偉,連方.卵巢過度刺激綜合征辨治體會[J].山東中醫雜志,2012,31(6):412-413.
[2]沈蘭,李愛斌,曹景云.卵巢過度刺激綜合征的防治進展[J].中華臨床醫師雜志(電子版),2013,7(4):1712-1714.
[3]王樂樂.在體外受精-胚胎移植治療中應用Coasting療法預防卵巢過度刺激綜合征的臨床研究[D].南方醫科大學,2012.
[4]歐陽小娥,胡蓉.AMH對輔助生殖妊娠結局預測價值的Meta分析[J].國際生殖健康/計劃生育雜志,2017,36(4):269-275.
[5]王蘭,趙義清,紀禮成,等.卵巢過度刺激綜合征臨床相關研究進展[J].發育醫學電子雜志,2015,3(2):116-120.
收稿日期:2017-12-1;修回日期:2017-12-11
編輯/張建婷

